生长抑素联合白蛋白注射液治疗急性胰腺炎临床疗效及安全性研究
陈 莹,李继昌,剡建华,刘海霞,吴育美,薛 挺
1.陕西省宝鸡市中心医院(宝鸡721008),2.陕西省咸阳市中心医院(咸阳 712000)
主题词 胰腺炎, 急性坏死性/药物疗法 生长抑素/治疗应用 白蛋白/治疗应用
急性胰腺炎(Acute pancreatitis,AP)属于临床常见胰腺组织自身水肿、消化甚至出血坏死的炎症性疾病。重症AP(SAP)是AP的特殊类型,患者起病急、病情进展迅速、病死率高。近年来,随着医疗条件的提高及基础研究的深入,有关SAP的诊断治疗均获得巨大进展,但报道显示,SAP急诊患者病死率仍在15%以上[1-2],而低蛋白血症是导致患者病死率增加及住院时间延长的重要因素[3]。且研究显示,SAP死亡患者血浆白蛋白下降水平和变异程度均明显大于生存患者[4]。处于高度应激状态下的SAP患者体内蛋白分解速度加快,同时肝功能受损,导致机体在常规摄入蛋白时出现“蛋白代谢性不足”。血浆白蛋白水平下降还会加重电解质失衡,引发组织水肿,进一步加重组织缺血缺氧状态[5]。因此,我院将抑制机体炎症介质和细胞因子的合成与分泌,纠正机体白蛋白失衡作为缓解SAP患者病情、改善患者预后重要途径,并尝试采用生长抑素联合白蛋白注射液对60例入住本院SAP患者进行治疗,取得较好临床效果。现分析报告如下。
资料与方法
1 一般资料 以2015年3月至2018年3月在我院接受治疗的120例SAP患者作为研究对象。入选者均符合《中国急性胰腺炎诊治指南(草案)》[6]中对于SAP的诊断及分级的规定:临床症状为急性、持续性剧烈腹痛,向背部放射;血清淀粉酶活性上升程度≥正常上限值的3倍;存在局部并发症和一个或多个器官衰竭;Ranson评分≥3分,急性生理和慢性健康状态评(ARACHEⅡ)评分≥8分;Balthazar-Ranson 急性胰腺炎 CT 严重指数分级为D、E级;且经影像学检查确诊。纳入标准:符合诊断标准;发病24 h内;年龄50~85岁;未进行过肝脏、胰腺手术;无药物过敏史;符合伦理学委员会审批标准。排除标准:合并引发低蛋白血症的基础疾病者;资料不全者;不愿参与此研究者。以随机抽签方式将120例患者进行分组,其中对照组60例中男36例、女24例;平均年龄(63.09±6.32)岁;ARACHE评分(15.21±2.85)分;CT严重指数(CTSI)(7.11±1.85);病因:胆源性27例、酒精性24例、脂肪饮食6例、其它3例。试验组60例男39例、女21例;平均年龄(63.12±6.25)岁;ARACHE评分(15.21±2.85)分;CTSI(7.11±1.85);病因:胆源性29例、酒精性22例、脂肪饮食5例、其它4例。两组性别、均龄、ARACHE评分、CTSI和病因分布较均衡(P>0.05),可行组间对比研究。
2 治疗方法 入选者均接受常规的禁水禁食、抑制胃酸及胰腺分泌、持续胃肠减压、补充水电解质、维持酸碱平衡、适度给予营养支持及器官功能支持、合理选择抗生素及止痛药物进行对症治疗。对照组在常规治疗基础上静脉泵注生长抑素:6 mg注射用生长抑素(国药准字H20067476)与500 ml 0.9%生理盐水混合,持续静脉泵滴入24 h;试验组则在对照组基础上加用白蛋白注射液(注册证号S20110073)进行治疗:按照1 g/(kg·d)的标准给药。两组患者均持续用药7 d。
3 观察指标 ①记录两组患者腹胀、腹痛消退时间、血清淀粉酶表达水平恢复正常及平均住院时间;②测定两组患者治疗前后血清白蛋白、血小板活化因子(PAF)、C反应蛋白(CRP)、白介素-6(IL-6)、肿瘤坏死因子-α(TNF-α);③治疗期间,观察两组患者并发症及不良反应发生情况。
4 疗效评价 依据文献报道[7]对两组患者临床治疗效果进行判断:显效,患者腹痛、腹胀等症状显著改善或彻底消失,血清及尿液淀粉酶水平恢复正常(血清<115 U/L,尿液100~330 U/L),炎症反应彻底消退;有效,患者腹痛、腹胀等症状有所好转,炎症反应明显缓解,生命体征基本稳定,血清及尿液淀粉酶水平恢复正常;无效,与治疗前比,患者临床症状体征及炎症反应等方面均未见好转迹象,甚至存在加重趋势。
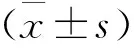
结 果
1 两组患者治疗后疗效对比 试验组显效35例、有效22例、无效3例;对照组显效22例、有效27例、无效11例。试验组临床总有效率为95.00%(57/60),对照组为81.67%(49/60),两组间差异存在统计学意义(χ2=5.175,P<0.05)。
2 两组患者临床症状体征恢复及住院时间比较见表1。与对照组比,试验组腹痛腹胀消失、血清淀粉酶水平恢复及平均住院时间均明显缩短(P<0.05)。
3 两组患者治疗前后血清白蛋白及炎症因子变化比较 见表2。两组患者治疗前血清白蛋白及血清炎症因子PAF、CRP、IL-6、TNF-α水平间比较,差异无统计学意义(P>0.05)。治疗后,两组血清白蛋白水平均明显升高,血清炎症因子PAF、CRP、IL-6、TNF-α水平均明显下降(P<0.05);且与对照组比,试验组血清白蛋白上升及血清炎症因子下降程度更明显(P<0.05)。
4 两组并发症及不良反应发生情况比较 见表3。与对照组比,试验组胰腺脓肿及胰腺假性囊肿发生率均明显减少,两组间差异具有统计学意义(P<0.05);但两组急性肾衰竭、腹腔感染发病率及不良反应发生率间差异无统计学意义(P>0.05)。
注:与对照组比,*P<0.05

表2 两组患者治疗前后血清白蛋白及炎症因子变化比较
注:与治疗前比,*P<0.05;与对照组比,#P<0.05
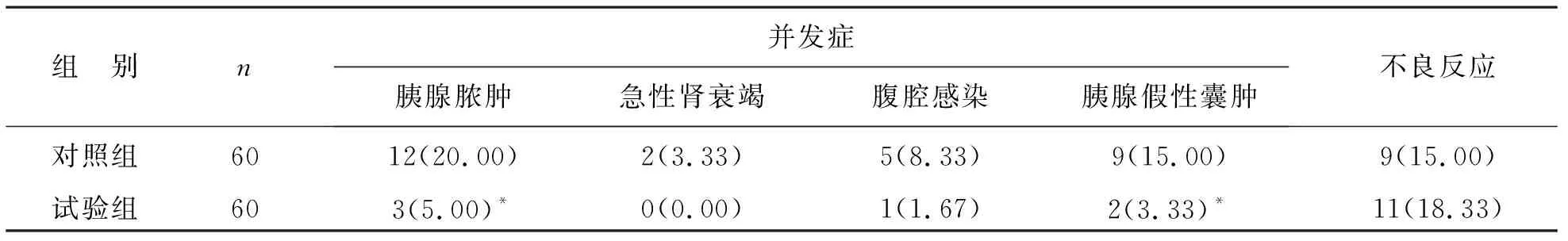
表3 两组并发症及不良反应发生情况对比[例(%)]
注:与对照组比,*P<0.05
讨 论
生长抑素属于氨基肽类激素,是临床常用的SAP治疗药物,不仅抑制胃酸分泌;而且进入机体的生长抑素迅速与胰腺细胞表面物质结合,抑制胰腺组织中普环化酶活化及乙酰胆碱的分泌,从而切断炎症介质的释放,缓解胰腺组织部位的炎症反应[8];此外,该药物还具有松弛Oddi括约肌的功效,使得胰腺管压力减轻,促使胰液胆汁等物质顺利外排,减轻胰腺的消化负担,从而减轻患者临床症状[9]。但单纯保护胰腺功能并不能充分缓解患者症状体征,而其与其他药物联合使用的疗效相互在高于单独用药,且安全性更高。白蛋白属于天然胶体,不仅具备一般胶体的物理学特点,在较长时间内增加并维持血浆胶体渗透压[10];而且其本身还具有运输胆红素、游离脂肪酸,与有毒游离物质或阳性、阴性离子发生可逆性结合的能力;此外,还具有清除氧自由基的作用[11]。临床多项报道显示,在SAP常规治疗基础上使用白蛋白注射液可有效减轻患者病情,降低并发症发生率,缩短住院治疗时间[12-13]。
本研究结果显示,经治疗,试验组腹痛腹胀消失、血清淀粉酶水平恢复及平均住院时间均明显缩短短于对照组,临床总有效率(95.00%)明显高于对照组,血清白蛋白水平明显高于对照组。表明,生长抑素联合白蛋白注射液可有效加速SAP患者临床症状体征恢复,改善预后,该结论与生长抑素与丙氨酰谷氨酰胺[14]、前列地尔[15]等药物联合使用所的结论相一致,进一步表明,联合用药可显著改善SAP患者预后。同时,试验组血清炎症因子PAF、CRP、IL-6、TNF-α水平均明显下降。PAF是白细胞、血小板、肝、肾等多种细胞和器官分泌的活性磷脂,可通过与靶细胞膜上受体结合,促进血小板聚集,加速中性粒细胞的聚集及释放;同时还可产生大量白三烯及活性氧等炎性介质,参与机体炎症反应[16]。PAF是促进SAP患者病情发展的重要因素:首先,其作用于血管内皮细胞,增加血管通透性;其次,通过促进血小板聚集,引发胰腺血栓形成;此外SAP出现的胰腺水肿及坏死组织中会释放大量氧自由基,对胰腺细胞溶酶体造成破坏。本研究结果提示,生长抑素白蛋白应用可通过抑制机体炎症因子释放,减轻机体炎症反应等途径,改善患者局部血流动力学,降低氧化自由基对胰腺组织的损伤,从而达到促进患者临床症状体征恢复,改善患者预后的治疗目的。此外,治疗期间,试验组胰腺脓肿及胰腺假性囊肿发生率均明显减少,但两组不良反应发生率间差异无统计学意义。提示,两者联合用药可有效预防并发症发生,且安全性较好。
综上所述,SAP发病早期治疗中联合使用生长抑素及白蛋白,可有效抑制机体炎症反应,改善胰腺组织部位血流微循环动力学,加速临床症状体征恢复,预防并发症发生,且安全性良好,可在临床中推广使用。

