血清降钙素原检测在下呼吸道感染抗菌药物治疗中的指导意义分析
李雪芹
徐州市肿瘤医院呼吸科,江苏徐州 221005
下呼吸道感染是一种常见的感染性呼吸系统疾病,该病发病比较急,属于以咳嗽时胸闷、有痰、憋气及呼吸时有呼噜声为特征的气道炎症性疾病。针对下呼吸道感染的病原学检测结果通常具有一定的滞后性,一般是依据当地的流行病学资料和临床诊疗标准给予经验性抗感染治疗,但是这样极易导致不合理和过度使用抗生素,致使细菌耐药性增强[1]。PCT是敏感性较强的细菌感染标志物,依据其含量治疗下呼吸道感染,能够有效减少抗生素临床使用量[2]。该组研究探析了2017年2月—2018年1月在该院接受下呼吸道感染治疗的166例患者的临床治疗模式,以探寻PCT检测在下呼吸道感染抗菌治疗中的临床指导意义,现报道如下。
1 资料与方法
1.1 一般资料
选取该院接受治疗的166例下呼吸道感染患者的临床诊疗资料,根据治疗方式不同均分为A、B两组。经中华医学会制定的诊断标准经胸部X线或CT检查,所选166例患者均确诊为下呼吸道感染,自愿参与该次研究,且均已签署知情同意书。A组男44例,女39例;年龄33~78岁,平均年龄(56.4±22.3)岁;疾病类型:支气管炎(32 例)、支气管扩张(16例)、肺炎(35例)。B组男33例,女50例;年龄 34~79岁,平均年龄(57.6±22.8)岁;疾病类型:支气管炎(30 例)、支气管扩张(15 例)、肺炎(38 例)。 病例纳入标准:①无自身免疫性疾病患者;②无脑血管意外患者;③无肿瘤患者;④无中途转院患者;⑤无心肝肾肺等脏器损伤;⑥无胃肠出血史和溃疡;⑦无机械通气治疗患者;⑧治疗依从性较好患者;⑨X胸片证实无呼吸系统以外的细菌感染性疾病。A、B组患者上述资料间差异无统计学意义(P>0.05)。
1.2 方法
入院后两组患者均接受对症支持治疗,主要包括营养支持、化痰止咳、纠正酸碱失衡电解质紊乱、解痉平喘和吸氧等。依据对照组症状、体征和实验室检测结果,给予停用或使用抗生素治疗;依据观察组患者血清降钙素原含量重新调整抗生素的使用情况,具体措施如下[3]:①PCT含量低于0.15 μg/L时停止或者不使用抗生素;②PCT含量高于0.15 μg/L时,给予抗生素治疗。治疗期间随时观察患者的症状和体征变化,于治疗前后通过分析X线胸片或胸部CT检查、血清电解质、血常规来评估抗生素治疗效果。运用全自动荧光免疫分析仪计算血清中PCT浓度,测量后自动计算、显示PCT浓度。
1.3 疗效评定标准
运用无效、好转、显效和痊愈4个指标评价疗效:①无效:患者病情未有变化;②好转:治疗后患者症状部分消失,病情有所恢复;③显效:治疗后患者的各项症状逐渐缓解;④痊愈:治疗后各项临床症状均消失,病情完全恢复。
1.4 临床观察指标
比较A、B组患者的白细胞计数、住院时间、抗生素使用时间和使用率,以及二次感染(即经由抗生素治疗48 h后直到终止治疗7 d以内,已清除初始的致病微生物,但是分离出新的致病微生物,且需另外治疗)和临床疗效。
1.5 统计方法
2 结果
2.1 比较患者的各项临床治疗指标
由表1可知,A组患者的抗生素使用时间、住院时间和白细胞计数均明显低于B组(P<0.05)。而白细胞计数比较,在两组间差异无统计学意义(P>0.05)。
表1 比较患者的各项临床指标(±s)
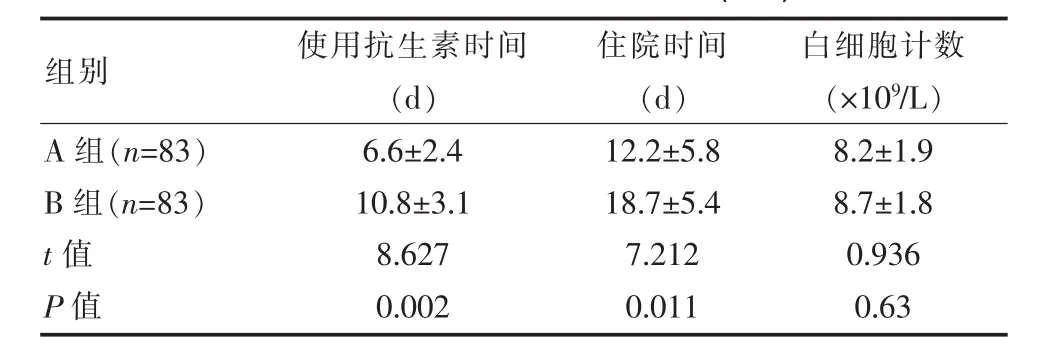
表1 比较患者的各项临床指标(±s)
住院时间(d)组别 使用抗生素时间(d)白细胞计数(×109/L)A 组(n=83)B 组(n=83)t值P值6.6±2.4 10.8±3.1 8.627 0.002 12.2±5.8 18.7±5.4 7.212 0.011 8.2±1.9 8.7±1.8 0.936 0.63
2.2 比较两组患者的二次感染率和抗生素使用率
由表2可知,A组患者的抗生素使用率为40.96%,明显低于B组的69.98%(P<0.05);而A组的二次感染率为3.61%,与B组患者的8.43%之间差异无统计学意义(P>0.05)。
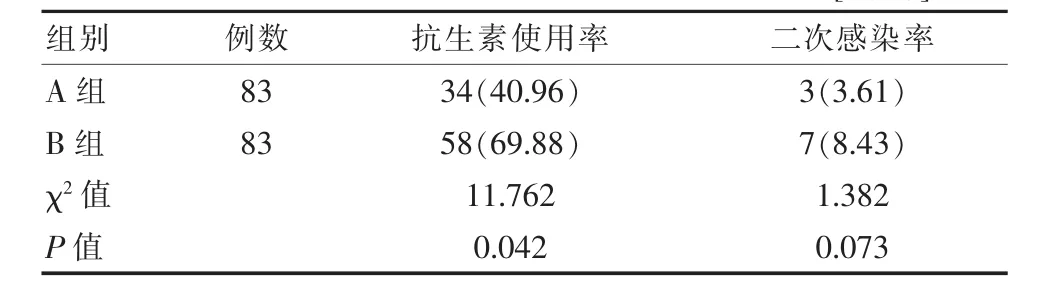
表2 比较两组患者的二次感染率和抗生素使用率[n(%)]
2.3 比较两组患者的整体疗效
通过比较可知,A组治疗有效率为96.39%,B组有效率为87.95,两组有效率间差异无统计学意义(P>0.05)。见表3。

表3 比较两组患者的整体疗效
3 讨论
下呼吸道感染疾病起病较急,进展较快,不会影响患者的身心健康,因而对该病患者进行早期鉴别、诊断及治疗显得极为重要。以往通常将细菌培养、白细胞计数和CRP作为主要鉴别方式,但因其局限性较大,无法满足临床需要。PCT是由甲状旁腺细胞分泌的一种前体肽激素,共含118个氨基酸,具有特异性蛋白酶功效,可促进细胞中蛋白水解,同时使细胞逐步产生生物活性降钙素。正常机体中无降钙素原,然而,当机体处于病理状态时,机体受到炎症因子和细菌毒素刺激,肺脏、肝脏等甲状旁腺组织可分泌PCT,因而可将其作为炎症的血清标志物[4]。正常人的血清PCT通常低于0.1 μg/L,相关研究显示,当用内毒素或细菌刺激巨噬细胞,待感染3~4 h后,机体血清PCT水平较显著,其检测时间早于红细胞沉降速率和C-反应蛋白的检测时间[6]。李新等[7]研究显示,机体被细菌感染后,血清PCT浓度会显著升高,但是因自身免疫性疾病引发的病毒感染或炎症患者的血清PCT含量则不升高。所以,可将血清PCT含量作为临床诊断细菌性感染的重要指标。国内外研究[8-10]均显示全面掌握血清PCT含量变化可有效指导下呼吸道感染的抗生素使用及疗程。
陈艺慧等人[11]研究显示,给予血清 PCT水平指导抗菌药使用的A组患者的观察组抗生素使用时间、使用比例分别为(4.1±1.4)d、65.8%,明显低于 B 组的相应值(6.8±1.6)d、88.6%。该组研究通过测定下呼吸道感染患者的血清PCT含量,A组依据PCT含量指导临床抗感染治疗,并与对照组比较。该组选取PCT≥0.15 μg/L作为阳性阈值,结果显示A组使用抗生素率、使用抗生素时间分别为40.96%、(6.6±2.4)d,明显低于 B 组的 69.88%、(10.8±3.1)d(P<0.05),这表明在下呼吸道感染的日常治疗过程中仍存在滥用抗生素现象,而借助血清PCT含量检测可指导临床使用抗生素,降低滥用抗生素现象,这与陈艺慧等人研究基本一致。
比较治疗后情况发现,A组患者的住院时间为(12.2±5.8)d,明显短于 B 组的(18.7±5.4)d,易高[12]的研究也认为给予血清降钙素原检测指导抗菌药物使用的患者的住院时间(12.1±5.9)d明显短于未接受用药指导患者的(18.9±5.6),因而,与别人的研究比较提示我们A组所得效果较佳,降低了抗菌药物曝露时间。两组患者的有效率比较可知,A组的高于B组,但两组间差异不显著,A组的二次感染率和白细胞计数与B组间的差异也不显著,这表明A、B组的疗效相同,A组未因提前停用抗菌药物而发生病情加重或反复。
综上所述,借助检测下呼吸道感染患者的血清PCT含量,可有效指导临床治疗中合理使用抗菌药物,降低细菌耐药性,减少抗菌药物使用时间、住院时间,并减轻患者及家属的经济负担。

