注射用重组人Ⅱ型肿瘤坏死因子受体—抗体融合蛋白联合柳氮磺吡啶治疗强直性脊柱炎的临床观察
周 益,赵 华,林 辉,刘 毅
(四川大学华西医院风湿免疫科,四川 成都 610041)
强直性脊柱炎(ankylosingsporidylitis,AS)是以中轴骨骼、骶髂关节和肌腱附着点受累的慢性炎症性疾病[1]。随着对AS发病机制的研究深入,尤其是新型治疗药物肿瘤坏死因子(Tumor Necrosis Factor,TNF)抑制剂的出现,AS的治疗进入生物制剂治疗新时代。而传统抗风湿病药物(DMARDs)如甲氨蝶呤、柳氮磺吡啶、来氟米特在AS的治疗中仍是一个持续争论的话题[2]。有文献报道传统DMARDs对AS患者有一定疗效,随着生物制剂的普遍使用,使用生物制剂期间联合传统DMARDs药物是许多临床医生的选择[3]。使用生物制剂治疗时加用DMARDs是否能增加疗效。尚未有研究比较单用注射用重组人Ⅱ型肿瘤坏死因子受体—抗体融合蛋白(益赛普)与注射用重组人Ⅱ型肿瘤坏死因子受体—抗体融合蛋白联合柳氮磺吡啶治疗AS疗效的报道。本研究基于注射用重组人Ⅱ型肿瘤坏死因子受体—抗体融合蛋白治疗AS基础上,观察是否联合传统DMARDs药物治疗AS的疗效和安全性。同时观察停用注射用重组人Ⅱ型肿瘤坏死因子受体—抗体融合蛋白后,柳氮磺吡啶对维持AS患者病情缓解的疗效。
1 资料与方法
1.1一般资料四川大学华西医院2014年7月至2016年3月风湿免疫科门诊和住院确诊AS患者54例,纳入标准:入组时AS处于活动期:Bath AS疾病活动指数(BASDAI)≥4,和夜间背痛≥4;经过两种非甾体类抗炎药物(NSAIDs)治疗大于4周无效者,且筛选前2周已停用;筛选前4周未使用过传统DMARDs药物。排除标准:临床和影像学提示脊柱已完全强直;患有活动性结核、乙型肝炎、丙型肝炎、HIV等急慢性感染;恶性肿瘤患者;过敏体质及有生育要求患者。男46例,女8例,平均年龄29.88岁。病程0.8~15年,平均病程3.38年。本研究经我院医学伦理委员会批准,治疗前均取得患者及家属的知情同意。
1.2治疗方法本研究为期36周,诱导缓解阶段24周,维持缓解阶段12周。诱导缓解阶段将54例患者按随机数字表法分为治疗组和对照组各27例,两组年龄、性别、疾病活动度评估、炎症指标血沉(ESR)及C反应蛋白(CRP)等一般资料比较差异无统计学意义(P> 0.05),具有可比性。治疗组皮下注射注射用重组人Ⅱ型肿瘤坏死因子受体—抗体融合蛋白(上海中信国健药业股份有限公司,批号:201307022)25 mg Biw,联合口服柳氮磺吡啶 1 g Bid治疗;对照组皮下注射注射用重组人Ⅱ型肿瘤坏死因子受体—抗体融合蛋白25 mg Biw。治疗24周后继续12周维持缓解阶段,分完全停药和柳氮磺吡啶维持治疗两组,继续观察12周。
1.3观察指标观察治疗组和对照组第0、4、12、24周临床疗效指标和安全性指标。临床疗效指标包括疼痛评分、总体评价(PGA)、BASDAI、Bath AS功能指数(BASFI)、ESR、CRP、疾病活动度评分(ASDAS-CRP)。安全性指标包括不良事件,血常规、尿常规、 肝功能、 肾功能。治疗24周后,停用注射用重组人Ⅱ型肿瘤坏死因子受体—抗体融合蛋白,分两组继续观察患者第28、32、36周患者疾病活动度疼痛评分、PGA、BASDAI、BASFI。病情复发患者结束访视。
1.4疗效评价标准
1.4.1ASAS20、ASAS40 改善标准[4]参照国际脊柱关节炎评价协会工作组定义的AS病情改善标准。①患者总体评估(VAS评分),②患者夜间背痛和整体背痛(VAS评分),③BASFI(VAS评分),④炎症反应,包含晨僵的平均持续时间、晨僵严重度(VAS评分),⑤急性期反应物CRP,⑥脊柱侧屈活动度。ASAS20定义:与基线相比,前4项指标中至少3项指标的改善程度≥20%,且改善幅度至少≥1分,没能达到20%改善程度的1项与基线相比无恶化。ASAS40定义:与基线相比,前4项指标中至少3项指标的改善程度≥40%,且改善幅度至少≥2分,没能达到40%改善程度的1项与基线相比无恶化。
1.4.2病情复发的定义 与注射用重组人Ⅱ型肿瘤坏死因子受体—抗体融合蛋白治疗时所达到的BASDAI最低值相比增加2分或2分以上,或达治疗前BASDAI分值的80%。
1.5统计学方法采用SPSS 22.0统计学软件分析数据。计量资料以均值±标准差表示,组间比较采用t检验或wilcoxon秩和检验;计数资料以率(%)表示,组间比较采用卡方检验或Fisher确切概率法。P<0.05为差异有统计学意义。
2 结果
2.1诱导缓解阶段疾病活动与炎症指标的变化诱导缓解治疗阶段,治疗组、对照组第4、12、24周与基线疼痛评分、PGA、BASDAI、BASFI、ESR、CRP、ASDAS-CRP均有明显改善(P<0.05 )。治疗组第24周与基线各疗效指标的差值同对照组第24周各疗效指标与基线的差值比较,差异无统计学意义(P>0.05)。见表1。
2.2诱导缓解阶段ASAS达标比例诱导缓解阶段,第24周时达到ASAS20、ASAS40的受试者比例,治疗组分别为92.59%、85.19%,对照组分别为96.30%、85.19%,差异无统计学意义(P>0.05 ),见表2。
2.3维持治疗阶段病情复发比例维持治疗阶段,完全停药组32例(由诱导缓解阶段的治疗组15例与对照组17例构成);柳氮磺吡啶维持治疗组22例(由诱导缓解阶段的治疗组12例与对照组10例构成)。继续随访至36周。完全停药组有25例患者病情复发,维持治疗组11例患者病情复发。停用注射用重组人Ⅱ型肿瘤坏死因子受体—抗体融合蛋白治疗后,使用柳氮磺吡啶治疗比完全停药的AS患者病情复发率明显降低。两组差异有统计学意义(χ2=4.641,P=0.031),见表3。
2.4安全性分析本研究期间无患者因不良事件退出研究,无死亡或严重不良事件,无患者发生重度或危及生命的不良事件。诱导缓解阶段,治疗组中有12例发生24次不良反应,对照组中有5例发生10次不良反应,见表4。两组不良事件发生率比较,差异有统计学意义(χ2=4.207,P=0.040),见表5。维持治疗阶段,随访至36周,停药组出现转氨酶升高1例,柳氮磺吡啶维持治疗组出现转氨酶升高1例、上呼吸道感染1例,两组不良事件发生率比较,差异无统计学意义(P=0.560),见表6。

表1 诱导缓解阶段两组患者第0、4、12、24周临床指标和实验室指标比较

表2 诱导缓解阶段两组患者第4、12、24周ASAS达标有效率比较 [n(%)]
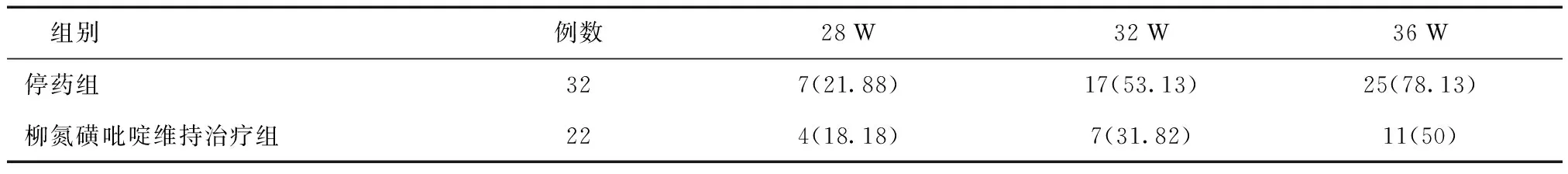
表3 维持治疗阶段第28、32、36周病情复发率比较 [n(%)]

表4 诱导缓解阶段两组患者不良事件发生情况(例)

表5 诱导缓解阶段两组患者不良事件发生率比较 [n(%)]

表6 维持治疗阶段两组患者不良事件发生率比较 [n(%)]
3 讨论
3.1AS的治疗AS是累及中轴骨骼、骶髂关节和肌腱附着点的慢性炎症性疾病,病情进展往往会导致患者的关节功能障碍,严重影响患者的生活质量。目前尚无根治AS的治疗方法。TNF作为炎症反应的中心环节之一,在AS的炎症反应和骨质破坏中均起着重要作用[5]。新型生物治疗TNF抑制剂的问世,开辟了AS的治疗的新天地。TNF抑制剂治疗AS的疗效及安全性已得到很好的循证医学证据证实[6],能迅速控制病情,极大地改善AS患者的症状。而传统DMARDs治疗脊柱关节炎是风湿界争论的话题。ASAS和EULAR推荐柳氮磺吡啶仅用于伴有外周关节症状的脊柱关节炎患者。虽然我国国家药品与食品监督管理局尚未批准任何传统DMARDs用于治疗AS,许多风湿科医生仍使用传统DMARDs用于AS患者治疗,主要源于传统DMARDs治疗类风湿关节炎中良好疗效,且传统DMARDs虽不能改善AS患者影像学进展,但对疾病有一定的治疗作用[7]。
3.2AS的联合药物治疗随着生物制剂的广泛使用,使用生物制剂期间是否联合传统DMARDs困扰大多数临床医生。尚无文献阐明联合治疗是否能给AS患者带来更好的疗效和更多的益处。已有大量的研究证实生物制剂对AS的疗效明显优于传统DMARDs。本研究将探索使用注射用重组人Ⅱ型肿瘤坏死因子受体—抗体融合蛋白治疗AS时联合柳氮磺吡啶与未联合柳氮磺吡啶的临床疗效和药物安全性。已有研究报道20.4%~41%AS患者使用生物制剂期间联合传统DMARDs[8~10]。 Lie等[8]报道的在瑞典全国范围的一项前瞻性队列研究,1365例AS有40.8%患者使用TNF抑制剂时联合传统DMARDs治疗,发现联合传统DMARDs可以延长AS患者使用第一种TNF抑制剂的5年药物维持时间。其机制可能与减少TNF抑制剂抗体形成作用相关。Nissen等[9]报道中轴型脊柱关节炎中使用TNF抑制剂联合传统DMARDs治疗,尤其在英夫利昔单抗中,能提高TNF抑制剂治疗维持时间。而Sepriano等[10]报道观察954例脊柱关节炎患者使用TNF抑制剂联合传统DMARDs治疗未延长TNF抑制剂的维持时间。因上述的队列研究非临床随机对照试验,药物使用方案未经严格设计,且未直接验证药物治疗的安全性。故本研究拟采用随机对照试验探索注射用重组人Ⅱ型肿瘤坏死因子受体—抗体融合蛋白联合柳氮磺吡啶治疗AS的临床疗效和药物安全性。
在药物安全性方面,目前报道使用注射用重组人Ⅱ型肿瘤坏死因子受体—抗体融合蛋白常见的不良反应为过敏和感染,尤其是结核感染[11,12]。传统DMARDs使用最常见的不良反应是过敏反应、肝肾功能损害以及免疫的抑制作用。在联合使用传统DMARDs治疗的时候,我们需同时考虑到传统DMARDs不良反应。在本研究中观察到,治疗组在注射用重组人Ⅱ型肿瘤坏死因子受体—抗体融合蛋白基础上联合柳氮黄吡定比未联合柳氮磺吡啶治疗AS时不良事件发生率更高。
本研究结果显示,对照组使用注射用重组人Ⅱ型肿瘤坏死因子受体—抗体融合蛋白治疗AS24周疾病达ASAS20、ASAS40分别为92.59%、85.19%。治疗组注射用重组人Ⅱ型肿瘤坏死因子受体—抗体融合蛋白联合柳氮磺吡啶治疗24周AS疾病缓解达ASAS20、ASAS40分别为96.30%、85.19%。使用注射用重组人Ⅱ型肿瘤坏死因子受体—抗体融合蛋白治疗AS时联合柳氮磺吡啶较未联合柳氮磺吡啶治疗疗效无差异,而注射用重组人Ⅱ型肿瘤坏死因子受体—抗体融合蛋白联合柳氮磺吡啶治疗时不良反应发生率更高。
3.3AS的维持治疗虽然生物制剂治疗AS呈现出良好的疗效和安全性,但是由于价格昂贵,多数患者难以承受长期使用的经济负担。我国国内早已有研究探索通过逐渐减量生物制剂或延长生物制剂用药间期以维持AS病情缓解;亦有报道停用生物制后选择非甾体抗炎药或传统DMARDs如沙利度胺维持AS治疗。Chen等[13]报道的对11项柳氮磺吡啶与安慰剂对照治疗AS的研究进行分析,柳氮磺吡啶可以改善AS患者的晨僵和降低ESR炎症指标。而2014年进一步的随访分析报道柳氮磺吡啶对AS患者无明确疗效[14]。Khanna 等[15]报道柳氮磺吡啶可改善AS患者早期阶段病情,柳氮磺吡啶对活动期AS或无确切疗效。本研究继续探索AS患者停用注射用重组人Ⅱ型肿瘤坏死因子受体—抗体融合蛋白后使用柳氮磺吡啶维持治疗可能性。
本研究结果显示,停用注射用重组人Ⅱ型肿瘤坏死因子受体—抗体融合蛋白治疗AS后柳氮磺吡啶维持治疗,12周内病情复发率明显减少。且使用柳氮磺吡啶维持治疗未增加不良事件发生率。AS患者停用注射用重组人Ⅱ型肿瘤坏死因子受体—抗体融合蛋白后选择柳氮磺吡啶维持治疗比完全停药治疗组病情复发率低。
总之,随着生物制剂治疗风湿病的普遍使用,尤其在治疗AS时,是否还需联合使用传统DMARDs,本研究认为注射用重组人Ⅱ型肿瘤坏死因子受体—抗体融合蛋白联合柳氮磺吡啶治疗AS与未联合柳氮磺吡啶治疗AS比较,诱导缓解阶段治疗效果无统计学差异,且注射用重组人Ⅱ型肿瘤坏死因子受体—抗体融合蛋白联合柳氮磺吡啶治疗AS时药物副作用白细胞减少和转氨酶升高发生率更高。AS患者使用生物制剂治疗期间联合传统DMARDs,不仅提高了患者的治疗费用,增强了药物副作用,同时增加用药也降低患者的用药依从性。值得重视的是,维持治疗阶段若增加柳氮磺吡啶可使AS复发率明显下降。因此,当患者使用生物制剂诱导缓解后加用柳氮磺吡啶维持,不失为一个经济有利的选择。因本研究纳入的样本量有限,在制定AS患者治疗方案时如何使用注射用重组人Ⅱ型肿瘤坏死因子受体—抗体融合蛋白和柳氮磺吡啶,仍需要大规模多中心临床研究去探索最优的治疗方案。

