男性不育患者精液检验参数的变化及临床意义
郑州市妇幼保健院(450000)王彩红
1 资料与方法
1.1 一般资料 研究对象为我院从2016年8月~2017年9月医院收治的120例男性不育者为观察组,年龄为22~43岁,平均年龄为(31.5±3.0)岁。对照组120例男性,年龄为20~46岁,平均年龄为(32.0±3.2)岁。两组研究对象基础资料间无统计学意义(P>0.05)。
1.2 采集方法 两组研究对象在采集精液前,要求禁欲2~7d,均采用手淫取精,收集射出精液于实验室提供的无菌杯中,保温并0.5h内送检,实验室检验人员将精液标本保存于37℃水浴箱中并记录取精时间,待精液完全液化后,计算精液液化时间,并进行精液常规检验。超过1h仍未液化,或液化不良的标本,也需进行检验。每份标本随机选5个视野观察,且检验操作均由同一名检验人员操作。
1.3 检验方法 使用精子分析仪及普通光学显微镜对精液标本进行检测。精液常规检验内容包括:精液量、精子密度、精子活率、异常精子形态比率、液化时间、精子活动力、pH值。精液量采用称重法,精液保存在37℃恒温箱中,计算液化时间。根据WHO中关于精子活动力标准[2]进行分级:前向运动(PR):精子主动地呈直线或沿一大圆周运动;非前向运动(NP):所有其他非前向运动的形式;不活动(IM):没有运动。具体的参考标准:液化时间小于60分钟,精液量≥1.5mL,精子总活力(PR+NP)≥40%,PR≥20%;精子总数≥39×106/每次射精,精子浓度15×106/mL,精子存活率≥58%,异常形态精子比率≤4%,pH≥7.2。同时符合上述指标则为精液正常。
1.4 观察内容 比较两组研究对象的常规检验结果参数、异常参数分布情况。
1.5 统计学分析 研究数据均使用SPSS19.0进行统计学分析,采用x2检验对计数资料进行统计分析,统计结果采用百分率表示,计量资料组间数据采用t检验统计分析,结果用均数方差表示,P<0.05表示有统计学意义。
2 结果
2.1 比较两组患者的精液常规参数 观察组的精液液化时间长于对照组,精子浓度、精子活率、精子活力低于对照组,异常形态精子比率多于对照组,组间对比有统计学意义(P<0.05),两组的精液量、pH值无统计学意义(P>0.05),见附表。
2.2 统计观察组异常参数分布情况 统计异常参数分布情况,精子活动力PR下降发生率最高(82.5%),其次分别为液化时间延长(65.8%)、精子总活动力下降(50.0%)、精子存活率异常(31.7%)、精子总数异常(29.2%)、异常形态精子比率升高(24.2%)、精液量异常(7.5%)、pH值异常(2.5%)。
3 讨论
通过本研究结果发现,其中异常参数分布率最高的是PR下降,之后依次为液化时间延长、精子总活动力PR+NP下降、精子存活率异常。其中精子活动力以及存活率发生率较高,这也表明影响精子质量的关键是精子活力以及存活率。液化时间延长也是异常参数异常分布的主要情况,原因可能是精液液化时间延长影响了精子活力,有研究提出,仅少量液化不良患者的精力存活率、活动力是正常的,关于其具体原因,仍需临床进一步研究[2]。本次研究中,统计异常分布情况,精子总数异常率为29.2%,异常形态精子比率升高为24.2%。精子总数异常可能与睾丸疾病与精索静脉曲张相关,长期电脑辐射等也会一定程度上降低精子浓度。对比两组研究对象的总体精液量以及pH值并无明显差异。精液分泌是由前列腺分泌所决定,而本次研究患者无明显前列腺炎症状,因此精液分泌量与正常健康男性无明显差异。pH值是精子活动力以及精子存活率的一个影响因素,但pH异常情况较少,本次研究中仅为2.5%。
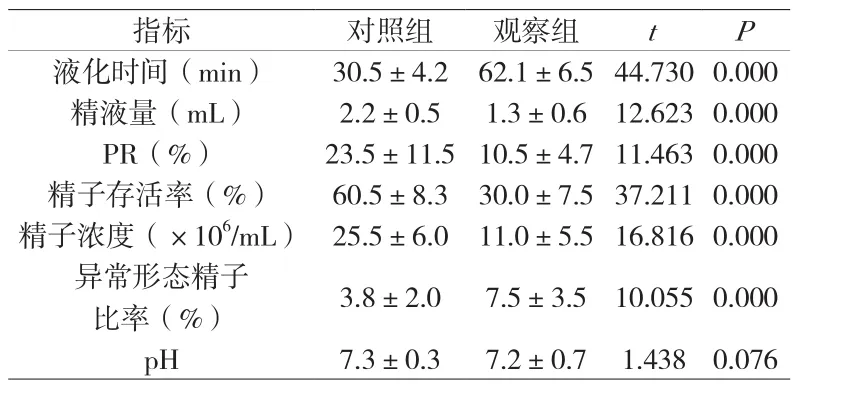
附表 两组患者的精液常规参数对比
综上所述,根据精液常规检验结果可明确了解男性患者的生殖系统,评估其生育能力,针对性防治男性不育。

