肾病综合征患者肾功能影响因素分析评价
戴彧君(红河州第一人民医院肾脏内科,云南661100)
肾病综合征(NS)是以大量蛋白尿、严重低蛋白血症、水肿及血脂异常为特征的一组临床综合征。有研究表明,该病病因复杂,各因素引起的肾小球损伤是其重要病理基础。在治疗方面目前主张以利尿、降血脂、降低尿蛋白为主,糖皮质激素的应用可提高临床疗效。NS患者常合并肾功能不全,但目前尚无统一的治疗方案。NS患者一旦进展到肾功能衰竭,将影响患者预后及转归。本研究探讨了NS患者肾功能进展的影响因素,以为及时阻止病情恶化,提高NS患者生活质量提供参考。
1 资料与方法
1.1 一般资料 收集2016年1月至2017年9月本院肾内科收治的52例诊断为原发性NS患者的临床资料,其中男31例,年龄(39.81±20.13岁);女21例,年龄(40.33±15.33)岁。入院时 24 小时尿蛋白(UPr)水平为(3.36±1.75)g,血浆清蛋白(ALB)水平为(20.31±4.41)g/L,血尿素氮(BUN)水平为(7.80±6.90)mmol/L,血清肌酐(Scr)水平为(103.67±62.86)μmol/L,总胆固醇(TC)水平为(9.38±3.01)mmol/L,三酰甘油(TG)水平为(3.04±1.73)mmol/L,低密度脂蛋白胆固醇(LDL-C)水平为(6.77±2.62)mmol/L,纤维蛋白原(Fg)水平为(6.84±1.85)g/L,D-二聚体(D-D)水平为(3.96±3.55)μg/mL。排除过敏性紫癜肾炎、糖尿病肾病、乙型肝炎相关性肾炎、狼疮性肾炎、多发性骨髓瘤等疾病。按Scr升高程度分为 A 组(<100 μmol/L,30 例)和 B 组(≥100 μmol/L,22例)。
1.2 方法 比较两组患者年龄、BUN、TG、TC、LDL-C、Fg、D-D、UPr定量、ALB等相关指标的差异。分析Scr与TC、LDL-C、D-D、BUN 的相关性。
1.3 统计学处理 应用SPSS21.0统计软件进行数据分析,计量资料以表示,组间比较采用独立样本t检验;相关性分析采用Pearson线性相关分析。P<0.05为差异有统计学意义。
2 结 果
2.1 两组患者相关指标比较 两组患者BUN、TC、LDL-C、D-D、ALB 水平比较,差异均有统计学意义(P<0.05)。见表1。
表1 两组患者相关指标比较(±s)
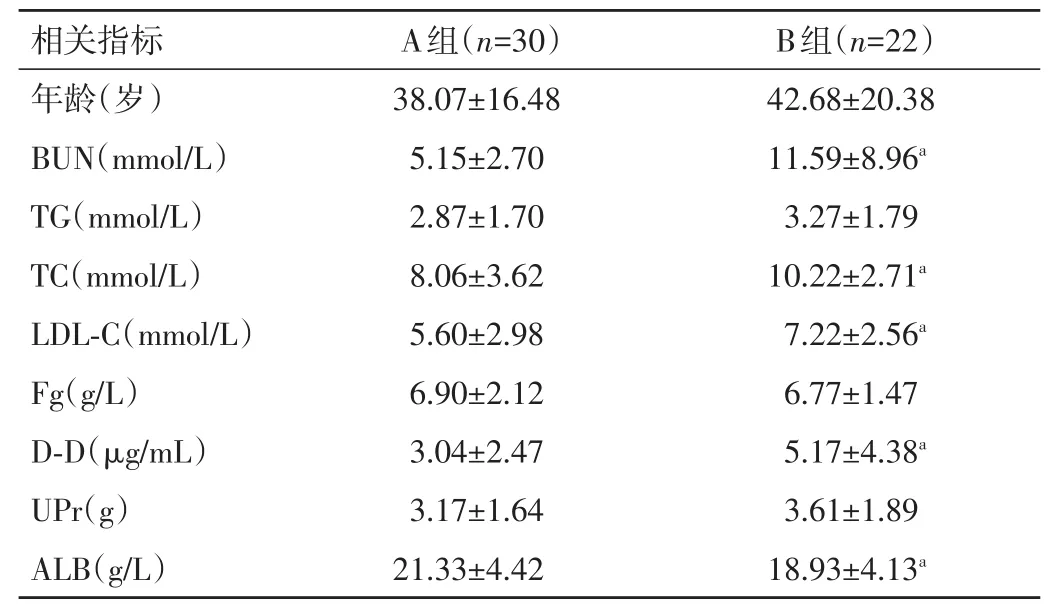
表1 两组患者相关指标比较(±s)
注:与A组比较,aP<0.05
相关指标年龄(岁)BUN(mmol/L)TG(mmol/L)TC(mmol/L)LDL-C(mmol/L)Fg(g/L)D-D(μg/mL)UPr(g)ALB(g/L)A组(n=30)38.07±16.48 5.15±2.70 2.87±1.70 8.06±3.62 5.60±2.98 6.90±2.12 3.04±2.47 3.17±1.64 21.33±4.42 B组(n=22)42.68±20.38 11.59±8.96a 3.27±1.79 10.22±2.71a 7.22±2.56a 6.77±1.47 5.17±4.38a 3.61±1.89 18.93±4.13a
2.2 Scr水平与 TC、LDL-C、BUN、D-D、ALB 水平的相关性 Scr与TC、LDL-C、BUN水平呈正相关,与ALB水平呈负相关。见表2。
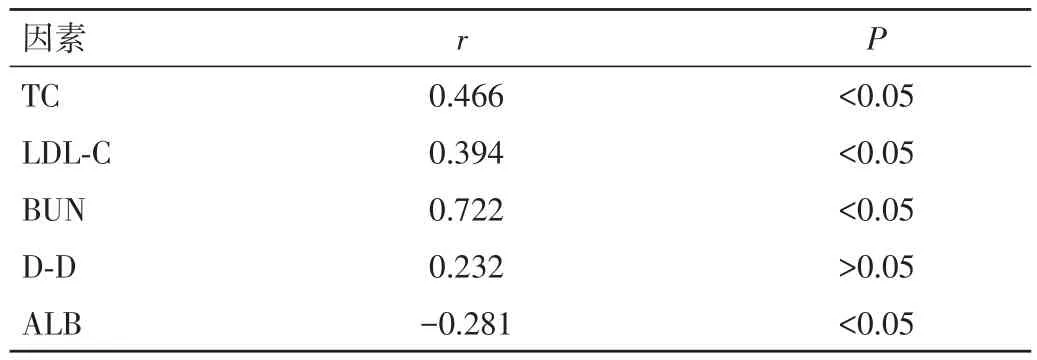
表2 Scr水平与 TC、LDL-C、BUN、D-D、ALB 水平的相关性
3 讨 论
成人NS患者中高脂血症者占52%,其中20%血浆TC水平升高,55%低密度脂蛋白(LDL)水平升高,30%极低密度脂蛋白胆固醇升高[1]。
引起NS患者高脂血症的机制较复杂,目前认为,主要原因如下:(1)NS患者低蛋白血症突出,刺激肝脏合成过多的脂蛋白,血浆TC、TG及脂蛋白增加。由于脂蛋白相对较大,肝脏合成过多,而从尿中丢失相对较少,导致血浆浓度增高。故许多学者认为,肾丢失清蛋白或清除率相似的大分子蛋白是造成脂质代谢紊乱的原因[1]。(2)脂质调节酶活性降低及LDL受体活性或数目减少导致极低密度脂蛋白清除障碍[2-3]。(3)LDL受体活性降低及与配位受体的相互作用,从而使脂蛋白代谢降低或减少[4]。(4)尿中丢失高密度脂蛋白(HDL)增加,肾脏是HDL和载脂蛋白A-1分子代谢的重要场所,NS患者可将在一天合成的50%~100%HDL和载脂蛋白A-1从尿中丢失,因此,必须进一步增加其合成才能保持血浆浓度正常或接近正常[4-5]。
目前认为,高脂血症不仅是NS的重要病理生理变化,而且是造成NS病理进展的重要因素[6-7]。血脂异常,尤其是高胆固醇血症,是NS的典型表现之一。
血脂代谢紊乱可增加心血管事件,还可直接加速慢性肾脏病(CKD)进展。其作用机制包括以下多个方面:(1)促进肾脏动脉粥样硬化。(2)对肾脏细胞具有直接毒性。肾小管上皮细胞对滤过的蛋白(ALB和载脂蛋白)中的脂肪酸、磷脂和胆固醇的重吸收能促进肾小管间质炎性反应、泡沫细胞形成和组织损伤。脂蛋白在肾小球基膜区的积聚能促进基质生成和肾小球硬化,进一步加快CKD进展。
血脂异常可能损害肾小球毛细血管内皮细胞、系膜细胞和足细胞。肾小球系膜细胞表达的LDL受体和氧化的LDL受体,活化后可诱导肾小球系膜细胞增殖,增加系膜基质沉积,并且促进趋化因子——巨噬细胞化学引诱蛋白-1、细胞因子——白细胞介素-6或生长因子水平增高。巨噬细胞化学引诱蛋白-1可增强巨噬细胞聚集,渗透到肾小球中,成为释放细胞因子的泡沫细胞。氧化的LDL可使单核细胞对肾小球内皮细胞的黏附性增强,有利于单核细胞的渗透,从而影响肾小管上皮细胞功能[8]。
高TC血症和高TG血症与足细胞损伤有关,可进一步导致肾小球系膜硬化[9]。氧化的LDL可诱导足细胞凋亡及肾小球蛋白屏障的消失,因而可通过损伤的足细胞层而丢失清蛋白。
有研究证实,高胆固醇是肾功能下降的独立预测因素[10]。有研究表明,HDL-C降低、TC水平升高可促进肾脏病进展,表现为尿微量清蛋白及Scr增加,而肾小球滤过率降低[11-13]。MUNTNER 等[14]研究表明,HDL-C与Scr水平升高具有相关性。TC水平升高是肾脏疾病进展的独立危险因素。
综上所述,NS患者脂代谢紊乱与肾病的关系密切,血脂异常极为全面地危害肾脏,其不仅可介导肾小球硬化和肾小管-间质损害,并可诱发或加重肾内、外血管病变,是导致肾功能进行性损害的重要因素之一。因此,对NS患者,除重视ALB水平外,还应该同时关注血脂异常问题,尽早调整患者脂质代谢紊乱,避免患者肾功能的恶化,从而提高患者的生活质量。

