颅内血肿微创清除术治疗脑出血患者的疗效
晏承坤,向召锋(重庆市万州区人民医院神经外科404100)
脑出血(ICH)是神经内科常见病,临床资料显示,ICH患者占所有脑卒中的30.00%,30岁以上成年人中男性患病率为0.05%,女性患病率为0.03%[1]。该病致残率、病死率均较高,且患者预后较差,患者生活质量受到严重影响。ICH患者导致死亡的原因为颅内血肿压迫脑组织引发脑水肿、脑疝等,因此,快速清除血肿、降低颅内压是抢救的关键。保守治疗不能有效解除血肿压迫,继而对脑组织产生继发性损伤;传统开颅手术因损伤较大,易发生并发症,疗效难以得到保证[2]。颅内血肿微创清除术可使患者在最小损伤的情况下解除血肿压迫,提升疗效。目前,国内主要的研究方向是评估微创血肿清除术对患者抢救成功率的影响,但对术后患者基础血管张力和心血管系统稳态方面的研究较少,本研究则在分析微创治疗手段对患者血肿清除效果影响的同时,探究了微创血肿清除术治疗后患者内皮素指标的变化,并将其与传统手术治疗的效果进行了比较,现报道如下。
1 资料与方法
1.1 资料
1.1.1 一般资料 选取2015年3月至2016年3月本院收治的ICH患者120例作为研究对象,采用随机数字表法分为观察组和对照组,每组60例。对照组患者中男 34例,女 26例;年龄 39~72岁,平均(53.9±3.4)岁;高血压病史 3~14 年,平均(6.2±0.5)年;发病至入院时间 3~15 h,平均(8.3±2.2)h;出血部位:脑叶出血 14例,小脑出血19例,基底节出血27例。观察组患者中男 37例,女 23例;年龄 35~74岁,平均(54.2±3.3)岁;高血压病史 4~16 年,平均(6.5±0.8)年;发病至入院时间 2~13 h,平均(8.0.±2.6)h;出血部位:脑叶出血 12 例,小脑出血22例,基底节出血26例。两组患者性别、年龄等一般资料比较,差异均无统计学意义(P>0.05)。
1.1.2 纳入标准 (1)经计算机断层扫描(CT)检查确诊为 ICH;(2)能积极配合诊治;(3)发病至入院间隔时间小于15 h;(4)对本研究知情且愿意签署授权书。
1.1.3 排除标准 (1)凝血功能障碍;(2)颅脑损伤导致出血;(3)肝、肾功能衰竭,深度昏迷(意识状态分级为Ⅴ级)、四肢瘫软无力,瞳孔放大者;(4)合并脑动脉瘤、颅脑恶性肿瘤;(5)伴凝血功能障碍[3]。
1.2 方法
1.2.1 治疗方法
1.2.1.1 对照组 采用传统开颅手术治疗,采用全身麻醉,行直切口开小骨窗然后钻孔扩大,采用“十字”法剪开硬脑膜,依次分离脑组织、蛛网膜直至血肿腔,然后在显微镜监视下清除血肿。清除血肿后若豆纹动脉可见活动性出血,在显微镜监视下夹闭出血的分支血管,确保主干免受损伤。术中尽量不要损伤血肿壁,附着于血肿壁的少量血块若难以清除切忌强行清除。妥善止血处理后常规留置引流管,关闭骨窗,手术完毕。手术结束后应快速让患者血压恢复至正常水平,检查止血是否彻底。
1.2.1.2 观察组 采用局部麻醉,起效后在额部做直行切口,用颅骨钻在穿刺点位置钻孔,同样采用“十字”法剪开硬脑膜,在血肿腔中放置引流管,外端与注射器(规格:5 mL)连接,抽吸腔内血液,抽吸期间可观察到引流管中有暗红色液体流出,抽吸完毕后缝合创口,留置引流管。术后采用CT复查血肿体积,必要时可向术腔注射尿激酶,促进血肿排出。经复查血肿基本清除后拔除引流管。
1.2.2 观察指标 比较两组患者手术前,手术后2周血肿体积、血浆ET水平变化情况。记录两组患者并发症发生情况。
1.2.3 疗效判定标准 依据美国国立卫生研究院卒中量表(NIHSS)评分改善情况评价手术效果:(1)显效为手术治疗后患者NIHSS评分下降大于或等于90%,生活能力残疾等级评估为0级;(2)有效为经手术治疗后患者NIHSS评分较术前下降45%~<90%,生活能力等级评估为1~3级;(3)无效为经手术治疗后患者NIHSS评分下降幅度小于45%[4]。总有效率=(显效例数+有效例数)/可评价病例数×100%。
1.3 统计学处理 应用SPSS19.0统计软件进行数据分析,计量资料以表示,组间比较采用t检验;计数资料以率或构成比表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结 果
2.1 两组患者手术前后血肿体积、血浆ET水平变化情况比较 观察组患者手术治疗后2周血肿体积、血浆ET水平均明显低于对照组,差异均有统计学意义(P<0.05)。见表 1。
表1 两组患者手术前后血肿体积、血浆ET水平变化情况比较(±s)
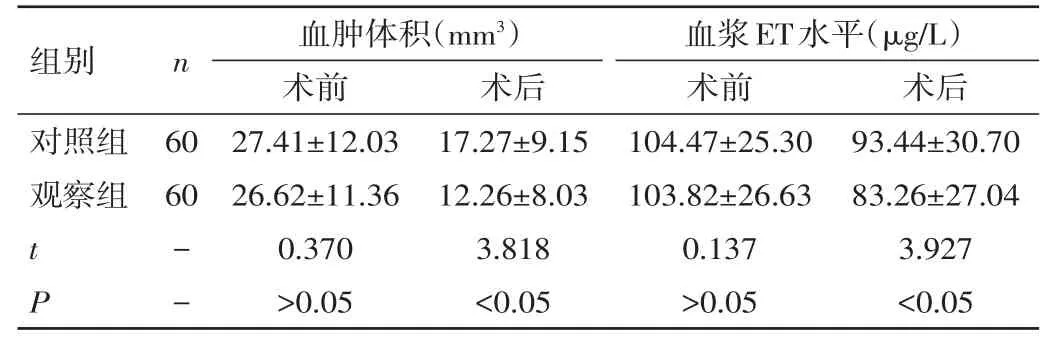
表1 两组患者手术前后血肿体积、血浆ET水平变化情况比较(±s)
注:-表示无此项
组别对照组观察组n 60 60 tP--血肿体积(mm3)术前27.41±12.03 26.62±11.36 0.370>0.05术后17.27±9.15 12.26±8.03 3.818<0.05血浆ET水平(μg/L)术前104.47±25.30 103.82±26.63 0.137>0.05术后93.44±30.70 83.26±27.04 3.927<0.05
2.2 两组患者疗效比较 观察组患者总有效率明显高于对照组,差异有统计学意义(P<0.05)。见表2。
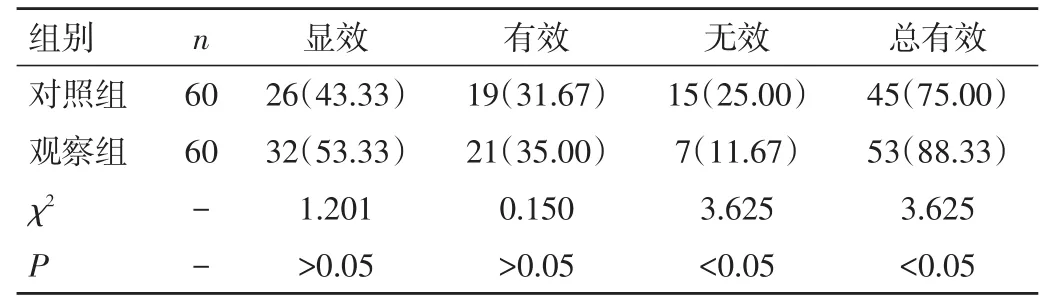
表2 两组患者疗效比较[n(%)]
2.3 两组患者并发症发生情况比较 观察组患者并发症发生率明显低于对照组,差异有统计学意义(P<0.05)。见表 3。
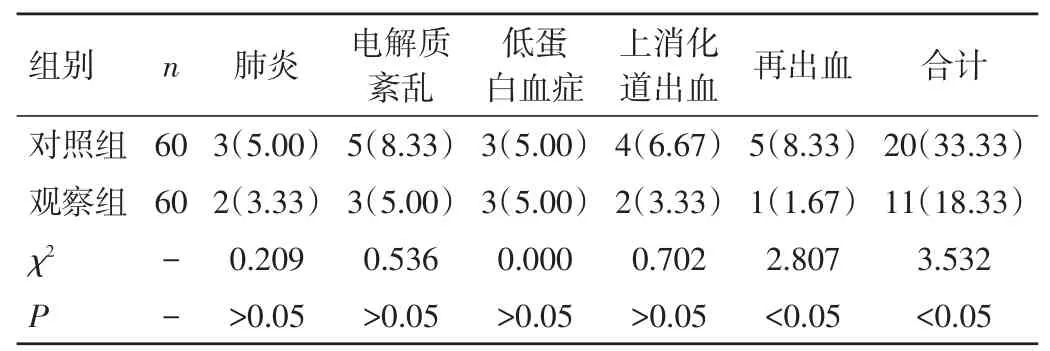
表3 两组患者并发症发生情况比较[n(%)]
3 讨 论
ICH是高血压患者最为严重的并发症之一,随着高血压病情的进展,脑底小动脉会出现病理性变化,如动脉管壁纤维样、玻璃样变性或缺血、坏死等,各种变性均会促使血管壁强度下降,从而引发出血。ICH患者起病快,变化快,且病情十分危重,多是有高血压病史患者因异常兴奋、情绪激动或精神过分紧张,突然发病,若没有采取有效的抢救措施则容易危及患者生命安全。
ICH会损伤颅脑神经,导致患者出现偏瘫、失语等并发症,严重影响其以后的生活质量[5]。目前,保守治疗效果不理想。手术能快速清除血肿,降低其对颅脑组织的损伤,是最为有效的治疗手段。随着微创手术理念的发展,颅内血肿微创清除术逐渐成为治疗ICH的主要方法。
郑鑫辉等[6]和练建筑[7]研究结果显示,在ICH患者治疗中使用颅内血肿微创清除术,患者手术耗时短。与传统开颅手术比较,由于其创口较小,因此,患者术后住院时间明显缩减。肾衰竭、电解质紊乱等均是ICH患者术后常见并发症,微创手术方式缩短了手术时间,医护人员可有更多的时间用于对并发症的预防和治疗,从而提升治疗的安全性。
与廖晓明等[8]研究角度不同,本研究主要对比了两种手术方式对患者血肿体积的影响,结果显示,观察组患者术后血肿体积明显低于对照组。孙景宏等[9]研究结果显示,微创手术可提升15.00%~30.00%血肿清除率。
内皮素是血管内皮细胞分泌的多肽物质,其具备收缩血管的作用,与人体神经系统疾病关系密切[10]。ICH时脑微细血管内皮细胞受损,导致ET合成和释放量均显著升高,颅内压升高后,灌注压下降,导致缺氧、缺血,从而促使ET水平升高[5]。因此,ICH治疗中测定ET水平可准确反映患者预后情况。
本研究结果显示,两组患者手术治疗后血浆ET水平均有所下降,而观察组患者手术治疗后血浆ET水平明显低于对照组,差异有统计学意义(P<0.05),由此证实,微创手术效果优于开颅手术。
并发症是评估手术治疗ICH患者安全性的重要指标之一,本研究结果显示,两组患者肺炎、电解质紊乱、低蛋白血症等发生率比较,差异均无统计学意义(P>0.05),但观察组患者总体并发症发生率明显低于对照组,差异有统计学意义(P<0.05),由此证实,颅内血肿微创清除术的安全性更高。
术后再出血是ICH患者最为严重的并发症,相关研究表明[11],术后再出血患者脑血管再次破裂,病情会再次加重,引发颅内血压升高。微创穿刺术后再出血率一般为4.50%~24.00%[12]。诱使术后再出血的原因主要为高脂血症、长期吸烟、酗酒、长期服用阿司匹林及有肝病史等,因此,术后对合并上述疾病患者需加强对再出血的预防和治疗。
颅内血肿微创清除术是目前临床治疗ICH最常用的外科手段之一,但在实际应用过程中依然有适应证和禁忌证。适应证主要有3个:(1)基底节区、脑叶出血量超过30 mL或小脑、丘脑出血量超过10 mL者;(2)脑室内出血引发铸型脑室积血患者、阻塞性脑积水患者;(3)颅内出血量未满足手术指征容量的患者。禁忌证为凝血功能障碍、脑肝功能衰竭、短期内陷入昏迷状态、瞳孔单双侧散大患者等。此外还应该特别注意神经功能障碍及小脑出血患者,小脑出血患者因为进针方向难以控制,易造成静脉窦损伤,须在外科支持下进行穿刺治疗。
综上所述,在ICH患者治疗时使用颅内血肿微创清除术可提升血肿清除效果,缓解颅脑损伤情况,提高患者预后及安全性,提升疗效,值得临床推广应用。

