ACS并发自发性腹膜后血肿2例临床分析
高君丽,杨晓燕*
(宝鸡高新人民医院心内科,陕西 宝鸡 721006)
自发性腹膜后出血是少见且严重的并发症,具有潜在致命性的危险,死亡率高。早期表现不典型,多见于抗凝治疗,临床表现隐匿,非特异性的压迫症状导致误诊率高[1]。本文总结2例ACS患者并发SRH的临床特点及诊治经过。报告如下。
1 病例资料
病例1,患者男,77岁,因“间断胸痛10年,加重1月”入院。10年前诊断“下壁、右室心梗”予药物治疗,近1月症状加重。胸痛时心电图示前侧壁ST段压低。既往“高血压”史。入院诊断:①急性冠脉综合征 不稳定型心绞痛 陈旧性心肌梗死;②高血压病3级(极高危)。入院第3天冠脉造影(右桡动脉路径)示严重三支病变。预1周后行冠脉搭桥术,加用肝素抗凝,停用双联抗血小板药物。第5天凌晨患者出现双侧臀部至膝关节酸胀,患者既往腰椎间盘突出症病史,考虑腰椎疾病压迫神经可能,给予芬必得对症治疗,效果不佳。第7天上症加重,突发剧烈腹痛,右下腹肌紧张,可触及包块,腹部彩超示右下腹局部管样结构并明显扩张(肠梗阻?建议进一步CT检查),急诊行腹主动脉CTA提示“右侧腹膜后巨大血肿”,1小时后患者血压进行性下降,急查血色素58 g/L,随后意识丧失,立即行持续胸外按压、植入IABP辅助循环、行气管插管、呼吸机辅助呼吸、输血、血管活性药物等治疗。患者持续昏迷,心电监护显示室速、室颤,给于电复律,临时起搏器植入,后并发DIC,多器官功能衰竭抢救无效死亡。
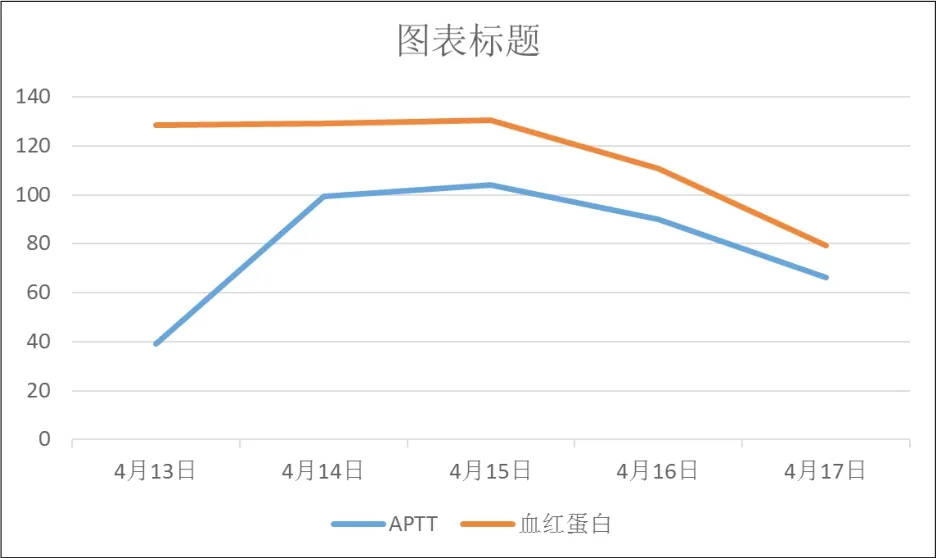
附图1 肝素抗凝治疗凝血功能与血红蛋白变化(病例1)
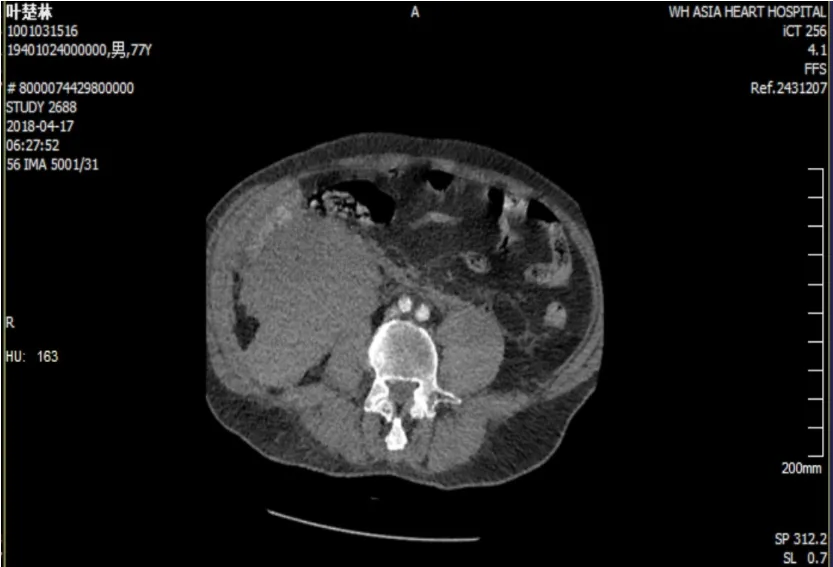
图2 大血管CTA 右侧腹膜后巨大血肿(92 mmX126 mmX171 mm),腹主动脉粥样硬化,未见明显出血。(病例1)
病例2,患者男,75岁。主因“间断胸痛26年,再发9天”入院。入院查体无明显阳性体征。查高敏肌钙蛋白I 3.24ug/L,心电图提示下壁及前壁T波低平、双向、倒置。诊断:冠状动脉粥样硬化性心脏病,急性非ST段抬高型心肌梗死KILLIP I级。入院后冠脉造影(桡动脉路径)提示左主干及三支病变,预行冠脉搭桥术,给予肝素抗凝(停用双抗)、扩冠等治疗。入院第4天诉右腹股沟疼痛,右下肢无力不能抬起,查体:右侧腹股沟处压痛阳性,右下肢肌力3级。行大血管CTA示”右侧腹膜后血肿”。停用肝素,暂停外科手术。监测患者血红蛋白无明显下降,给予营养神经及对症治疗后症状缓解出院。
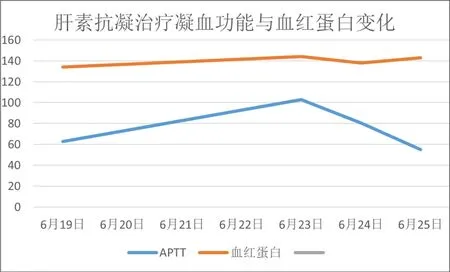
图3 肝素抗凝治疗凝血功能与血红蛋白变化(病例2)
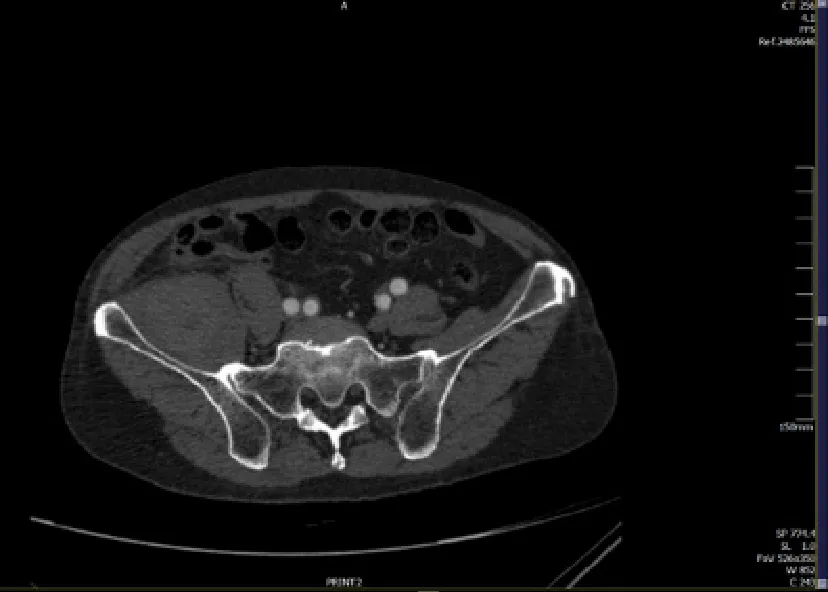
图4 大血管CTA 右侧腹膜后血肿(病例2)
2 讨 论
SRH非常罕见,最早见于Barber(1909)报道,可发生于任何年龄,可与腹腔内出血同时存在。SRH被定义为与侵入性手术、手术、外伤或腹主动脉瘤无关。多见于抗凝治疗,常见原因有高血压、血管壁先天缺陷或发育异常、动脉硬化和凝血功能障碍[2]。有报道股动脉PCI术后腹膜后血肿发生率0.15~0.7%[3]。该2例患者均选择桡动脉穿刺,排除穿刺所致损伤。SRH发病因素复杂,临床表现不典型,诊断比较困难。最常见的症状是腹部疼痛(67.5%)、腿疼(23.8%)、臀部不适(22.5%)、背痛(21.3%);10.1%在初次接触时被误诊[4]。CTA对鉴别诊断有效。上述两例患者肝素抗凝过程中均有一过性APTT增高。这也警示我们在抗凝治疗过程中严密监测凝血功能,使之保持在相对安全范围之内。

