糖尿病视网膜病变病人玻璃体切割术后再出血危险因素的系统综述
,
糖尿病视网膜病变(diabetic retinopathy,DR)是糖尿病病人中常见的眼部并发症,也是病人视力下降的主要原因。目前,临床上主要的治疗干预手段为玻璃体腔注药、视网膜光凝、玻璃体切除术等[1]。然而DR病人术后最常见的并发症为玻璃体切除术后再出血(postvitrectomy diabetic vitreous hemorrhage,PDVH),指玻璃体切除术后玻璃体腔清晰,病人视力提高后再次发生的玻璃体出血,且满足2个条件:①视力下降;②间接检眼镜下不能辨清视网膜血管[2]。多数病人发生于术后4周~6周。有研究报道,DR病人术后再次出血的发生率可达4.6%~37.8%[3-4],发生时间多为术后6个月内;国外研究中PDVH发生率为24.0%~45.2%[5-6]。严重的玻璃体出血不仅影响病人视力的恢复,且可造成青光眼或视网膜脱离等严重并发症。但PDR病人术后出血的确切原因尚不清楚,通常认为是周边玻璃体周围残存的纤维血管组织或视网膜出血部位的出血凝块溶解导致,与病人全身性因素之间的关系尚不清楚。为有效预防PDVH,需要对其危险因素有明确认识,因此本研究采用系统评价方法对国内外有关PDVH的相关研究进行综合分析,旨在评价与术后再次出血有关的主要危险因素,以期为DR病人的照护、管理和健康指导提供循证证据。
1 资料与方法
1.1 检索策略
本系统评价检索了中文及英文公开发表的原始研究。以英文关键词“diabetic retinopathy,vitrectomy,postoperatively/postoperative/postoperation,rebleeding/hemorrhage/bleeding/haemorrhagia,vitreous hemorrhage,risk factors”计算机检索Cochrane Library、Joanna Briggs循证卫生保健国际合作中心图书馆(Joanna Briggs Institute Library)、MEDLINE、EMBase、CINAHL;以中文关键词“糖尿病视网膜病变、玻璃切除术、出血”,计算机检索中国知网数据库(CNKI)、中国生物医学文献数据库(CBMdisc)及万方学术期刊全文数据库。检索时间均为建库至2017年。文献检索步骤:①检索Cochrane图书馆和JBI图书馆相关的系统评价或Meta分析;②检索MEDLINE、EMbase、CINAHL、CNKI、CBMdisc、VIP等中文、英文数据库,检索原始研究,并对所获得的文献题目、摘要、关键词、主题词等进行分析,进一步确定文献检索的关键词;③运用所有相关的主题词和关键词进行检索,如果摘要符合纳入标准,则查找并阅读全文;④对检索到论文的参考文献进一步检索。
1.2 文献纳入与排除标准
1.2.1 纳入标准
①研究设计:病例对照研究、队列研究、描述性研究;②研究对象:DR术后病人。
1.2.2 排除标准
①无法提取数据的文献;②重复发表的文献。
1.3 文献质量的评价
采用澳大利亚JBI循证卫生保健中心制定的文献质量评价标准[7]对纳入的研究进行质量评价,主要评价样本的选择、混杂因素的控制、研究对象的随访及失访对象的意向性分析、研究结果的测量及分析等。所有文献的质量评价由2名经过JBI循证卫生保健国际合作中心培训的研究员独立完成。根据上述评价标准对每篇文献的质量进行讨论,达成共识后形成最终纳入还是剔除该文献的决定。如果有争议,请第3方参与讨论。
1.4 资料提取
通过阅读纳入研究全文,进行资料提取,内容包括:作者、发表年份、国家/地区、研究对象的基本资料、随访时间、PDVH发生率及发生时间、研究结果及结论等。
1.5 统计学方法
首先判断纳入的各项研究之间是否存在异质性,对于无临床异质性且符合文献质量评价标准的研究采用RevMan 5.1软件进行Meta分析。根据I2检验判断是否存在异质性,若P>0.1,I2<50%则认为各研究间具有同质性,采用固定效应模型进行分析;若P≤0.1,I2≥50%,则分析其异质性来源,并采用随机效应模型进行分析。若无法判断异质性的来源,或文献的研究内容及方法差异较大,则不进行Meta分析,仅进行描述性分析。
2 结果
2.1 文献检索结果
初检出相关文献962篇,其中英文391篇,中文571篇,剔除重复发表、交叉的文献及明显不符合纳入标准的文献528篇,经阅读文题和摘要,再排除343篇,阅全文排除研究对象不符、数据不全、质量低下的文献74篇,最终纳入文献17篇。其中,中文文献13篇,英文文献4篇(文献纳入及筛选流程见图1)。共研究DR术后病人2 752例2 970眼,PDVH 640眼。纳入文献的一般情况见表1。
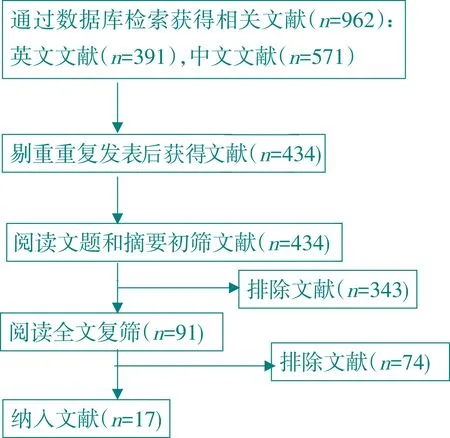
图1 文献纳入及筛选流程

表1 纳入研究的一般资料
(续表)
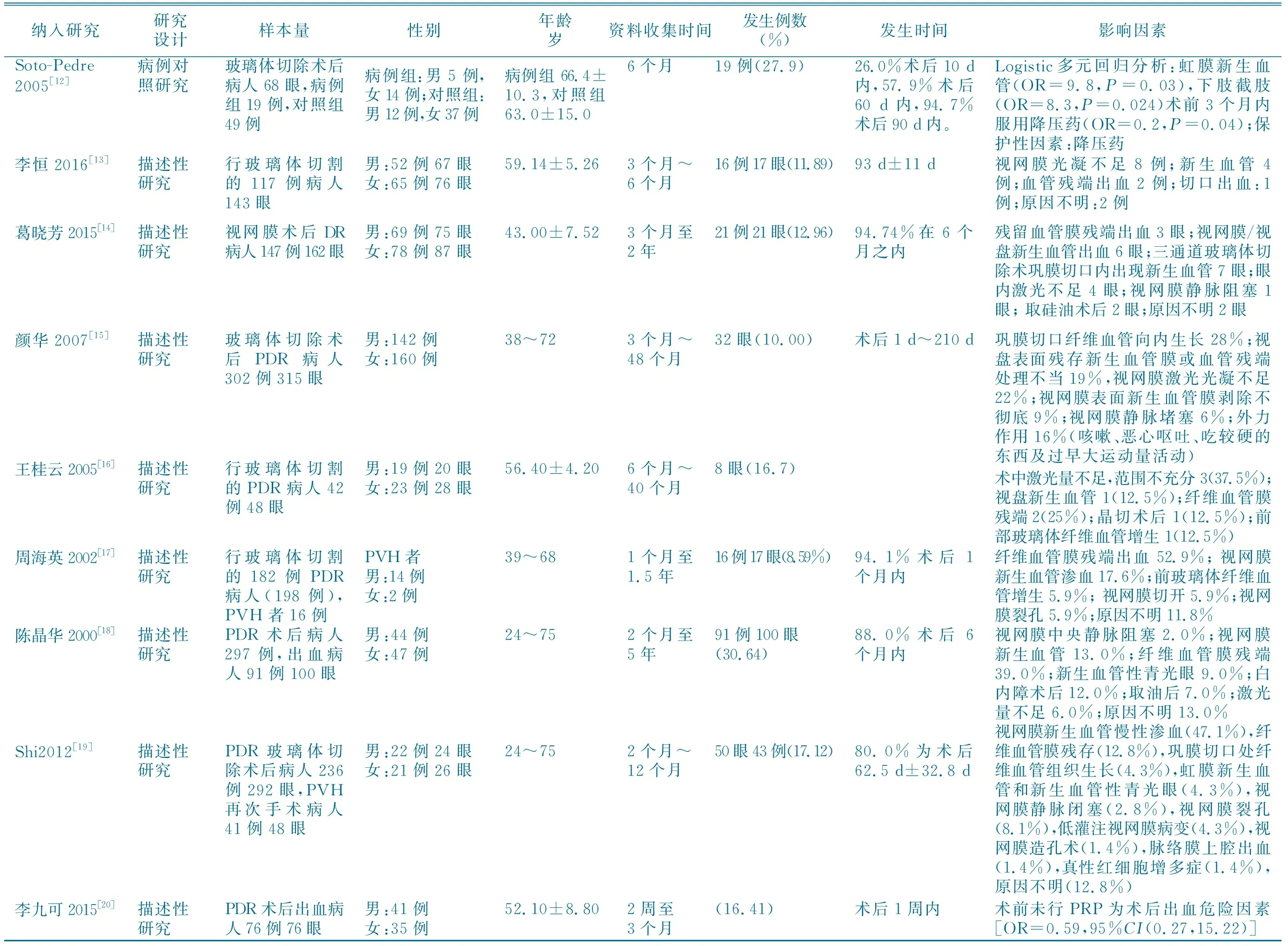
纳入研究研究设计样本量性别年龄岁资料收集时间发生例数(%)发生时间影响因素Soto-Pedre2005[12]病例对照研究玻璃体切除术后病人68眼,病例组19例,对照组49例病例组:男5例,女14例;对照组:男12例,女37例病例组66.4±10.3,对照组63.0±15.06个月19例(27.9)26.0%术后10 d内,57.9%术后60 d内,94.7%术后90 d内。Logistic多元回归分析:虹膜新生血管(OR=9.8,P=0.03),下肢截肢(OR=8.3,P=0.024)术前3个月内服用降压药(OR=0.2,P=0.04);保护性因素:降压药李恒2016[13]描述性研究行玻璃体切割的117例病人143眼男:52例67眼女:65例76眼59.14±5.263个月~6个月16例17眼(11.89)93 d±11 d视网膜光凝不足8例;新生血管4例;血管残端出血2例;切口出血:1例;原因不明:2例葛晓芳2015[14]描述性研究视网膜术后DR病人147例162眼男:69例75眼女:78例87眼43.00±7.523个月至2年21例21眼(12.96)94.74%在6个月之内残留血管膜残端出血3眼;视网膜/视盘新生血管出血6眼;三通道玻璃体切除术巩膜切口内出现新生血管7眼;眼内激光不足4眼;视网膜静脉阻塞1眼; 取硅油术后2眼;原因不明2眼颜华2007[15]描述性研究玻璃体切除术后PDR病人302例315眼男:142例女:160例38~723个月~48个月 32眼(10.00)术后1 d~210 d巩膜切口纤维血管向内生长28%;视盘表面残存新生血管膜或血管残端处理不当19%,视网膜激光光凝不足22%;视网膜表面新生血管膜剥除不彻底9%;视网膜静脉堵塞6%;外力作用16%(咳嗽、恶心呕吐、吃较硬的东西及过早大运动量活动)王桂云2005[16]描述性研究行玻璃体切割的PDR病人42例48眼男:19例20眼女:23例28眼56.40±4.206个月~40个月8眼(16.7)术中激光量不足,范围不充分3(37.5%);视盘新生血管1(12.5%);纤维血管膜残端2(25%);晶切术后1(12.5%);前部玻璃体纤维血管增生1(12.5%)周海英2002[17]描述性研究行玻璃体切割的182例PDR病人(198例),PVH者16例PVH者男:14例女:2例39~68 1个月至1.5年16例17眼(8.59%)94.1%术后1个月内纤维血管膜残端出血 52.9%; 视网膜新生血管渗血17.6%;前玻璃体纤维血管增生5.9%; 视网膜切开5.9%;视网膜裂孔5.9%;原因不明11.8%陈晶华2000[18]描述性研究PDR术后病人297例,出血病人91例100眼男:44例女:47例24~75 2个月至5年91例100眼(30.64)88.0%术后6个月内视网膜中央静脉阻塞2.0%;视网膜新生血管13.0%;纤维血管膜残端39.0%;新生血管性青光眼9.0%;白内障术后12.0%;取油后7.0%;激光量不足6.0%;原因不明13.0%Shi2012[19]描述性研究PDR玻璃体切除术后病人236例292眼,PVH再次手术病人41例48眼男:22例24眼女:21例26眼24~752个月~12个月50眼43例(17.12)80.0%为术后62.5 d±32.8 d视网膜新生血管慢性渗血(47.1%),纤维血管膜残存(12.8%),巩膜切口处纤维血管组织生长(4.3%),虹膜新生血管和新生血管性青光眼(4.3%),视网膜静脉闭塞(2.8%),视网膜裂孔(8.1%),低灌注视网膜病变(4.3%),视网膜造孔术(1.4%),脉络膜上腔出血(1.4%),真性红细胞增多症(1.4%),原因不明(12.8%)李九可2015[20]描述性研究PDR术后出血病人76例76眼男:41例女:35例52.10±8.802周至3个月(16.41)术后1周内术前未行PRP为术后出血危险因素[OR=0.59,95%CI(0.27,15.22)]
2.2 纳入研究的质量评价(见表2、表3)

表2 纳入病例对照研究的质量评价(JBI 2008)
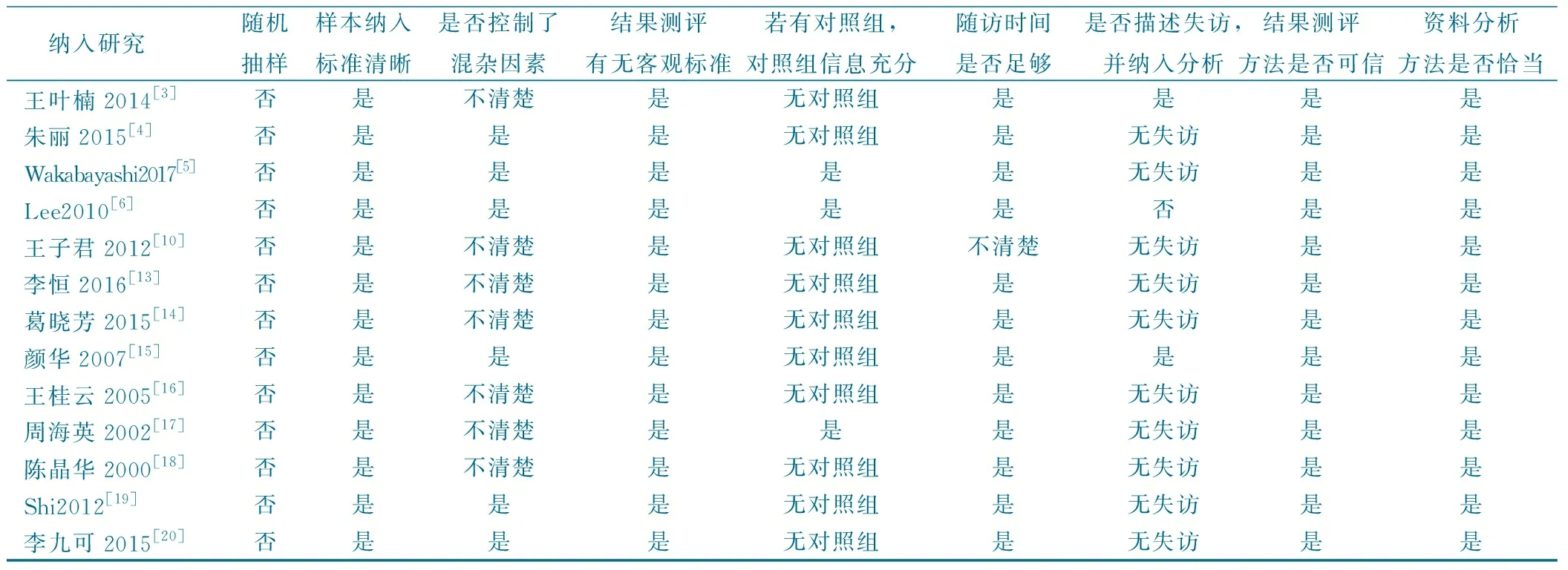
表3 纳入描述性研究的质量评价(JBI 2008)
2.3 DR术后再次出血的危险因素
2.3.1 病人全身性因素
共有8项研究[3,6-12]报道了PDVH相关的全身性因素。①血糖:万晶[8]对311例PDR术后病人的资料进行多因素回归分析,结果提示高血糖是PVH的重要独立危险因子之一,随机血糖[OR=1.754,95%CI(1.445,2.130)]、糖化血红蛋白[OR=1.749,95%CI(1.426,2.144)]。王叶楠等[3]研究中有4例病人因血糖控制欠佳而发生术后再出血。滕贺等[11]研究提示血糖(OR=1.952,P<0.05)。②血压:万晶[8]研究显示,收缩压[OR=1.084,95%CI(1.059,1.110)],合并高血压[OR=1.215,95%CI(1.137,1.299)]。孙哲等[9]研究显示,病人术后再出血的重要危险因素为血压波动比、收缩压、收缩压波动比,OR值分别为0.075,1.345,2.034。滕贺等[11]研究也发现高收缩压为其危险因素(OR=1.004,P<0.05)。Wakabayashi等[5]于2017年对85只术眼进行回顾性研究,单因素分析结果显示,高血压是病人术后玻璃体出血的危险因素(OR=11.9,P=0.002),但Logistic多因素分析结果并无意义。Soto-Pedre等[12]指出病人术前3个月内服用降压药为术后再出血的保护因素(OR=0.2,P=0.04)。③疾病程度:万晶[8]指出糖尿病病程[OR=1.343,95%CI(1.223,1.476)]也是术后再出血的独立危险因素。王子君等[10]对46例术后玻璃体出血的病例进行分析,晚期病人发生再出血的风险较高,再出血的发生与病人疾病程度存在一定关系。滕贺等[11]对130例术后病人进行回顾性分析,Logistic回归分析研究结果显示,糖尿病病程是PDR病人术后再出血的危险因素之一(OR=1.471,P<0.05)。④糖尿病肾病/蛋白尿:Wakabayashi等[5]指出蛋白尿是病人术后再出血的危险因素(P=0.04)。
2.3.2 局部因素
PDVH的发生可能与病人的眼底的病理改变有关,主要表现为以下几个方面。①高视网膜灌注压:高视网膜灌注压[OR=1.190,95%CI(91.120,1.265)][8]。滕贺等[11]研究发现PDR病人术后视网膜灌注压升高会导致玻璃体切除术后再出血风险增大(OR=1.242,P<0.05)。②视网膜新生血管/虹膜新生血管:9项研究[3-4,6,13-18]均报告了病人术后再出血部分的原因为视网膜新生血管。Wakabayashi等[5]指出术前即存在的虹膜新生血管也是术后再出血的危险因素(OR=27.4,P=0.003)。Soto-Pedre等[12]研究也显示,术前虹膜新生血管病人术后发生再出血风险高(OR=9.8,P=0.03)。③低眼压:Lee等[6]研究显示,术后病人早期出血的独立危险因素为术后低眼压[OR=11.20,95%CI(1.89,66.50)]。④低灌注视网膜病变/视网膜静脉阻塞:视网膜静脉阻塞[4,15,18-19]、低灌注视网膜病变[19]也是病人术后出血的部分原因;⑤玻璃体腔血管内皮生长因子:Wakabayashi等[5]Logistic回归分析的结果提示,玻璃体腔血管内皮生长因子浓度较高是术后再出血的危险因素(OR=20.8,P=0.003)。
2.3.3 治疗性因素
PDVH相关的治疗性因素主要为玻璃体腔填充物、取硅油术后、视网膜光凝术等。①玻璃体腔填充物:万晶等[8]研究发现玻璃体腔填充硅油为PDVH的保护性因素[OR=0.261,95%CI(0.160~0.426)][8]。王子君等[10]也指出采用不同填充物,术后玻璃体再出血情况可能不同,气体填充与硅油填充之间PDVH发生率差异有统计学意义(P=0.029)。滕贺等[11]研究结果类似,玻璃体腔填充硅油为其保护因子(OR=0.276,P<0.05)。Lee等[6]对病人术后反复出血进行单因素分析,结果提示为玻璃体腔填充(OR=3.03)。②取硅油术后:陈晶华等[18]指出部分病人取出硅油,术后可能会再出血;③视网膜光凝:共有7项研究[4,13-16,18,20]报道了术后出血与视网膜光凝术的关系,若术前未行视网膜光凝术、术中激光量不足、范围不充分,病人术后可能容易出血。
2.3.4 其他
PVH的危险因素不局限于以上3种,还可能与病人术后的生活、运动有关。颜华等[15]研究指出,部分病人术后眼部遭受直接或间接外力作用,如剧烈咳嗽、过早剧烈活动等也可引起再次出血。
3 讨论
3.1 PDVH危险因素探讨
DR是影响糖尿病病人视力的主要原因,多数病人需行手术治疗。根据本研究纳入的文献,PDVH术后发生率均较高,多发生于术后6个月内;且糖尿病病程越长,其术后PDVH的风险越高。DR病人可能多存在血糖控制不佳的情况,也可增加病人术后再出血的风险。其次,围术期血压的波动、高收缩压也是DR病人术后再出血的独立危险因素[9]。糖尿病病人多合并高血压,更易发生视网膜微血管的病变及损伤,增加其术后再出血风险。因此,对于DR术后病人,血糖、血压(尤其是收缩压)的控制仍为关键。围术期眼科护理工作中,要对病人的血糖控制情况、血压管理水平及全身状况进行评估、监测,有针对性地做好健康教育,提高病人对DR的认识,强调控制血糖和血压的重要性,指导病人合理控制血糖、血压的水平,帮助其改善认知和生活行为。对于DR术后病人,根据其手术方案做好随访工作,尤其是术后6个月内,监测病人有无PDVH的发生。此外,DR病人也是属于慢性病管理的范畴,需要不同学科间的团队合作(包括临床医生、护士、营养师等),建立以病人为中心的管理方案,让病人共同参与临床决策。
3.2 本研究的局限性与对临床及未来研究的启示
本研究纳入的文献为描述性研究和病例对照研究,选择偏倚较大,论证强度较低,且在控制混杂因素方面存在不足,缺少高质量的病例对照研究。大多数研究对于各种危险因素的判定方法缺乏明确、统一的标准,由于各研究间存在较大的异质性,不能进行定量合并分析,只能进行描述性分析,亦无法进行漏斗图分析,结果的可靠性较差。由于现有研究的数量和质量的限制,本研究结论尚需要高质量的病例对照研究进一步验证。