糖化血红蛋白水平在2型糖尿病患者中诊疗及并发症的风险预测价值
魏俊红
(苏州金阊医院,江苏 苏州 215000)
糖尿病作为一种高发慢性疾病,患者主要因为自身机体胰岛素分泌量不足,或由于胰岛素功能受损而引发的代谢功能紊乱综合征[1]。糖尿病作为终身疾病,需要接受终身综合治疗,在治疗过程中应根据血糖监测情况掌握患者机体内血糖水平。过往对患者血糖水平的监测方法主要为检测患者空腹血糖及餐后2h血糖水平,这些指标仅仅能反应检测当时的体内血糖状况,并且会受到药物、饮食、抽血时间及患者心理状况等因素的影响,所以难以准确反应患者长期血糖状况[2-3]。糖化血红蛋白是红细胞内的血红蛋白和血糖结合而形成的产物,其反应缓慢且不可逆[4]。糖化血红蛋白由于能够避免患者每日血糖水平波动的影响,所以不会因为患者短期生活、饮食方式的变化而影响检测结果,所以能够作为评价患者血糖控制状况的有效指标[5]。为进一步分析糖化血红蛋白对2型糖尿病患者诊疗及并发症风险预测价值,在本研究中对我院收治的2型糖尿病患者的糖化血红蛋白水平与正常健康人群作比较,并对比2型糖尿病患者中有并发症与无并发症的糖化血红蛋白水平。结果示下。
1 资料与方法
1.1 一般资料
选取2016年6月~2017年12月收治的2型糖尿病患者132例,将其作为观察组。其中男70例,女62例;患者年龄32~71岁,平均年龄为(57.8±3.8)岁。另选取同期接受的体检健康人群132例作为对照组,其中男72例,女60例。两组一般资料的差异无统计学意义(P>0.05)。观察组再根据其是否存在并发症分为观察A组(有并发症)和观察B组(无并发症)。观察A组患者70例,其中男38例,女32例;年龄为32~70岁,平均年龄为(58.1±3.1)岁;病程为1~12年,平均病程为(6.6±1.3)年;并发症为心血管疾病者36例,眼病者26例,肾病者20例,足病者16例,皮肤病者9例,其他并发症者7例。观察B组患者62例,其中男32例,女30例;年龄为33~71岁,平均年龄为(57.4±3.6)岁;病程为1~11年,平均病程为(6.4±1.8)年。观察A组与观察B组在性别、年龄、病程等资料的比较,差异无统计学意义(P>0.05),有可比性。
1.2 纳入排除标准
1.2.1 纳入标准:所有患者均经糖尿病在1999年世界卫生组织中的诊断标准[6],即:1天中任意时间机体血浆葡萄糖水平在11.1mmol/L及其以上,并且伴有多尿、多食、消瘦等症状;或空腹血糖水平在7.0mmol/L及其以上;或葡萄糖耐量试验2h的血糖水平在11.1mmol/L及其以上。
1.2.2 排除标准:①存在酒精或药物依赖史者;②使用肾上腺素能受体拮抗剂、糖皮质激素等影响血糖药物的患者;③存在其他内分泌疾病者;④妊娠期或哺乳期患者。
1.3 方法
为方便检测,本研究同时检测患者糖化血红蛋白及空腹血糖水平。观察组及对照组患者空腹12h后,在清晨采集其乙二胺四乙酸盐抗凝全血2ml、不抗凝静脉血3ml,及时分离不抗凝静脉血。采用免疫比浊法检测两组糖化血红蛋白水平,采用乙二胺四乙酸盐抗凝全血直接测定样品。采用已糖激酶法检测两组患者空腹血糖水平。
1.4 统计学方法
采用SPSS 20.0软件进行分析,计量资料以(±s)表示,进行t检验,计数资料以n(%)表示,进行x2检验,以P<0.05为差异有统计学意义。
2 结 果
2.1 观察组与对照组HbAlc与FBG水平比较
观察组HbAlc及FBG水平均相比于对照组较高,差异有统计学意义(P<0.05)。详见表1。
表1 观察组与对照组HbAlc与FBG水平比较(±s)
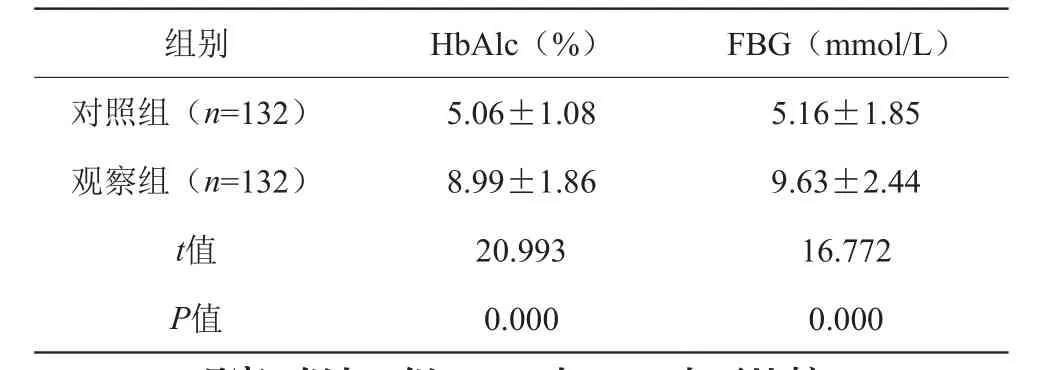
表1 观察组与对照组HbAlc与FBG水平比较(±s)
组别 HbAlc(%) FBG(mmol/L)对照组(n=132) 5.06±1.08 5.16±1.85观察组(n=132) 8.99±1.86 9.63±2.44 t值 20.993 16.772 P值 0.000 0.000
2.2 观察A组与B组HbAlc与FBG水平比较
观察A组HbAlc及FBG水平均相比于观察B组较高,差异有统计学意义(P<0.05)。详见表2。
表2 观察组与对照组HbAlc与FBG水平比较(±s)
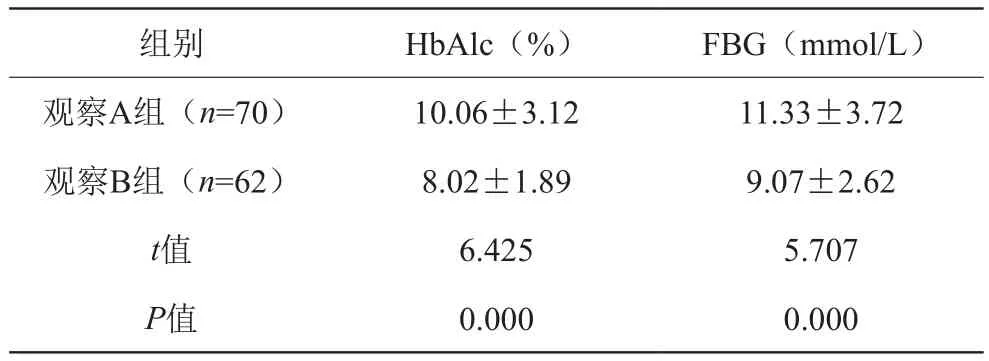
表2 观察组与对照组HbAlc与FBG水平比较(±s)
组别 HbAlc(%) FBG(mmol/L)观察A组(n=70) 10.06±3.12 11.33±3.72观察B组(n=62) 8.02±1.89 9.07±2.62 t值 6.425 5.707 P值 0.000 0.000
2.3 观察组与对照组HbAlc异常率对比
观察组所有患者中发生HbAlc水平异常升高者125例,HbAlc异常率为94.70%;对照组中出现HbAlc水平异常升高者有43例,HbAlc异常率为32.58%,两者差异有统计学意义(x2=110.656,P<0.05)。
3 讨 论
糖尿病是由遗传、环境等多方面原因而引发的慢性代谢性疾病。糖尿病患者中2型糖尿病占主要部分,且通常中老年为高发人群,随着人们生活方式和饮食的改变,近年来我国糖尿病发病率显著上升,已成为威胁人们机体健康的重要慢性疾病[7]。糖尿病患者因为机体内的血糖长期处于高水平状态,并且通常存在脂肪、蛋白质代谢异常状况,患者主要临床症状为口渴、疲乏无力、血压增加、便秘、双足麻木及视物不清等,病情严重者可对其机体重要器官功能造成损害,从而对生命健康造成威胁。糖尿病患者由于早期缺乏症状,因此在发病早期并不易被发现[8]。目前临床常用口服葡萄糖耐量与胰岛素释放实验联合检测诊断糖尿病,并且也是有效评估患者机体内β细胞的措施[9]。但此方法需要在五个时间点抽血,测量患者五次血糖水平,操作方法较为繁琐,判断时间较长,所以并不适用于筛查大量糖尿病患者。此外,对血糖水平已发生显著上升的2型糖尿病患者,在口服葡萄糖后会造成血糖显著上升现象,并且伴随恶心、呕吐等症状[10]。且有相关研究表明[11],若仅仅测量空腹血糖值,则大约有46%的糖尿病患者会被漏诊。而选择以碳水化合物为主要功能的标准餐实验评估2型糖尿病更容易被患者所接受,且简单方便。随着糖化血红蛋白标准化测定水平不断提升,且其测定的变异系数相比于葡萄糖更低,因此糖化血红蛋白水平在不同时间内的测定值会更稳定。目前我国尚未将糖化血红蛋白作为诊断糖尿病的诊断指标,但已将其作为确定治疗2型糖尿病方案的重要标准。
在本研究中,2型糖尿病患者中出现HbAlc水平异常升高有125例,HbAlc异常率达到94.70%,显著高于健康体检人群的32.58%,且观察组HbAlc及FBG水平均相比于对照组较高(P<0.05)。表明2型糖尿病患者体内的HbAlc及FBG水平具有较高水平,通过将HbAlc及FBG水平进行联合检测对于诊断2型糖尿病患者具有重要意义。单纯依靠检测FPG以监测糖尿病患者的治疗并不准确,其原因主要为对血糖的检测仅仅能够反应抽血时患者机体内的血糖水平,其会受到患者药物使用、饮食及机体状况等因素的影响,所以波动性较大,无法体现长时间患者病情的变化情况,从而对制定治疗糖尿病的方案造成影响。而糖化血红蛋白作为血液红细胞与血红蛋白的结合物,糖化血红蛋白并不会因为机体内血糖水平的变化而变化,能够准确反映出患者血糖水平状况。相关研究表明[12],糖尿病患者若体内HbAlc水平小于8%,则糖尿病发生率较低,而HbAlc水平若在9%以上,则患者出现持续高血糖、动脉硬化及糖尿病肾病等并发症的发生率会显著上升。本研究中,伴有糖尿病并发症患者的HbAlc及FBG水平均高于无糖尿病并发症患者(P<0.05)。表明HbAlc水平能够作为预测评价糖尿病重要指标。糖化血红蛋白在显著上升后,会使机体内红细胞对氧的亲和力发生变化,造成细胞和组织发生缺氧状况,从而显著增加心脑血管并发症的发生概率;糖化血红蛋白水平的上升还会对肾小球造成影响,使其出现增厚而造成糖尿病肾病;此外,糖化血红蛋白水平的显著增加还会引发患者血脂及血液粘稠度提升,从而增加心血管病的发生概率。所以糖化血红蛋白水平应用于糖尿病患者中的意义在于:①其可作为糖尿病患者筛查中的早期提示;②糖化血红蛋白水平可作为糖尿病患者治疗监测中的重要成效监控指标;③能够作为有效预测糖尿病并发症发生的指标;④能够作为鉴别糖尿病高血糖与非糖尿病高血糖患者的指标[13]。
综上所述,糖化血红蛋白可作为早期及鉴别诊断糖尿病的重要指标,并且可作为预测评价糖尿病并发症风险的指标,值得临床推广运用。

