甲状腺微小乳头状癌患者颈部淋巴结转移的影响因素分析
陈琳,武敏,李文生,李丽娜
(1陕西省人民医院,西安710068;2陕西省肿瘤医院)
世界卫生组织将癌灶最大直径≤1 cm的甲状腺乳头状癌(PTC)定义为甲状腺微小乳头状癌(PTMC)。PTMC占PTC的30%。多数PTMC临床进展缓慢,患者预后良好,十年生存率可达90%以上[1]。但少数患者发病早期即出现局部复发和远处转移[2,3]。颈部淋巴结转移是PTC局部复发和远处转移的最重要危险因素[4]。目前关于PTMC患者颈部淋巴结转移的危险因素相关报道较少。本研究回顾性分析了172例PTMC患者的临床病理资料,分析其颈部淋巴结转移的影响因素,旨在为临床实施合理的预防性颈部淋巴结清扫术提供理论依据。
1 资料与方法
1.1 临床资料 选择陕西省人民医院2010年1月~2017年9月收治的172例PTMC患者,其中男36例、女136例,男女比例为1:3.78;年龄21~73岁,平均48.4岁;均为首次手术治疗,均行甲状腺全切+患侧/双侧淋巴结清扫术,术中保留癌组织标本,均行冰冻快速切片病理学检查确诊为PTMC,诊断标准参照WHO2004年版《内分泌器官肿瘤病理与遗传学》制定的PTMC诊断标准;其中存在淋巴结转移52例,淋巴结无转移者120例;单灶性病例123例、多灶性49例;肿瘤直径>5 mm者98例,肿瘤直径≤5 mm者74例;肿瘤总直径>10 mm的单灶PTC患者132例,肿瘤总直径>10 mm的多灶微小癌患者40例;组织学类型均为PTC,其中滤泡亚型8例;伴结节性甲状腺肿83例,伴慢性淋巴细胞性甲状腺炎者20例,伴桥本氏甲状腺炎5例,伴滤泡性腺瘤3例,伴非霍奇金弥漫大B细胞淋巴瘤2例。本研究经本院伦理委员会批准同意,所有纳入者均签署知情同意书。
1.2 资料收集方法 收集172例患者的年龄、性别、肿瘤直径、多灶性病例、是否伴有慢性淋巴细胞性甲状腺炎、结节性甲状腺肿等良性疾病、原发病灶是否伴随包膜侵犯等临床病理资料。一侧或双侧甲状腺发现两个及以上病灶的称为多灶性微小乳头状癌。对于多灶性微小乳头状癌,最初按照传统观点以其肿瘤最大直径作为病灶大小纳入统计学分析,然后将癌灶总直径作为该病例病灶的大小纳入。
1.3 统计学方法 采用SPSS22.0统计软件进行统计处理。计数资料以例或%表示,组间比较采用χ2检验。非正态分布者以中位数及四分位数间距表示。将单因素分析结果中有显著差异的影响因素作为自变量,应用多因素Logistic回归模型对影响PTMC颈部淋巴结转移的潜在影响因素进行分析。P<0.05为差异具有统计学意义。
2 结果
172例患者中,男、女性颈部淋巴结转移率分别为36.1%(13/36)、28.7%(39/136);年龄<45岁、年龄≥45岁者颈部淋巴结转移率分别为44.1%(26/59)、23.0%(26/113);肿瘤直径≤5 mm、>5 mm者颈部淋巴结转移率分别为21.6%(16/74)、36.7%(36/98);单灶、多灶者颈部淋巴结转移率分别为25.2%(31/123)、42.9%(21/49);有包膜侵犯、无包膜侵犯者颈部淋巴结转移率分别为42.5%(17/40)、26.5%(35/132);伴慢性淋巴细胞性甲状腺炎、无慢性淋巴细胞性甲状腺炎者颈部淋巴结转移率分别为15.0%(3/20)、32.2%(49/152);伴结节性甲状腺肿、无结节性甲状腺肿者颈部淋巴结转移率分别为28.8%(23/80)、31.5%(29/92);年龄<45岁、肿瘤直径>5 mm、多灶性病例与PTMC颈部淋巴结转移有关(χ2=5.178、4.962、5.178;P均<0.05)。而性别、是否伴有慢性淋巴细胞性甲状腺炎、结节性甲状腺肿等良性疾病以及原发病灶伴随包膜侵犯与颈部淋巴结转移无关(χ2=0.746、2.490、0.156、3.719;P均>0.05)。
将年龄、肿瘤直径、多灶性放入Logistic方程,采用Forward conditional法纳入自变量,结果显示年龄及多灶性是PTMC颈部淋巴结转移的独立影响因素(P均<0.05),即<45岁、多灶性的PTMC患者更易发生颈部淋巴结转移。见表1。多灶性病例的颈部淋巴转移风险为单灶性病例的2.239倍,年龄<45岁者颈部淋巴风险为≥45岁者的2.649倍。年龄为PTMC患者颈部淋巴结转移的保护性因素,即颈部淋巴结转移风险随着年龄增加而下降。
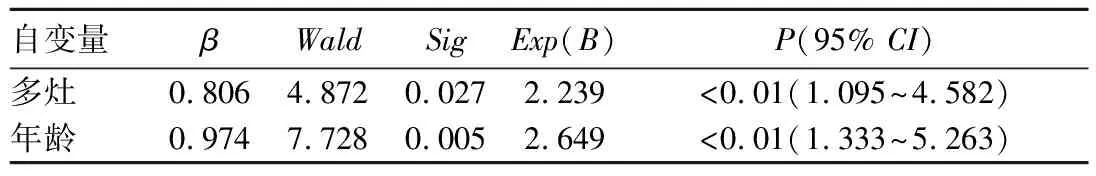
表1 影响PTMC患者颈部淋巴结转移的Logistic回归分析结果
肿瘤总直径≤10 mm的多灶、单灶微小癌患者颈部淋巴结转移率分别为34.8%、20.1%,二者比较,P>0.05;肿瘤总直径>10 mm多灶微小癌患者颈部淋巴结转移率为50.0%,肿瘤单灶直径>10 mm的微小癌患者颈部淋巴结转移率为49.2%,二者比较,P>0.05;肿瘤总直径>10 mm的多灶微小癌颈部淋巴结转移率显著高于癌灶直径≤10 mm的单灶微小乳头状癌者(P<0.05)。
3 讨论
PTMC病灶小、发病隐匿,早期发现较难,多数患者体检时或因其他甲状腺疾病就诊时发现。B超等医学影像学技术、细针针吸穿刺术等术前检查使得PTMC发现率逐年上升[5]。PTMC预后较好,但部分PTMC具有侵袭性,患者易出现颈部淋巴结转移甚至复发,严重影响预后。因此,多数学者主张PTMC应予积极外科手术治疗,而对是否常规进行预防性颈部淋巴结清扫目前尚存在争议。
早期研究[3]认为,颈部淋巴结转移与肿瘤复发有关,不影响生存率。近年研究[6]发现,PTMC颈部淋巴结转移者可影响患者生存率,PTMC淋巴结受累提示预后不良。目前,术前影像学发现可疑淋巴结转是为颈淋巴结清扫术的适应症这一观点已达成共识,术前B超对评估颈部淋巴结转移具有重要意义,也可知道临床选择手术方式。受局部解剖学等因素影响,B超对PTMC颈部淋巴结尤其是中央区阳性淋巴结的敏感度有限,研究[6]报道检出率仅为10%。
文献[7]报道,PTMC的淋巴结转移率为20%~40%。本研究回顾性分析了172例PTMC患者的临床病理资料,PTMC患者颈部淋巴结转移率为30.2%,单因素分析结果显示,年龄<45岁、癌灶直径>5 mm、多灶性等特征与PTMC颈淋巴结转移具有相关性(P<0.05);多因素Logistic多元回归分析结果显示,年龄<45岁、多灶性病例是PTMC颈部淋巴结转移的独立危险因素。肿瘤直径对判断肿瘤的分期、转移及预后具有重要意义。肿瘤越大,淋巴结转移的风险越大。目前,多数研究[7]者认为肿瘤直径5 mm是研究PTMC淋巴结转移情况的分界值。PTMC肿瘤直径>5 mm对于预测淋巴结转移和术后复发有指导意义。Yong等[7,8]对1 355例PTMC患者进行研究发现,肿瘤直径>5 mm的PTMC患者颈部淋巴结转移率明显升高。Skordoulis等[9]对203例PTMC患者随访10年,发现肿瘤直径≤5 mm的患者无一例死于甲状腺癌。本研究显示,肿瘤直径>5 mm的PTMC患者颈部淋巴结转移率为36.7%(36/98),高于肿瘤直径≤5 mm者的21.6%(16/74),有统计学差异。病灶侵犯包膜可能是PTMC颈淋巴结转移的有关危险因素,So等[10]研究发现,肿瘤侵犯包膜的患者较未侵犯包膜者有更高的淋巴结转移率,本研究发现,原发病灶伴随包膜侵犯者颈部淋巴结转移率高于无包膜侵犯者。研究[8,11]表明,男性患者的淋巴结转移风险较女性显著升高。但本研究中,男性PTMC患者颈部淋巴结转移率略高于女性,但两者并无统计学差异。
TNM分期将45岁作为PTC临床分期的分界线。文献[12,13]报道,45岁作为分界年龄被认为是PTMC淋巴结转移的一项危险因素:年轻患者容易出现淋巴结转移,而年龄大者淋巴结转移率较低。也有研究[10,11]认为<45岁与≥45岁者之间淋巴结转移率并无显著差异。本研究中,<45岁者颈部淋巴结转移率高于≥45岁者,进一步多因素分析表明,<45岁是PTMC颈部淋巴结转移的独立危险因素,即年轻的PTMC患者更易发生颈部淋巴结转移。
一侧或双侧甲状腺发现两个及以上病灶的称为多灶性微小乳头状癌,其发生是腺体内多源性病灶同时发生还是原发病灶腺体内癌细胞播散,目前尚未明确。尽管多灶性发生机制尚有争论,但多灶性的存在可能代表着一组更具侵袭性的PTMC。研究[13,14]表明,PTMC多发病灶发生淋巴结转移的几率更高,并将其列为PTMC淋巴结转移的危险因素。PTMC多灶性比例为20%~40%,患者中40%~70%发生颈部淋巴结转移。也有学者[10]认为,多灶性并不增加PTMC患者颈淋巴结转移的风险,但这类研究较少,且病例数量不足。本研究发现,多灶PTMC患者颈部淋巴结转移率高于单灶患者,且进一步分析显示,多灶性是PTMC颈部淋巴结转移的独立危险因素。进一步对多灶PTMC肿瘤直径分层分析后显示,多灶性PTMC肿瘤总直径>10 mm者颈部淋巴结转移率高于单灶PTMC肿瘤直径≤10 mm者,多灶性PTMC肿瘤直径≤10 mm与单灶PTMC肿瘤直径≤10 mm淋巴结转移率间差异无统计学意义,甚至多灶PTMC肿瘤直径>10 mm与多灶PTMC肿瘤直径≤10 mm相比,颈部淋巴结转移率无统计学差异。因此,我们认为肿瘤总直径>1 cm的多灶微小癌不能与传统意义的微小癌同等对待。对这部分患者,我们建议应按照非微小癌进行治疗。
颈部淋巴结分为中央区淋巴结(Ⅵ区淋巴结)和侧颈区淋巴结(Ⅱ~Ⅴ区淋巴结)。其中,中央区淋巴结因其解剖位置和淋巴引流途径的关系,通常被认为是甲状腺癌转移的首站淋巴结(前哨淋巴结),且具有隐蔽性,对于年龄<45岁、多灶性的PTMC患者,我们认为积极行中央区淋巴结术中快速冰冻检查是必要的,未发生淋巴结转移者行腺叶切除术,术后密切随访,而对于有中央区淋巴结转移的患者,应行甲状腺全切及颈部淋巴结清扫,以防复发和转移。
综上所述,年龄<45岁、多灶性的PTMC患者更易发生颈部淋巴结转移。随年龄增加,PTMC患者颈部淋巴结转移的风险降低。

