纤维支气管镜术治疗重症支原体肺炎患儿效果分析
彭献华,马春英,李冰冰
(三门峡市中心医院儿童重症监护室,河南 三门峡 472000)
肺炎支原体(mycoplasma pneumoniae pneumonia,MPP)是儿童呼吸道感染较为常见的病原体,占小儿肺炎的10%~30%,在流行季节,重症支原体肺炎并不少见[1-2]。以往临床多给予大环内酯类抗生素治疗,受抗生素不规范使用、细菌耐药性增加等的影响,部分患者临床治疗效果并不理想。随着纤维支气管技术的不断进步及设备的更新,其逐渐成为临床鉴别诊断、治疗各种儿科呼吸道疾病的重要手段。多项国内外研究报道,早期支气管镜下灌洗治疗可有效解除气道阻塞,促使病情恢复[3-5]。本研究通过对比常规治疗及纤维支气管镜技术治疗儿童MPP的效果及对患儿恢复情况的影响,探讨纤维支气管镜术治疗MPP的优势,现报道如下。
1 对象与方法
1.1 对象
选取2016年4月至2017年4月医院收治的MPP儿童62例作为研究对象,纳入标准:符合MPP诊断标准;年龄0~10岁;发病至入院时间低于1 w,未曾正规使用抗生素者;所有患儿均符合支气管镜术应用指征[6]:呼吸道阻塞(吸气性喘鸣或呼吸异常声音、持续或反复呼气性喘息)、放射学异常(肺不张、反复或持续肺实质病变、不典型或不明原因的肺浸润、局限性肺气肿)、慢性咳嗽(可疑呼吸道异物、咯血),告知患儿家长支气管镜术的目的、可能引发的并发症等,患儿家长签署知情同意书再行支气管镜术治疗。排除标准:无法耐受纤维支气管镜检查;合并其他呼吸道疾病(肺气肿、哮喘、肺结核等);治疗依从性低;活动性大咯血、严重出血倾向、凝血功能障碍;对麻醉药物过敏,不能使用其他药物代替者。根据无接受支气管镜术分为支气管镜组(35例)和常规组(27例),两组患儿性别、年龄、发病至住院时间、临床症状比较,差异无统计学意义(P>0.05),见表1。
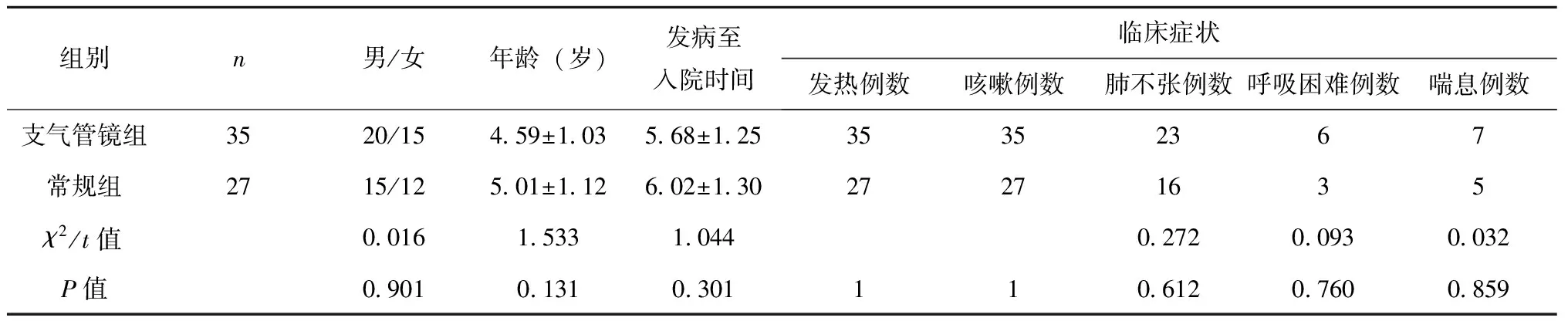
表1 两组患儿基线资料比较
1.2 方法
(1)常规组:参照儿童肺炎支原体肺炎诊治专家共识(2015版)开展治疗,给予面罩吸氧、止咳平喘、退热、丙种球蛋白、抗炎、抗感染等治疗,同时给予甲泼尼龙1~2 mg/(kg·d)静滴,疗程3~5 d,对肺换气功能改善不明显的患儿行气管插管或切开辅助通气;(2)支气管镜组:常规组治疗基础上加支气管镜肺泡灌洗术。静脉麻醉、2%利多卡因咽喉部局麻后,采用OLympus BF3C-40型纤维经鼻、咽喉、声门进入,采用利多卡因“边麻边进”的方式,观察气管、支气管及叶、段、亚段支气管等病变情况,37 ℃生理盐水灌洗受累最为严重的肺段、肺中叶等,对胸片显示大片阴影及肺不张的肺段进行重点灌洗,每次1~2.0 mL/kg,灌洗3~4次。治疗过程中,如出现分泌物黏液阻塞局部注入布地奈德、氨溴索;随后负压吸引灌洗液,至少3~4次;出现黏膜出血情况,注入1∶10 000 肾上腺素1 mL行局部止血。留取肺泡灌洗液标本,缓慢拔出纤维支气管镜。操作过程中给予低流量吸氧,严密监测患儿血氧饱和度(SpO2),密切观察呼吸、口唇、面色等,一旦SpO2<85%,暂停操作,退出支气管镜,快速给予低流量吸氧,待恢复正常后再重新操作。
1.3 诊断标准
参照《诸福棠实用儿科学》[8]提出的MP诊断标准,聚合酶链反应(PCR)检测MP-DNA阳性,结合国内儿童重症社区获得性肺炎诊断标准[7]将符合下列标准中的前3条中任意2条和(或)后2条中任意1条作为重症MPP的诊断标准:(1)明显气促或心动过速:<1岁,呼吸频率(RR)≥50次/分钟,心率(HR)≥150次/分钟;1~5岁,RR≥40次/分钟,HR≥140次/分钟;>5岁,RR≥30次/分钟,HR≥120次/分钟,伴或不伴动脉血压下降、发绀等;(2)规范应用大环内酯类抗生素1 w以上无效,或持续发热时间>10 d;(3)胸片示大片状致密影(>1个肺段或肺叶),可累及单叶或多叶病变;(4)合并胸腔积液、肺不张等肺内并发生;(5)合并严重低血氧症或其他系统严重损害。
1.4 观察指标
(1)记录两组退热时间、咳嗽消失时间、肺啰音消失时间、住院时间;(2)记录两组患儿治疗1 w、>1~2 w,>2~4 w影像学恢复情况及恢复正常时间,恢复标准:胸片X线表现片状阴影吸收;(3)记录支气管镜组操作期间SpO2变化。
1.5 统计学处理
2 结 果
2.1 两组体征消失时间及住院时间比较
支气管镜组退热时间、咳嗽消失时间、住院时间均短于常规组,差异有统计学意义(P<0.05),见表2。

表2 两组体征消失时间及住院时间比
2.2 两组住院期间影像学恢复情况比较
支气管镜组1个月内影像学恢复正常率为100%(35/35)略高于常规组的92.59%(25/27),但差异无统计学意义(P>0.05),但支气管镜组治疗1 w影像学恢复率为42.86%(15/35)与常规组的25.93%(7/27)比较,差异无统计学意义(P>0.05),但2 w内影像学恢复正常率为77.14%(27/35)高于常规组的51.85%(14/27),影像学恢复正常时间短于常规组,差异均有统计学意义(P<0.05),见表3。

表3 两组患儿住院期间影像学恢复情况比较
2.3 纤维支气管镜术中患儿SpO2的变化及并发生分析
支气管镜组检查前、过声门、达到目标位置、检查结束过程中SpO2无明显变化,差异无统计学意义(P>0.05),见表4。支气管镜检查期间6例SpO2下降,停止灌洗或暂停灌洗后自我恢复。3例出现咽喉部不适,1例痰中带血,经针对性处理后均改善,无1例患者出现心跳骤停、大咯血等严重并发症。

表4 纤维支气管镜术中患儿SpO2的变化
3 讨 论
MPP是儿童常见病,是由MP感染引起的机体过度免疫炎症反应。对于重症肺炎,多数学者仍主张静脉给予抗生素或抗生素序贯治疗,如后续检查过程中发现肺炎支原体感染,选择联用大环内酯类药物治疗,但随着抗生素滥用、病原菌耐药性增加等现象的出现,MPP治疗出现了新的问题,传统经验性治疗可能无法取得预期治疗结果。
自1897年德国Killian首次成功报道食管镜从气道内成功取出骨性异物后,支气管镜术受到国内外学者广泛关注[9]。近年来,随着纤维支气管镜技术应用的日益成熟,其作为一种安全、有效的诊疗工具,广泛用于儿童呼吸道疾病诊断和治疗。王娟等[10]指出,纤维支气管镜肺泡灌洗术治疗儿童难治性MP,治疗有效率高达96%。既往研究报道,纤维支气管镜具有以下优势:直接观察病灶,明确病变形态、炎症程度、支气管异物及分泌物阻塞情况,通过局部灌洗治疗,有效解除气道阻塞,改善通气情况;回收灌洗液进行微生物检查,为抗生素合理应用提供依据;将药物直接注入病变局部,促使炎症吸收,缩短病灶愈合时间[11]。
发热、咳嗽是MPP患儿最为常见的症状之一,而症状改善可作为疾病恢复的重要指标。本组研究中,支气管镜组患儿总热程、咳嗽消失时间均短于常规组,差异有统计学意义(P<0.05)。另外,在肺啰音消失时间、住院时间上,支气管镜组也较常规组有优势,结果说明与常规治疗相比,纤维支气管镜术治疗MPP可有效改善临床症状,缩短患儿住院时间。于艳艳等[12]在大环内酯类药物、雾化、祛痰等基础上联合纤维支气管镜下肺泡灌洗治疗难治性MP,发现患者肺部体征消失时间短于常规治疗。本研究中,支气管镜组2 w内影像学恢复正常率为77.14%高于常规组的51.85%,影像学恢复正常时间短于常规组(P<0.05),说明纤维支气管镜术在早期改善肺部影像学方面更具优势。SpO2是反映患者血氧监护的重要内容,SpO2<94%提示供血不足。本研究中,纤维支气管镜操作期间,MPP患儿SpO2无明显变化,其中6例操作过程中SpO2下降,停止灌洗或暂停灌洗后自我恢复,且未出现其他相关严重并发症,安全性较高。
综上所述,与常规治疗相比,纤维支气管镜术治疗MPP可更加明确患儿感染部位,通过肺泡灌洗,清除分泌物黏液阻塞,改善患儿缺氧情况,缩短发热、咳嗽、影像学恢复正常时间,且操作期间对SpO2无明显影响,安全有效。

