胆囊穿刺双置管引流联合胆道镜治疗高危结石性胆囊炎临床效果观察
张燕伟,杨利丽
结石性胆囊炎是临床上常见的疾病,多发生在中老年人群中,且随着人们生活方式的改变,导致胆囊结石发生率呈上升及年轻化趋势[1]。有报道显示[2],我国胆囊结石患者发生率为10.0%,且70岁以上人群胆囊结石发生率达到13.0%~50.0% 。高危结石性胆囊炎患者发病时常伴有多种基础疾病,传统开腹手术虽然能满足临床治疗需要。但是手术风险及术后并发症发生率较高,甚至引起患者死亡,从而达不到治疗目的[3]。超声引导下经皮胆囊穿刺双管引流联合胆道镜属于一种微创治疗方法,具有手术创伤小、对机体全身干扰少等优点,能达到预期治疗的同时减轻患者疼痛,早起促进患者恢复[4]。有研究表明[5],超声引导下经皮胆囊穿刺双管引流联合胆道镜用于高危结石性胆囊炎患者中效果理想,有助于降低炎症因子水平,促进患者恢复,但是该结论有待验证。为了探讨超声引导下经皮胆囊穿刺双管引流联合胆道镜在高危胆结石性胆囊炎患者中的应用效果及对血清肿瘤坏死因子-α(TNF-α)、瘦素水平的影响,我们选取2015年5月—2017年3月吉林大学二院收治的高危结石性胆囊炎患者110例进行临床研究,报道如下。
1 资料与方法
1.1 临床资料 将符合纳入标准的高危结石性大囊炎患者110例,按照随机数字表法分为对照组和观察组。对照组55例,男32例,女23例;年龄 64~82岁,平均(70.3±4.2)岁,病程 12~74 h,平均(36.8±4.2)h。观察组55例,男34例,女21例;年龄65~84岁,平均(70.1±4.2)岁,病程 13~75 h,平均(37.0±4.3)h。纳入标准:(1)符合《急性胆道系统感染的诊断和治疗指南》(2011版)[6]中关于高危结石性胆囊炎临床诊断标准;(2)均符合手术治疗适应证,ASA分级≥III级。(3)均伴有不同程度的上腹痛、发热等症状。排除标准:(1)不符合高危结石性胆囊炎临床诊断标准者;(2)资料不全或难以配合手术治疗者;(3)合并胆囊萎缩、穿孔、坏疽或发生癌变者。本课题在伦理委员会批准、监督下进行,患者对治疗方法等知情同意。
1.2 治疗方法 治疗前完成相关检查,均给予抗感染治疗。对照组采用传统开腹手术治疗:行全身麻醉,待麻醉生效后消毒、铺巾,从右上腹切口,完成胆囊剥离取出、灌洗腹腔及常规缝合手术。对于术中腹腔污染严重者,在肝下位置放置引流管[7]。观察组采用超声引导下经皮胆囊穿刺双管引流联合胆道镜治疗:(1)经皮胆囊穿刺双管引流术。术前完成相关检查,术前禁食12 h,术前30 min肌肉注射50~75 mg哌替啶,取左侧卧位姿势,常规消毒、铺巾,在超声引导下完成经皮经肝胆囊穿刺引流。待麻醉生效后以右侧腋前线第7肋间作为穿刺点,将穿刺导管刺入,进入胆囊腔后将针芯取出,利用20 mL的注射器将胆汁抽尽,注入60~80 mL生理盐水,使得胆囊处于充盈状态,并固定引流管。调整患者体位为平卧位姿势,以右侧肋缘下座位穿刺点,并且以充盈的胆囊为穿刺靶点,刺入胆囊腔,拔除针芯,固定后放置引流袋[8]。(2)胆道镜取石。患者连续引流一周,密切观察患者生命体征,待无活动性出血、胆漏等并发症后再次利用超声引导将16F引流管置入胆囊中,拔除引流管,对患者行局部麻醉,麻醉后沿着胆囊周围皮肤作0.5 cm手术切口,逐渐放置微创扩张器完成窦道的扩大,插入20F扩大器外鞘。根据患者结石大小选择合适的治疗方案,对于小结石患者在胆道镜下直接取出;对于结石较大患者将结石击碎后再取出。手术完毕后利用甲硝唑溶液完成胆囊腔的冲洗,放置引流管,缝合切口完成手术[9]。
两组术后均给予常规抗炎、抗感染治疗,出院后1周夹闭7F引流管,待无腹痛后拔除。术后每6个月复查一次。
1.3 观察指标 (1)血清TNF-α、瘦素水平。两组术前、出院前次日早晨空腹抽取4 mL静脉血,4 min离心,速度为3000 rpm,采用酶联免疫吸附试验测定血清TNF-α、瘦素水平,有关操作严格遵循试剂盒、仪器步骤完成[10]。(2)安全性。观察两组术后继发感染、胆管损伤、肠黏连及腹腔出血发生率情况。
1.4 统计分析 采用SPSS18.0软件处理,计数资料行χ2检验,计量资料行t检验,采用()表示,P<0.05差异有统计学意义。
2 结果
2.1 两组术前、出院前血清TNF-α、瘦素水平比较 两组术前血清TNF-α、瘦素水平比较差异无统计学意义(P>0.05);观察组出院前血清TNF-α、瘦素水平均低于对照组(P<0.05),见表1。
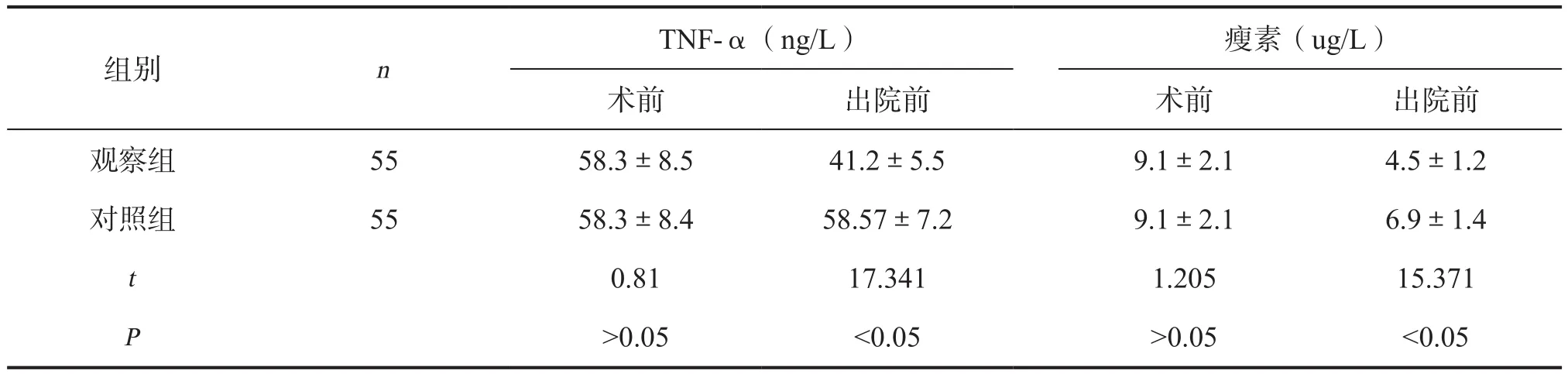
表1 两组术前、出院前血清TNF-α、瘦素水平比较
2.2 两组术后安全性比较 观察组术后并发症发生率为3.6%,对照组为10.9%,二者比较差异有统计学意义(P<0.05),见表2。
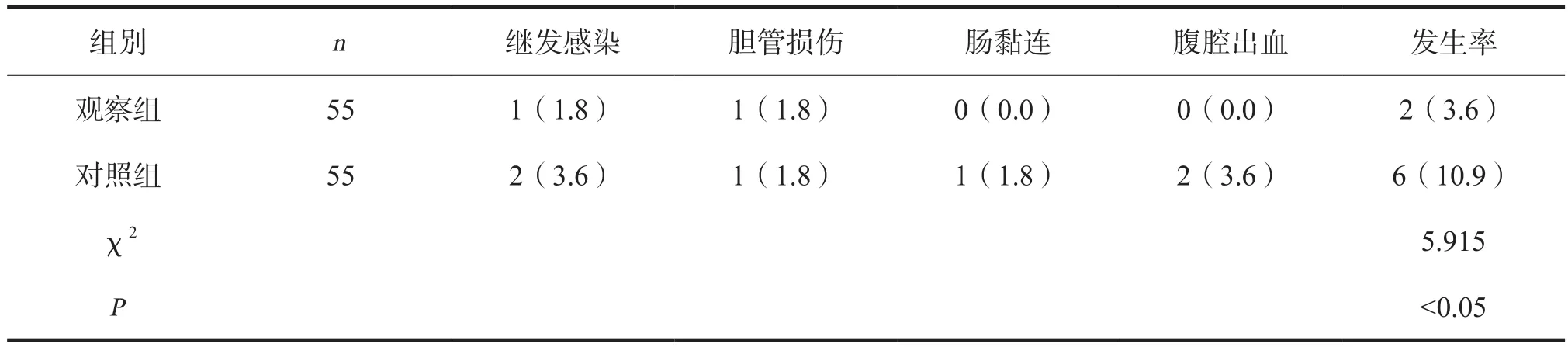
表2 两组术后安全性比较[n(%)]
3 讨论
胆囊炎是临床上常见的疾病,多发生在老年人群中,患者发病后病程相对较长,再加上患者伴有胆囊结石,导致结石发生不同程度的嵌顿从而引起细菌感染,进一步加剧疾病的发展,从而形成一种恶性循环,影响患者健康及生活[11]。目前,临床上对于高危结石性胆囊炎以开腹手术治疗为主,该手术虽然能满足临床治疗需要,但是手术创伤较大,并发症发生率较高,难以达到预期的治疗效果[12]。
近年来,超声引导下经皮胆囊穿刺双管引流联合胆道镜在高危结石性胆囊炎患者中得到应用,且效果理想。提示:超声引导下经皮胆囊穿刺双管引流联合胆道镜临床使用时具有手术创伤小,术后恢复快点优点,利于患者术后恢复。超声引导下经皮胆囊穿刺双管引流联合胆道镜是临床上常用的治疗方法,治疗时先进行超声引导下经皮胆囊穿刺双管引流手术,将体内的胆汁抽尽,然后将胜利盐水注入其中保证胆囊充盈状态,然后再完成胆道镜手术[13]。该手术结合了超声引导下经皮胆囊穿刺双管引流术和胆道镜两种手术优点,具有安全、有效、经济等优点,整个手术过程中能保证医生具有清晰的手术视野,能在放大作用下缩短手术时间,有助于降低术后并发症发生率,避免由于麻醉对高危手术患者的影响[14]。同时,该手术下能实现胆囊的迅速引流,能彻底将结石取出,避免结石的遗漏,降低术后复发率。最后,超声引导下经皮胆囊穿刺双管引流合并胆道镜相对便宜,部分医院甚至可以在床旁完成手术,且患者治疗过程中不需要全麻,能促进患者早期恢复。本研究中,观察组术后并发症发生率为3.6%与对照组10.9%比较差异有统计学意义(P<0.05)。提示:超声引导下经皮胆囊穿刺双管引流合并胆道镜手术的使用安全性较高,能提高手术成功率,促进患者早期恢复。
目前临床上对于结石性胆囊炎发病机制尚不完全知晓,属于一个多因素过程,且普遍认为疾病的发生、发展与炎症因子水平有关。TNF-α属于是一种促炎细胞因子,主要由内皮细胞、单核巨噬细胞分泌,能直接参与机体免疫反应。通常情况下,TNF-α在人体内水平相对较低,但是当患者发病后TNF-α水平将会迅速升高,释放大量的炎症因子水平。瘦素是由脂肪细胞分泌的肽类激素,其水平高低与患者病程、疾病严重程度等关系密切。临床上,将超声引导下经皮胆囊穿刺双管引流联合胆道镜用于高危结石性胆囊炎患者中有助于降低炎症因子水平,能从根本上实现疾病的治疗,避免患者病情反复发作,促进患者早期恢复[15]。本研究中,两组术前血清TNF-α、瘦素水平比较差异无统计学意义(P>0.05);观察组出院前血清TNF-α、瘦素水平,均低于对照组(P<0.05)。提示:超声引导下经皮胆囊穿刺双管引流联合胆道镜手术的使用能降低炎症因子水平。
综上所述,将超声引导下经皮胆囊穿刺双管引流联合胆道镜用于高危结石性胆囊炎患者中效果理想,并有助于降低血清TNF-α、瘦素水平,能从根本上实现疾病的治疗,促进患者早期恢复,值得进一步深入研究。

