规范化胰岛素注射技术对2型糖尿病患者血糖控制的作用
李 琦,刘 丹,张丽娟,艾智华
目前,糖尿病在全球范围内严重威胁人类健康,由其导致的死亡仅次于心血管疾病与肿瘤。糖尿病主要表现为血糖升高,其病理生理基础是胰岛素分泌的相对或绝对不足[1]。研究显示,大部分2型糖尿病患者随着疾病的进展,最终都需要使用胰岛素替代治疗。且目前认为,对于初始发现的2型糖尿病患者,早期的胰岛素强化治疗能够更理想地控制患者血糖,改善胰岛β细胞功能。规范化胰岛素注射技术是有效控制血糖的前提,笔者科室于2015年5月对2型糖尿病患者进行规范化胰岛素注射技术教育,并进行电话指导与随访,取得良好的血糖控制效果,副作用少,积累了一定的经验,现报告如下。
1 资料与方法
1.1 病例资料 2015年5月~2017年6月于本科起始注射胰岛素治疗的2型糖尿病患者共103例,其中男性33例,女性70例,年龄 27~85岁,均符合1999年WHO 2型糖尿病诊断标准:(1)空腹血糖(FPG)≥7.0 mmol/L;(2)口服葡萄糖耐量试验 2 h血糖≥11.1 mmol/L;(3)随机血糖≥11.1 mmol/L。 患者就诊时,根据随机数字表法分为对照组(常规胰岛素注射护理组,n=50)与干预组(规范化胰岛素注射护理组,n=53),所有患者均住院并通过调整胰岛素用量控制血糖至正常水平。对照组实施常规胰岛素注射护理,干预组在常规胰岛素注射护理基础上给予规范化胰岛素注射技术教育,并加强管理,出院后每周电话随访,1年后于门诊随访空腹血糖、糖化血红蛋白,并统计治疗期间并发症发生情况。所有患者及家属均对本研究知情同意并签署知情同意书,且得到医院伦理委员会批准。
1.2 规范化胰岛素注射技术
1.2.1 针头的选择与使用 选择BD公司31G×5 mm的超细超短型针头,建议患者每次注射完毕直接丢弃,做到一针一换。
1.2.2 注射部位的选择与轮换 注射部位选择腹部、大腿外侧、上臂外侧和臀部外上侧,腹部注射时应以脐部为圆心、半径2.5 cm内的圆形区域内注射;臀部选择上端外侧部位;大腿避免选择膝盖附近的部位。同时,注射时应避开皮下脂肪增生、萎缩及瘀斑等部位。注射部位分为4等分区域,大腿或腹部分为两等分区域,按照顺时针方向每周轮换,对于同一注射部位内的轮换,确保与上次的注射点相距>1 cm。
1.2.3 注射方法与技巧 注射前皮肤进行消毒,酒精消毒待干,避免刺激皮肤,垂直进针;进针与拔针时迅速果断,注射药物时速度放慢,注射完毕后停留 5~10 s。
1.3 观察指标 主要观察指标为1年后患者空腹血糖(FPG)、餐后 2 h血糖(2 h PPG)与糖化血红蛋白(HbA1c)控制水平;次要观察指标为1年内重复使用针头次数、患者胰岛素注射过程中的副作用,包括皮下脂肪增生、、低血糖发生率。所有数据均采用统一标准化的调查问卷获取。
1.4 统计学方法 应用SPSS 13.0统计软件分析,计量资料以±s表示,组间比较采用独立样本t检验;计数资料用例和百分率表示,组间比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组基本资料比较 两组在性别、年龄、空腹血糖、餐后2 h血糖及糖化血红蛋白比较,均无显著差异(P> 0.05,表 1)。
2.2 两组血糖控制水平比较 干预治疗1年后,干预组血糖水平明显低于对照组(P<0.05,表2)。
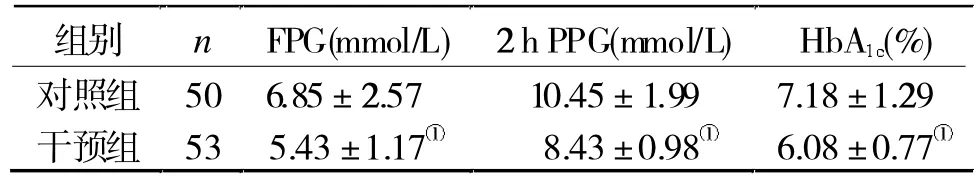
表2两组治疗1年后血糖水平比较
2.3 注射胰岛素并发症发生率 干预组注射针头重复使用次数、皮下脂肪组织增生、低血糖发生率均明显低于对照组(P<0.05,表3)。

表3两组并发症发生率比较
3 讨论
胰岛素注射技术虽然简单,但却是保证2型糖尿病患者血糖控制达标的重要一环,与治疗方案的调整同样重要。然而,目前国内在胰岛素注射方面仍然存在着较多的问题。
研究显示,目前约有1/3的患者从未进行过注射部位间的轮换,注射针头的重复使用率高达76%~85%,且随着注射时间的增加而增加,因此而导致的皮下脂肪增生率达30.0%~53.1%[2]。针头重复使用是导致疼痛后组织增生的主要原因,进而导致约40.0%~50.0%的患者出现不明原因的低血糖和血糖波动,进而影响血糖控制水平[3]。2型糖尿病治疗是一个长期的过程,且患者多数为老年人,加之频繁注射,大多数患者胰岛素注射过程不规范,主要表现为消毒不彻底、重复使用注射针头、注射时忽略细节等,同时患者易产生焦虑与抑郁等负面情绪。通过对患者及其家属进行规范化技术培训和电话随访,能够一定程度上缓解患者的不良情绪,强化其自我管理,规范胰岛素注射,从而减少并发症的发生[4-5]。本研究结果显示,干预组给予规范化注射技术培训后,患者的胰岛素注射技术明显提高,主要表现为针头重复使用减少,皮下脂肪组织增生发生率及注射疼痛程度显著好转,低血糖风险显著减少。
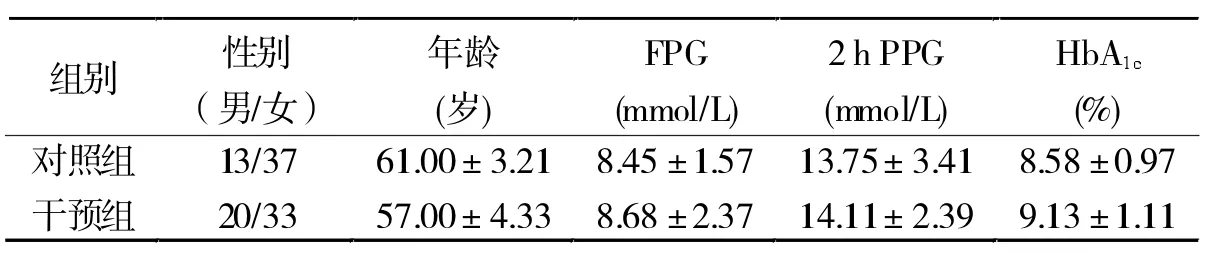
表1两组基本资料比较
在2型糖尿病患者的胰岛素治疗过程中,需要医生、护士与患者之间的多方位的沟通,强调医护管理与自我管理的统一结合[6-7]。根据患者实际,在患者住院期间,不仅仅重视血糖水平的达标,同时在患者出院前及出院后,及时加强胰岛素注射技术的培训与随访,包括饮食与运动的调整、注射部位的轮换、注射针头的使用等多方面的内容。结果显示,对于接受规范化胰岛素注射技术培训的患者,其1年后的血糖控制水平明显优于对照患者,说明胰岛素注射不规范是目前大部分患者血糖控制不佳的影响因素之一。
综上所述,规范化胰岛素注射技术在一定程度上可以有效地减少2型糖尿病患者在胰岛素注射过程中并发症的发生率,提高患者的依从性,并最终优化患者的血糖控制水平,值得临床推广。但目前尚无标准化的培训流程,还需要进一步的研究与规范。各医院应根据自身特点,摸索符合自身实际的规范化护理干预方案,提高患者的依从性,从而提高糖尿病患者的血糖控制水平达标率。

