静态调强放疗与三维适形放疗对局部晚期非小细胞肺癌的临床疗效比较
孙 宇 尹 群 孙 祝 赵玉魁
作者单位: 234000 宿州 安徽省皖北煤电集团总医院肿瘤二科(蚌埠医学院第三附属医院)
根据国际肺癌协会最新修订的肺癌分期系统,局部晚期非小细胞肺癌(locally advanced non-small cell lung cancer, LANSCLC)是指TNM分期系统中的III期肺癌,即肿瘤直径>7 cm或侵犯纵隔结构,锁骨上淋巴结转移但无远处转移[1]。目前LANSCLC的治疗主要采取放、化疗方案,医师常选用三维适形放疗(three dimensional conformal radiation therapy,3D-CRT)杀灭癌细胞,是一种高精度性的适形放疗,但患者容易出现放射性并发症[2]。静态调强放疗(intensity modulated radiation therapy,IMRT)是目前临床常用的放疗方案之一,可产生优化的、不均匀的强度分布,能够对肿瘤靶区及邻近危及器官的照射剂量进行有效调节,但也可能增加低计量区照射体积[3]。因此,本文回顾性分析3D-CRT 与IMRT在LANSCLC治疗中的放疗效果,以期为肺癌的规范化治疗提供更多临床依据。
1 资料与方法
1.1 一般资料 回顾性分析2015年10月至2017年6月皖北煤电集团总医院收治的61例LANSCLC患者的临床资料。纳入标准:①诊断符合《非小细胞肺癌临床指南》(美国国家综合癌症网2014)[4];②CT检查、活检等评估未发现远处转移;③无放疗既往史,序贯及同步化疗均选取选取紫杉醇+顺铂方案;④不能或不愿手术者;⑤年龄≥18岁。排除标准:①肺部手术后;②妊娠或哺乳期妇女;③认知功能障碍或其他精神疾病导致不能配合者后;④既往食管炎、慢性支气管炎。按治疗方法将61例患者分成IMRT组和3D-CRT组,其中IMRT组33例,3D-CRT组28例。两组患者在年龄、性别、肿瘤分期、化疗情况和吸烟史等数据对比,差异均无统计学意义(P>0.05),详见表1。
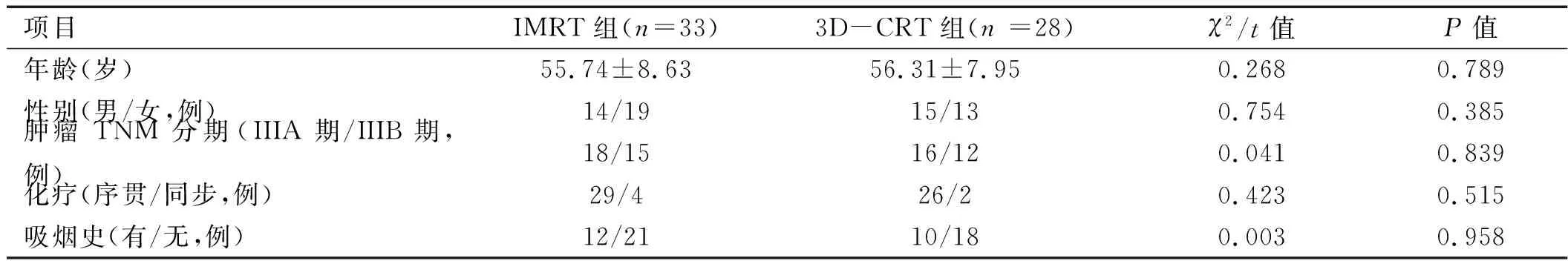
表1 两组患者一般资料比较
1.2 方法
1.2.1 对照组 放疗方法采取3D-CRT方案,患者取仰卧位,双手抱肘置于前额,医护人员使用体部热塑膜进行固定患者体位,CT下摆位中心位置尽可能靠近肿瘤中心,然后用CT(SOMATOM Emotion 16)扫描患者治疗体位,扫描范围下颌至肾上极,向三维系统中输入CT重建图像,将图像传输到Monaco放射治疗计划系统,由肿瘤放疗科医师根据病理类型在CT与治疗病灶部位对应窗位的图像上勾画靶区,通过透视测量两组患者的呼吸运动幅度描绘计划靶区。每位患者靶区平均剂量设定相同的剂量,危及器官剂量限制参照《2014版中国NCCN临床实践指南》[5]常规分割3D-CRT的正常组织剂量体积限制标准,由医师和物理师一起,使用剂量分布-体积图确认放疗计划,治疗剂量为60~66 Gy,每次2 Gy,计划时处方剂量覆盖95%的靶区剂量,总共30~33次,每周进行5次,共进行6~7周治疗。
1.2.2 观察组 放疗方法采取IMRT方案,患者定位时采取仰卧位,双手上举紧握治疗床顶端的定位棒,使用体部热塑膜进行固定。为减少摆位误差,在患者体表放 N型板坐标系,N型板坐标系中心尽量靠近肿瘤中心,记录定位及摆位坐标框架数据(Y轴) ,在CT模拟机下行平静呼吸CT扫描,然后将CT图像传输到 Monaco放射治疗计划系统,在热塑膜于体表的前正中线以及左右腋中线用激光各标记相应定位点(共3个),记录患者体表定位点的X,Y,Z坐标值,由肿瘤放疗科医师根据病理类型在CT与治疗病灶部位对应窗位的图像上勾画靶区,通过透视测量两组患者的呼吸运动幅度描绘计划靶区,根据肿瘤位置手动优化射野入射角度,放射治疗剂量为60~66 Gy,每次2 Gy,计划时处方剂量覆盖95%的PTV,考虑照射区组织密度差异(即肺和骨组织空气密度)给予组织不均匀性校正,重复摆位是X轴及Z轴方向必须与定位值无误差,Y轴方向误差<0.2 cm,总共30次,每周进行5次,共进行6~7周治疗。
1.2.3 化疗方案 两组均使用放疗合并化疗方案,化疗选取紫杉醇+顺铂方案,第1天静滴紫杉醇注射液(扬子江药业集团有限公司,批准文号:国药准字国药准字H20053001,规格:5 mL:30 mg)135 mg/m2,第1天到第3天静滴顺铂注射液(江苏豪森药业股份有限公司,批准文号:国药准字H20040813,规格:6mL:30mg)7mg/m2,21天为1周期,序贯化疗患者在化疗4周期后,休息1周,再接受放疗,放疗结束休息一周后再给予化疗2周期。同步化疗患者第1天化疗同时给予放疗,完成2周期化疗后待放疗结束继续给予4周期化疗。
1.3 观察指标及判定标准 观察比较两组患者治疗后的临床疗效、放射性食管和肺部损伤发生率、靶区剂量和放疗剂量-体积相关参数等指标。
1.3.1 临床疗效 按实体瘤疗效评价标准根据患者治疗后的肺部X线影像将治疗结果分为完全缓解、部分缓解、稳定和进展[6]。完全缓解(complete remission,CR):病灶基本消退,维持时间>4周;部分缓解(partrial remission,PR):病灶体积消退>50%,维持时间>4周且无新发病灶;稳定(stable development,SD):病灶体积消退<50%,或病灶体积范围增大<25%;进展(progressive development,PD):病灶体积增大>25%,或出现新病灶;总有效率(overall response rate,ORR)=(CR+PR)/总例数×100%。
1.3.2 放射性损伤 放射性食管损伤根据RTOG 分级[7]分为Ⅰ级:轻度吞咽困难或吞咽疼痛,需用表面麻醉药;Ⅱ 级:中度吞咽困难或吞咽疼痛,需麻醉药镇痛;Ⅲ级:重度吞咽困难或吞咽疼痛,伴脱水,需麻醉药镇痛;Ⅳ级:完全梗阻,溃疡、穿孔或瘘道形成,需麻醉药镇痛。放射性肺炎依据RP分级[8],Ⅰ级:无肺炎症状,仅有影像学改变;Ⅱ 级:有明显肺炎症状,但不影响日常活动;Ⅲ级:有明显肺炎症状,影响到日常活动,需给予抗感染治疗;Ⅳ级:肺炎症状明显,需给予抗感染和辅助通气对症支持治疗。统计两组放疗期间出现Ⅰ~Ⅳ损伤例数,靶区平均剂量=患侧肺的剂量。
1.3.3 计划的靶区剂量比较 采用患侧肺的剂量-体积直方图(dose-volume histogram,DVH)[9]参数值评价两种计划中靶区平均剂量( PTVDmean)、不均匀性指数(heterogeneity index,HI)=D5%/D95%(D5%是 PTV 内剂量从高到底的高剂量5%体积区域接受的最低剂量,D95%是PTV 内剂量从高到底的高剂量95%体积区域接受的最低剂量,HI越大表明剂量不均匀性越大);适形指数(conformity index, CI),CI=( VPTV95%/VPTV)×(VPTV95%/V95%)。VPTV95%是指95%等剂量参考线所覆盖的PTV总体积,VPTV表示 PTV 的总体积,V95%表示 95%等剂量参考线所覆盖的总体积。CI 的取值在 0~1之间,CI等于1最理想,为0说明靶区适形性最差。
1.3.4 参数值记录 放疗剂量-体积参数调取DVH参数值,记录患侧肺接受5 Gy、20 Gy和30 Gy时照射体积占全肺体积的百分比(V5、V20和V30)。

2 结果
2.1 两组患者治疗后临床疗效比较 两组患者临床治疗总有效率比较,差异无统计学意义(P>0.05),详见表2。
2.2 两组患者放射性损伤比较 IMRT组与3D-CRT组Ⅲ~Ⅳ级放射性食管炎发生率分别为6.06%和25.00%;Ⅲ~Ⅳ级放射性肺炎为3.03%和21.43%,组间差异有统计学意义(P<0.05),见表3。
2.3 两组患者计划的靶区剂量比较 PTV的平均剂量两组差异无统计学意义,IMRT在靶区的均匀指数HI和靶区的适形指数CI上均优于3D-CRT,差异有统计学意义(P<0.05),详见表4。
2.4 两组患者剂量-体积参数比较 IMRT组患肺的V5、V20和V30数值均高于3D-CRT组,差异均有统计学意义(P<0.05),详见表5。

表2 两组患者放射治疗后临床疗效比较[例(%)]
注:CR为完全缓解,PR为部分缓解,SD为稳定,PD为进展,ORR为总有效率

表3 两组患者早期放射性损伤比较[例(%)]

表4 两组患者计划的靶区剂量比较

表5 两组剂量-体积参数比较
3 讨论
肺癌是最常见的恶性肿瘤之一,已成为我国恶性肿瘤的首位致死原因,LANSCLC约占所有肺癌的80%,Ⅰ期手术治疗患者5年生存率为70%左右。对于局部LANSCLC(III期)的患者,目前临床大多主张采取以放射治疗联合化学治疗为主的保守治疗[10]。放疗虽然可有效抑制肿瘤细胞的扩散和转移,但同时也使机体承受着其所产生的各种毒副作用,影响疾病转归。因此若治疗方案在同等的疗效下,能够降低毒副作用,保护重要器官,提高肺癌患者的生活质量的治疗,将会成为首选的临床策略。
目前临床对于LANSCLC的放疗方案常采取3D-CRT,虽可达到精准杀灭癌细胞,缩小病灶的目的,但患者不可避免会受到放射性损伤[11]。而IMRT可通过提高肿瘤靶区的适形度,实现靶区剂量的优化。有研究[12]提及这种技术可减少宫颈癌放疗患者的毒性作用,但涉及到肺癌方面的研究较少。据此,笔者比较了IMRT 和3D-CRT的临床效果,结果显示IMRT组和3D-CRT组在疗效上无显著差异(P>0.05),但IMRT组的靶区不均匀指数和靶区适形指数均优于3D-CRT组(P<0.05)。可能是由于IMRT可利用计算机辅助的优化程序,针对靶区形状和要害器官与靶区的具体解剖关系对束强度进行调节,来计算出单个辐射野内剂量分布不均匀但整个靶区体积内剂量分布比3D-CRT更优化,使IMRT组的靶区不均匀指数和靶区适形指数优于3D-CRT组[13]。同时本结果显示,IMRT组的放射性损伤发生率显著少于3D-CRT组(P<0.05),可能是由于IMRT将高分辨成像设备与放疗机结合,患者坐标系与治疗机坐标系连接可精准确定靶区和敏感组织的位置和运动,改善放射靶区的几何精度,使放疗实现有的放矢,对靶区精准打击,减少放射性损伤[14]。此外,本结果还显示IMRT组患肺的V5、V20和V30数值高于3D-CRT组(P<0.05),这与蒋美萍等[15]所提及的研究结果一致。IMRT技术通过提高肿瘤靶区的适形度以增加照射剂量,但同时会增加低剂量区的照射体积,肺组织的低剂量区暴露增加会增加第二原发肿瘤发生的风险。本研究由于时间和资金原因,所涉及的样本量较少,本结果需今后选取大样本量开展更深入的研究加以验证。
综上所述,与3D-CRT相比,IMRT在同等治疗效果情况下,其靶区剂量分布更有优势,能降低放射性损伤发生率,安全性较高,但低剂量区照射体积增大值得注意。

