重视甲状腺乳头状癌中胸锁乳突肌-胸骨舌骨肌间淋巴结的处理
嵇庆海,孙国华,王 宇,朱永学,张婷婷,渠 宁
复旦大学附属肿瘤医院头颈外科,复旦大学上海医学院肿瘤学系,上海 200032
甲状腺乳头状癌(papillary thyroid cancer,PTC)是甲状腺恶性肿瘤最常见的病理类型,发病率呈逐年上升趋势[1]。PTC患者预后较好,但易在早期就发生颈部淋巴结转移,最常见的转移部位为中央区淋巴结,其次为侧颈区与上纵隔淋巴结。手术是PTC颈部淋巴结转移的首选治疗方式[2]。颈部淋巴结转移情况及初始治疗效果,往往与患者复发风险有着密切的联系[3-4]。然而,关于PTC颈部淋巴结转移情况的认识仍存在不足,本研究团队通过回顾PTC患者术前影像学资料,发现胸骨-锁骨上区存在一组淋巴结且易被忽视,因此,2013年在国际上首次提出胸锁乳突肌-胸骨舌骨肌间淋巴结(the lymph node between sternocleidomastoid and sternohyoid muscle,LNSS)这一概念并发表于头颈部肿瘤经典期刊Head Neck上,得到了国内外同行的认可[5]。本文将对LNSS在PTC中的临床价值及国内外研究现况进行介绍,指出PTC患者颈部淋巴结处理中LNSS的重要性。
1 LNSS解剖位置及隐匿性
LNSS的解剖学定义为:以胸锁乳突肌为前界,胸骨舌骨肌为后界,两者相交处为上界,胸骨上窝及锁骨为下界,胸锁乳突肌内外侧缘之间的淋巴结(图1)。因此,LNSS可以认为是胸骨上区(Burns区)的一部分,该区域有颈前静脉及其分支经过[5]。该区域无解剖筋膜分割,其中的淋巴组织、脂肪及纤维组织为一连续的整体。由于LNSS的解剖位置位于胸骨舌骨肌浅面,我们认为其独立于Ⅵ区范围之外;另一方面,由于解剖学上Ⅵ区外界与Ⅲ/Ⅳ区内界的区分在于胸骨舌骨肌的外侧缘,因此这一部分又难以归类于颈侧范围。由于解剖位置隐匿及术中胸锁乳突肌保留导致的暴露不佳,这一区域容易被忽视。此外,因其尚未被有效纳入具有共识的颈淋巴结分区范围内,导致多数医院在行常规颈淋巴结清扫术时未包含此区域,因而遗漏了LNSS[3-4]。
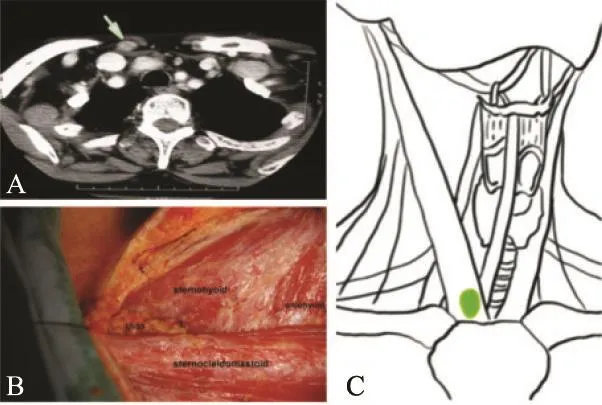
图 1 LNSS的解剖学位置Fig. 1 The anatomical position of LNSS
2 相关国内外研究指出LNSS的归属及临床病理学关联
本研究团队通过对复旦大学附属肿瘤医院头颈外科2009—2010年诊治的115例cN+的PTC患者的临床病理资料分析发现,患者单侧颈部LNSS平均数量为3枚(范围0~5枚),LNSS的转移率为22.6%,而颈淋巴结总转移率为84.3%。通过多因素分析发现,LNSS的转移与原发灶位于甲状腺下极、侧颈淋巴结转移尤其是Ⅲ及Ⅳ区淋巴结转移相关。研究未发现LNSS转移与年龄、性别、肿瘤大小、术前治疗、Ⅱ及Ⅵ区淋巴结转移存在关联。因初始治疗患者与再手术者间无显著差异,因此可排除LNSS为种植转移的可能性[5]。而后进一步对2013—2016年就诊的85例侧颈区cN+的PTC患者临床资料进行分析,63.5%的患者见LNSS组织,LNSS转移率为23.5%,与前述结论类似。另外,多因素及生物统计学分析再次说明LNSS转移与Ⅳ区淋巴结转移存在显著的关联[6]。因此,我们推测LNSS常发生于颈侧Ⅳ/Ⅲ区,尤其是Ⅳ区肿瘤负荷很高的PTC患者,甚至会出现通过纤维脂肪组织缓慢移行进入胸锁乳突肌-胸骨舌骨肌间隙导致LNSS转移的现象。前期研究结果提示,对于颈侧Ⅳ及Ⅲ区淋巴结转移明显的患者更应注意LNSS转移的风险。
与此类似,张海林等[7]的研究显示,因颈前静脉穿过LNSS区域汇入颈静脉角,所以LNSS可能属于颈前浅部淋巴结系统,且是一条颈前浅部向深部淋巴结引流的重要途径。在其研究的126例患者中,LNSS检出率为68.3%,转移率为14.3%。通过分析其他临床病理因素发现,LNSS转移与带状肌侵犯、中央区及侧颈区同时转移相关。该研究提示LNSS转移的发生可能与该区颈侧深部与颈前浅部的淋巴引流交通或PTC直接侵入颈前浅部淋巴引流系统有关。
近期另一项国内研究中,郝少龙等[8]对175例PTC患者资料分析发现,LNSS检出率为70.9%,转移阳性率为7.4%。该研究中LNSS阳性率显著低于前3项研究,可能是因其并未对淋巴结转移情况进行设定,而前3项研究均纳入cN+的PTC患者。在多因素分析中,该研究发现,肿瘤位于甲状腺下极和颈部淋巴结转移数大于6枚是LNSS转移的独立危险因素。另外,值得注意的是在LNSS阳性转移的PTC患者中,76.9%的患者同时发生颈侧区淋巴结转移。
国际上,日本北海道大学的Homma等[9]在2014年报道了2例PTC转移至胸骨上区淋巴结的病例,对LNSS的转移情况进行了探讨。这2例患者术前超声及CT检查提示LNSS转移可能,故术中清扫该区域淋巴结,术后病理证实LNSS存在甲状腺癌转移,故认为对PTC患者,LNSS无需行预防性清扫,若术前检查提示LNSS转移或Ⅲ/Ⅳ区淋巴结转移,则应对该区域进行清扫。然而,该研究亦缺乏相关术后随访资料。
3 LNSS的外科处理、命名及研究展望
由于LNSS解剖位置隐蔽及有骨质的遮挡,除颈部超声检查外,本中心PTC患者术前均行颈部CT检查以充分评估淋巴结转移情况。我们一贯重视该区域淋巴结清扫的彻底性,常规在行颈侧部淋巴清扫术时解剖这一区域。LNSS的手术清扫难度不大,该区域无重要神经血管,术中在保留胸锁乳突肌并清扫下颈部时着重向外牵拉该肌肉,充分暴露带状肌表面,向下清扫至锁骨上以保证手术彻底性。由于该区域无重要的血管神经,因此,LNSS清扫并不会增加手术难度及并发症风险。
由于目前LNSS相关的研究报道较少,基于该区域淋巴结命名的首创性,我们正式将LNSS命名为“嵇氏淋巴结”。
然而,关于LNSS还有许多问题需要进一步的探索,如LNSS的转移途径等。目前尚无LNSS转移的PTC患者预后相关报道。此外,许多前沿的研究方法和技术也可应用于LNSS转移的研究以更好地阐明及解决相关临床问题,如淋巴结示踪剂(纳米炭混悬注射液)、机器学习等。未来需要更多地通过应用更加先进、科学的研究方法进一步了解LNSS的临床意义及其对患者预后的影响。
4 小结
“嵇氏淋巴结”的解剖位置隐蔽且具有转移风险,因此,相关医师提高对LNSS的认识,患者在术前接受颈部增强CT检查,充分评估淋巴结转移情况,术中充分暴露相关区域并予以彻底清扫,均对PTC患者初始手术治疗具有十分重要的指导意义。通过对LNSS更全面地认识,可以有效提高颈淋巴结清扫手术方式的彻底性从而进一步改善PTC的治疗效果。

