支气管镜对不同类型肺结节病的诊断价值
刘易其
结节病是一种累及多器官组织的肉芽肿性疾病,以肺脏、胸内淋巴结受累最为常见[1]。近年来,我国肺结节病发病率呈上升趋势,但该病临床表现缺乏特异性,误诊、漏诊率较高。对于肺结节病的临床诊断,一般需综合影像学特征、支气管镜检查、病理学表现等[2]。支气管镜检查是肺结节病诊断的重要手段,文献报道对于存在典型支气管黏膜病变的支气管粘膜活检(EBB)阳性率高[3]。经支气管肺活检(TBLB)[4]、经支气管超声内镜引导针吸活检(EBUS-TBNA)[5]等不同取材及检查方式的诊断价值文献较为缺乏。因此,本研究将EBB、TBLB、EBUS-TNBA诊断不同类型肺结节病的价值进行了横向比较。
1 资料与方法
1.1 一般资料
研究病例为187例已确诊为肺结节病且排除合并结核、外源性肺泡炎、职业性铍病、矽肺等其他肺内肉芽肿性疾病的患者,其中,149例符合病理组织学诊断标准,其余38例经随访确诊。患者年龄26~72岁,平均(46.95±8.30)岁,男57例,女130例,临床症状:咳嗽114例,胸闷气短59例,咳痰22例,皮肤结节17例,视力下降7例,皮肤红斑6例,无症状32例;影像学表现:肺部弥漫病变伴肺门纵膈淋巴结肿大104例,肺门纵膈淋巴结肿大77例,肺部弥漫性病变不伴肺门纵膈淋巴结肿大6例,少量胸腔积液14例。
1.2 支气管镜检查
使用Olympus电子纤维支气管镜,进镜后全面观察气管镜下表现,包括多发结节、寡结节、粘膜充血水肿、粘膜正常。其中,寡结节定义为气管及各分支可见结节<10个[6]。疑似肺结节病者,行支气管镜下支气管肺泡灌洗,支气管肺泡灌洗液(BALF)送细胞分类和T细胞亚群检测;可见粘膜结节者,行EBB检查;未见明显结节者,根据影像学表现选择TBLB和(或)凸面超声波引导下EBUSTBNA,在影像学可疑部位取材[7],送病理检查。
1.3 分析统计方法
按照患者支气管镜下表现,将可见多发结节、寡结节者列为典型粘膜改变组,将仅见粘膜充血水肿或粘膜正常者纳入非典型粘膜改变组,对比两组患者BALF改变特点(淋巴细胞比例、CD/C比值)[8],并比较EBB、TBLB、EBUS-TBNA三种取材方法诊断不同类型肺结节病的阳性率。
分析软件使用SPSS 22.0,采用χ2检验,双侧检验,以P<0.05为差异有统计学意义。
2 结果
2.1 BALF改变特点
84.34 %(140/166)患者淋巴细胞比例≥28%,58.28%(109/187)患者CD4+/CD8+比值≥4,典型粘膜改变组淋巴细胞比例≥28%的比率、CD4+/CD8+比值≥2的比率均高于非典型粘膜改变组,差异有统计学意义(P<0.05)。见表1。
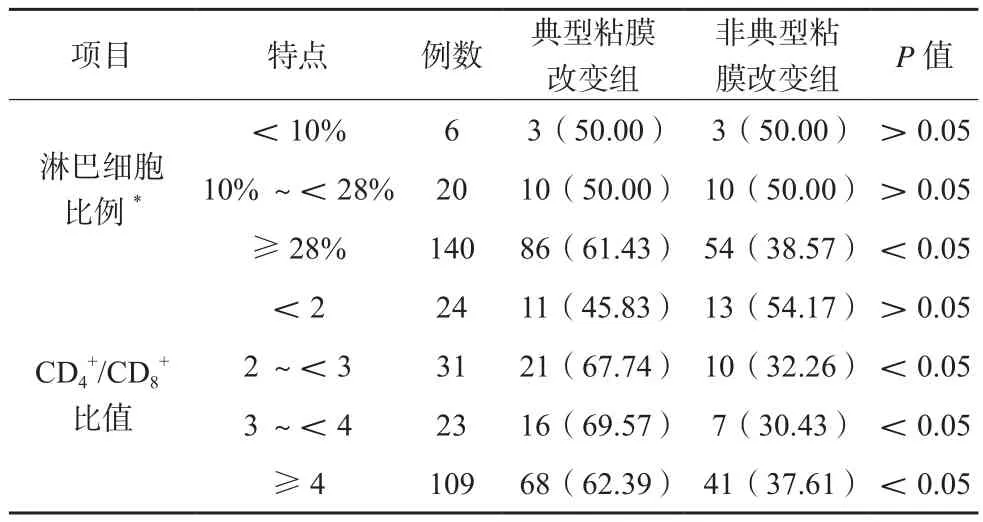
表1 187例肺结节病患者BALF改变特点分析(n/%)
2.2 不同支气管镜检查方式诊断阳性率
EBB、EBB+TBLB、EBB+EBUS-TBNA诊断典型粘膜改变的阳性率高于非典型粘膜改变,TBLB、EBUS-TBNA、TBLB+EBUS-TBNA诊断非典型粘膜改变的阳性率高于典型粘膜改变,差异有统计学意义(P<0.05)。见表2。
3 讨论
支气管镜检查是肺结节病诊断重要手段,该技术不仅能够实现支气管粘膜病变的镜下直接观察,还可获取组织标本,进行病理诊断[9]。除此之外,支气管镜下支气管肺泡灌洗获取的BALF细胞分类、T细胞亚群分析也被认为是肺结节病诊断及病情评估的重要参考[10]。
多项研究显示,作为肺结节病诊断中的首选取材方式,EBB诊断阳性率为39%~69%[15-16],而本次研究中,EBB诊断伴典型粘膜改变的肺结节病的阳性率可达85.23%,但其诊断非典型粘膜改变肺结节病的阳性率仅为37.50%,考虑与取材位置定位不准有关,鉴于EBB操作方便、安全可靠的优势,建议将其作为可见典型粘膜改变的疑似肺结节病患者的首选诊断方法。

表2 不同取材方法诊断不同类型肺结节病的阳性率(n/%)
对于非典型粘膜改变患者而言,TBLB、EBUS-TBNA以及二者联合的诊断阳性率更高,其中,TBLB已被国外多数学者推荐用于支气管粘膜病变不显著的疑似结节病患者的病理取材[17],但该技术存在气胸、出血等并发症发生风险,大范围推广受限,建议仅作为非典型粘膜改变患者的补充诊断手段。EBUS-TNBA除可准确获得组织学标本、避免反复穿刺检查外,还可为淋巴瘤、转移癌等纵膈性疾病的鉴别诊断提供可靠参考,故在单独应用时,其诊断阳性率亦可达到70.00%。除此之外,Ⅰ期肺结节病主要表现为双侧肺门及纵膈多组淋巴结肿大,而EBB、TBLB难以获取肺门及纵膈淋巴结病理组织,而Ⅱ期、Ⅲ期往往已出现肺部受累,为EBB、TBLB检查创造了条件,但此时成纤维细胞数量已大幅增加,周围炎症、免疫细胞显著减少,均使患者肺纤维化进程加剧[18]。因此,对于支气管镜下可见非典型粘膜改变且疑似肺结节病患者而言,应考虑早期行EBUS-TBNA检查以明确诊断,并联合BALF评估疾病活动性,以指导临床治疗,尽可能改善患者预后质量。
综上所述,支气管镜下取材活检能够满足不同类型肺结节病的诊断需求,其中,EBB拥有安全性高、操作便捷等优势,可作为典型支气管粘膜病变的首选取材方式;若患者无典型支气管粘膜病变,建议联合TBLB、EBUSTBNA及BALF等多种取材、检查手段,满足临床早期诊治需求。

