左冠状动脉前降支与回旋支夹角大于80°与夹角近段动脉粥样硬化的相关性
刘晓蓓, 潘存雪,刘文亚
冠心病的发生和发展受到多种危险因素的影响,有学者研究认为冠状动脉分叉角越大,则相应血管管壁壁面剪切力越低,从而会影响血管内皮细胞的正常功能,诱导动脉粥样硬化的发生[1-4]。本文回顾性分析新疆维吾尔自治区6所三级甲等医院行冠状动脉电子计算机断层摄影术(CT)血管造影(CTA)检查患者影像及临床资料,按不同性别,将年龄、血压、血糖、血脂、 家族史、腰围/身高、左冠状动脉前降支与回旋支夹角(左冠状动脉夹角)≥80°纳入危险因素,就左冠状动脉夹角近段是否有粥样硬化斑块做Logistics回归分析,探讨左冠状动脉夹角≥80°对该部位动脉粥样硬化的预测意义。
1 资料与方法
一般资料:连续收集2013-06至2014-12新疆维吾尔自治区6所三级甲等医院因疑似冠心病、确诊冠心病或体检行冠状动脉CTA检查患者资料。基本资料包括患者年龄、性别、血压、血糖、血脂、身高、体重、腰围、家族史。收集资料前对参与医院统一进行技术培训,并发放调查问卷评估表,图像符合诊断要求,无任何血管变异,且冠状动脉发育为右优势型患者,共1 276例,其中包括男性763例,女性513例。
扫描技术:本次研究数据采集采用西门子双源CT(somatom definition Flash,Siemens)。(1)检查前准备:检查前向患者讲解检查中的注意事项;测量并控制患者心率,对患者进行呼吸训练,并且在呼吸训练时,注意观察其心率和心律的变化情况;对心率较快的患者,口服倍他乐克25~50 mg,使受检者的心率控制在100次/min以下。(2)平扫:范围,上界始于气管隆突,下界终止于心脏的膈面,扫描层厚为5 mm,层间距为5 mm;增强扫描:采用延时自动触发,使用高压注射器自右肘静脉团注非离子碘对比剂(370 mgI/ml),流速5~5.5 ml/s,后同步跟进生理盐水40 ml。扫描范围:主动脉根部至心膈面下。对比剂用量(ml)=体重(kg)×0.8 ml/kg。SIMENS双源CT机架旋转时间0.28 s/转,螺距0.17 mm,准直器宽度:128×0.6 mm,重建层厚0.75 mm,电压120 mV。
数据测量及图像分析:所有数据检查后刻盘,并导入西门子syngo.via后处理工作站完成。(1)夹角的测量方法:左前降支近段及回旋支近段夹角,轴位图像使用最大密度图像(MIP)薄层处理,旋转至左前降支近段与回旋支近段血管均显示最大冠状位截面积时,使用角度尺测量夹角角度,即影像上的夹角最大角度(图1、图2)。(2)夹角处病变的评估:将距离左冠状动脉分叉夹角最近的三段冠状动脉(左冠状动脉主干、左前降支近段及左回旋支近段)作为研究区域。三段血管中有一段出现粥样硬化斑块病变即为阳性。
临床资料诊断标准:吸烟定义为10支/d以上或10年以上;早发家族史包括早发心肌梗死、脑卒中家族史;高血压定义为收缩压/舒张压≥140/90 mmHg(1 mmHg=0.133 kPa);糖尿病定义为空腹血糖≥7.00 mmol/L或餐后2小时血糖≥11.10 mmol/L或者已经进行糖尿病治疗;血脂异常定义为总胆固醇≥5.72 mmol/L或者甘油三脂≥1.70 mmol/L,或者已服用降脂药物;中心型肥胖定义为腰围/身高>0.50。
统计学分析:采用 SPSS17.0建立数据库并进行统计学分析。计量资料以中位数(P25,P75)表示,计数资料用例数和百分率进行描述。左冠状动脉夹角处粥样硬化斑块相关因素分析用Logistics回归模型。检验水准α=0.05双侧,P<0.05为差异有统计学意义。
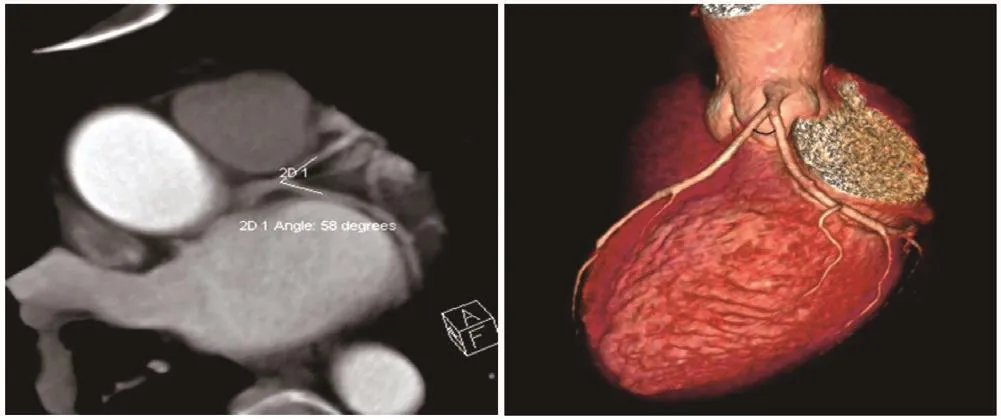
图1 轴位图像上测量左冠状动脉夹角为58 °,未见冠状动脉粥样硬化斑块
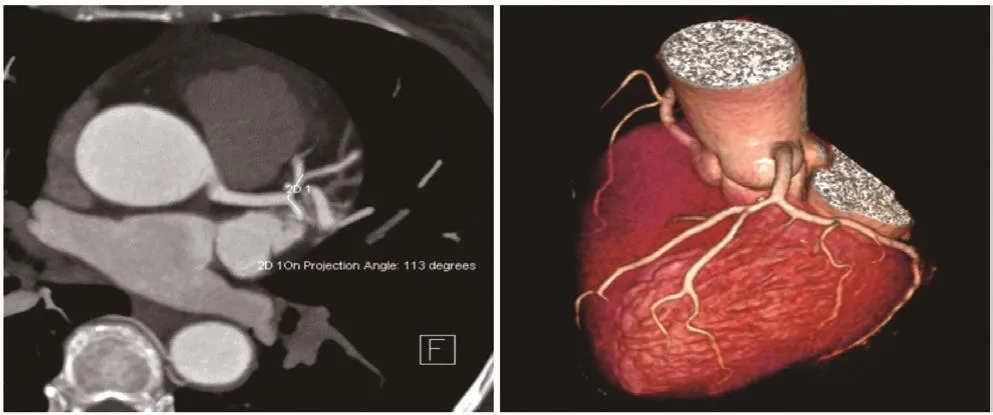
图2 轴位图像上测量左冠状动脉夹角为113°,左前降支近段管壁钙化斑块
2 结果
1276例受检者中,男性左冠状动脉夹角≥80°的比例为64.09%(489/763)明显大于女性左冠状动脉夹角≥80°的比例43.27%(222/513),无论男性与女性,左冠状动脉夹角≥80°与<80°的患者在年龄、高血压、糖尿病、高脂血症、家族史、腰围/身高>0.5、吸烟史等方面差异均无统计学意义(表 1)。
左冠状动脉夹角近段管壁出现粥样硬化斑块的比例为58.46%(746/1 276), 左冠状动脉夹角为84(65,101)°,其中男性占64.22%(490/763),女性占49.90%(256/513),男性左冠状动脉夹角为89(71,105)°,明显大于女性76(59,92)°,P<0.001。将左冠状动脉夹角按夹角近段是否有粥样硬化斑块做受试者工作特征 (ROC)曲线分析,80 °为最佳切点,其预测左冠状动脉近段管壁粥样硬化斑块的敏感度为65%,特异度为58%。左冠状动脉夹角近段有斑块患者中,左冠状动脉夹角≥80°的患者比例显著高于无斑块患者(男性:65.59% vs 54.21%,女性:56.64% vs 29.96%P<0.001),表 2。
在男性样本中左冠状动脉夹角近段有斑块患者的年龄、左冠状动脉夹角≥80°、糖尿病、高脂血症、吸烟史、家族史、高血压均明显高于无斑块患者,并可作为左冠状动脉夹角近段脉粥样斑块的独立危险因素。男性在其他危险因素不变的条件下,51~60岁人群左冠状动脉夹角近段出现冠状动脉硬化斑块的危险系数与≤50岁人群没有明显差异。在其他影响因素不变的情况下,与左冠状动脉夹角<80°的患者比较,左冠状动脉夹角≥80°的患者发生冠状动脉粥样硬化的风险升高(OR=2.53,95%CI:1.76~3.64,P<0.001),表 2,表 3。
在女性样本中,有斑块患者的年龄、左冠状动脉夹角≥80°、腰围/身高>0.5、糖尿病、高脂血症、吸烟史、阳性家族史、高血压均明显高于无斑块患者,其中年龄、左冠状动脉夹角≥80°、腰围/身高>0.5、糖尿病、吸烟史、高血压可作为左冠状动脉夹角近段动脉粥样斑块的独立危险因素。在其他影响因素不变的情况下,与左冠状动脉夹角<80°的患者比较,左冠状动脉夹角≥80°的患者发生冠状动脉粥样硬化的风险升高(OR=5.33,95% CI:3.27~8.68,P<0.001),表 2,表 4。
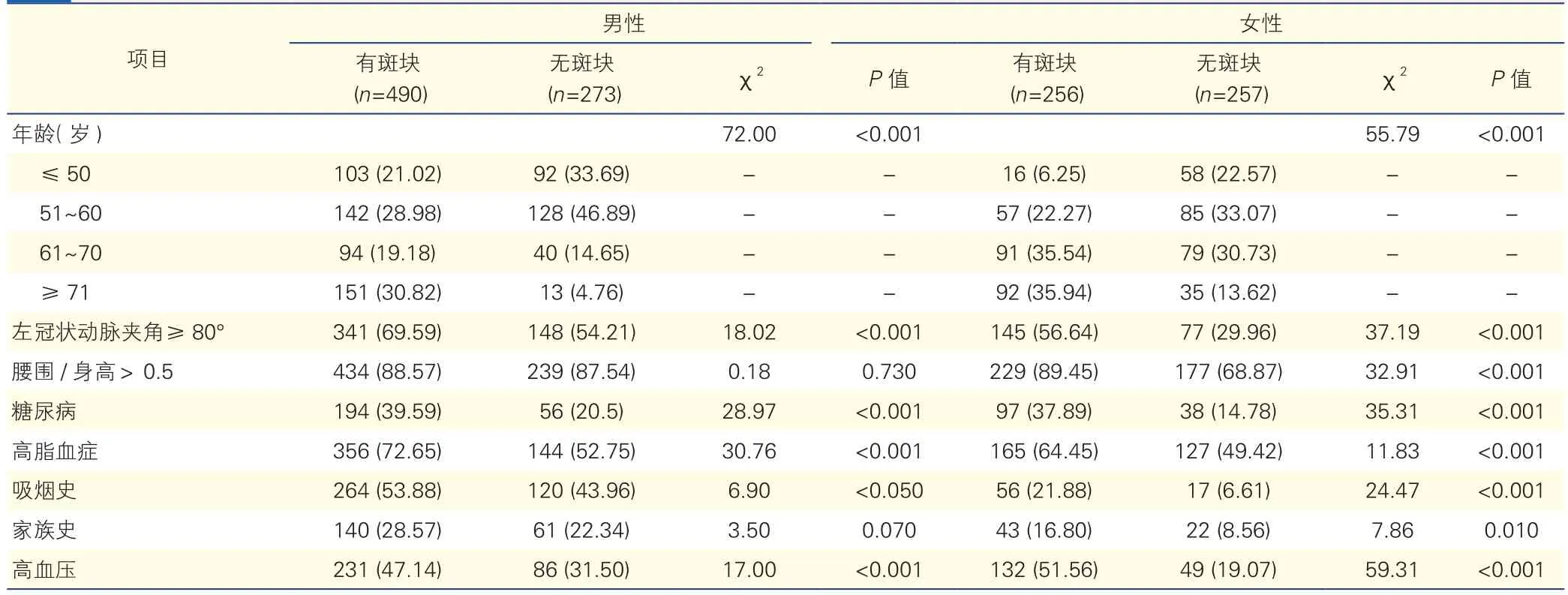
表2 左冠状动脉夹角近段有或无粥样硬化斑块患者的一般临床资料比较[例(%)]
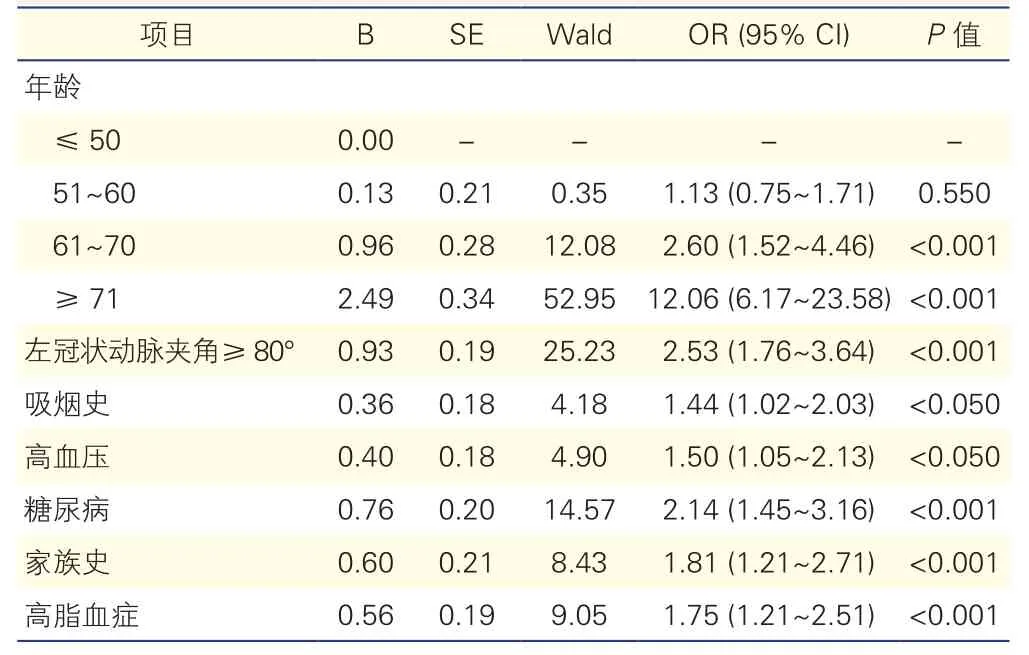
表3 男性左冠状动脉夹角近段冠状动脉粥样斑块危险因素的Logistic回归分析结果
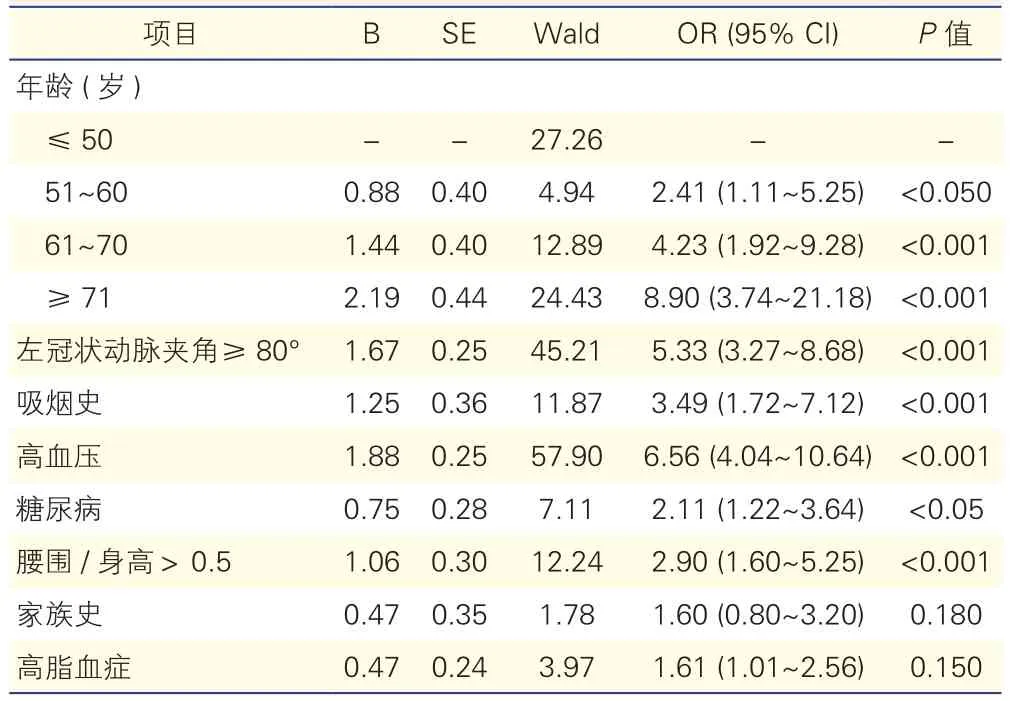
表4 女性左冠状动脉夹角近段冠状动脉粥样斑块危险因素的Logistic回归分析结果
3 讨论
近年来研究发现,冠状动脉的血流动力学改变、血管重构与冠状动脉的夹角及径线的大小有关,它们对于冠心病的发生、发展具有非常重要的意义。由于受到流速、壁面剪切力和血管壁压力的局部血流动力学因素的影响,粥样硬化斑块通常会出现在血管分叉、弯曲以及管腔狭窄处,并且多位学者研究表明冠状动脉分叉角越大则相应血管管壁壁面剪切力越低,而低的血管壁面剪切力会导致冠状动脉粥样斑块形成[5,6]。Moore 等[7]认为,血流分流超过 10% 时,分支血管将会对主支的血流状态产生重要影响,考虑到粗大的对角支及顿圆支可能对远段冠状动脉的影响,本研究仅涉及距左冠状动脉夹角最近的三段管腔,这与部分学者将左冠状动脉整体作为研究对象不同[8,9]。本研究将左冠状动脉夹角按夹角近段是否有粥样硬化斑块做ROC曲线分析,认为80°为左冠状动脉夹角对夹角近段冠状动脉粥样硬化判断的最佳切点,与部分学者研究显示结果相一致,认为在左冠状动脉夹角的测量范围数值中,80°可作为临界值,评估左冠状动脉的血液动力学变化[10,11]。Papadopoulou等[12]认为血管分叉的近端节段出现斑块的风险较高,尤其是当分支夹角较宽时。Temov等[8]将80°作为临界值,对影响冠状动脉疾病的多个危险因素分析得出结论,认为大的体重指数、性别和分叉夹角关系密切,拥有较大分叉夹角的高体重指数和男性患者有较高的冠心病风险。
本研究将左冠状动脉夹角≥80°是否为影响左冠状动脉夹角近段动脉粥样硬化的危险因素做出研究分析。由于研究样本中男性左冠状动脉夹角明显大于女性,且男性左冠状动脉夹角近段粥样硬化斑块的发病率明显高于女性,这与部分学者得出结论一致[9],故将男性与女性分别研究分析,排除性别因素影响。研究发现无论男性与女性,左冠状动脉夹角≥80°与<80°的患者年龄、血压、血糖、血脂、家族史、腰围/身高、吸烟史差异均无统计学意义。
男性与女性,左冠状动脉夹角近段出现粥样硬化斑块患者中左冠状动脉夹角≥80°的构成比明显高于无粥样硬化斑块患者,差异有统计学意义,且左冠状动脉夹角≥80°均为影响左冠状动脉夹角近段粥样硬化斑块的独立危险因素。在其他影响因素不变的情况下,男性大于左冠状动脉夹角≥80°在左冠状动脉夹角近段发生冠状动脉粥样硬化斑块的风险为左冠状动脉夹角<80°的2.53倍,女性为5.33倍。由于腰围/身高作为中心性肥胖的人体测量指数, 在判断心脏代谢病风险上更易于使用,并较少与年龄产生依赖,并有研究指出将0.5作为腰围/身高的临界值,可用于不同的性别和族裔群体,并被普遍接受[13.14],故本研究将0.5作为腰围/身高临界值,但由于本地近段研究样本中腰围/身高>0.5的比例过高,男性腰围/身高未纳入影响左冠状动脉夹角的危险因素。在男性中51~60岁人群组与≤50岁人群组左冠状动脉夹角近段出现斑块的几率没有明显差异,而在其他影响因素不变的情况下,女性51~60岁人群中在左冠状动脉夹角近段出现粥样硬化的风险为≤50岁人群的2.41倍。多因素分析中,考虑受到交互作用影响,女性中家族史未能纳入方程。
依据Logistic回归分析结果,在排除年龄、高血压、高血糖、高脂血症、家族史、腰围/身高>0.5、吸烟史的影响后,左冠状动脉夹角≥80°可作为影响左冠状动脉夹角近段动脉粥样硬化的独立危险因素。

