空针连接压力表吹气训练对妇科全麻腹腔镜术后早期血氧饱和度的影响
董苏琳, 刘 艳, 腾素萍, 耿桂启, 黄绍强
复旦大学附属妇产科医院麻醉科,上海 200090
腹腔镜手术具有创伤小、疼痛轻、出血量少和术后恢复快等优点,现已在妇科各类手术中广泛运用。全麻会引起一定程度的肺不张;持续CO2气腹且维持一定压力是腹腔镜妇科手术的必要条件,但人工气腹可引起腹内压增高,膈肌头侧移动,使胸廓扩张受限;同时,妇科腹腔镜手术采取的头低脚高截石位也会影响患者的呼吸和循环功能[1]。腹腔脏器重力和气腹压力双重因素导致膈肌上移,降低呼吸系统顺应性,增高呼吸阻力,严重影响患者的呼吸功能,引起术后肺不张和低氧血症的发生。
术后吹气呼吸功能训练可以使O2和CO2有效交换,改善患者氧和,进而减少术后呼吸系统并发症,促进患者早日康复。因此,护理人员在术后对患者进行呼吸功能训练,有利于患者肺复张和提高其脉搏血氧饱和度(pulse oxygenation saturation,SpO2)。本研究拟观察全麻妇科腹腔镜术后患者行吹气呼吸功能训练对其SpO2的影响。
1 资料与方法
1.1 一般资料 选择2017年4月至7月美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级Ⅰ~Ⅱ级,全麻下行妇科腹腔镜手术的患者66例。患者年龄21~64岁,平均40.1岁,体质量34~75 kg,平均58.5 kg。排除全肺切除术后及合并慢性肺气肿、肺大泡等肺部疾病患者;排除术前贫血(Hb<110 g/L)以及术后入麻醉后恢复室(postanesthesia care unit,PACU)时疼痛视觉模拟评分(visual analogue scale/score,VAS)>3分的患者;排除体质指数(BMI)>27 kg/m2者。 本研究经复旦大学附属妇产科医院伦理委员会批准;患者签署知情同意书。将患者随机分为对照组和训练组,各33例。
1.2 麻醉方法 麻醉诱导均采用舒芬太尼、丙泊酚、琥珀胆碱,分别以0.5 μg/kg、2 mg/kg、1.5 mg/kg静脉注射。麻醉诱导后行气管插管。术中用丙泊酚和瑞芬太尼维持麻醉,分别以6 mg·kg-1·h-1和0. 25 μg·kg-1·min-1经微量泵泵入。静脉注射顺式阿曲库铵(0.15 mg/kg)以维持肌肉松弛。机械通气时根据呼气末二氧化碳分压维持潮气量(8 mL/kg),呼吸频率为10~14次/min。
1.3 入PACU前给氧方法 手术结束时停止所有静脉用药,待患者自主呼吸恢复,符合拔管指征(呼之睁眼、抬头或握拳5 s、最大吸气负压超过-20 cm H2O和肺活量达15 mL/kg)后拔除气管导管,改面罩持续吸入浓度为100%的氧气3~5 min后,转入PACU。
1.4 分组及方法 转入PACU后,给予患者鼻导管吸氧,氧流量2 L/min,30 min后均停止吸氧。停止吸氧后,对照组进行常规护理,包括心电监护持续监测、每15 min巡视患者1次;训练组在常规护理的基础上进行吹气呼吸功能训练。两组患者未吸氧期间SpO2<95%时,立即呼叫唤醒,并令其深呼吸,呼叫次数>5次时恢复吸氧。
1.5 吹气呼吸功能训练
1.5.1 训练前心理护理 当患者入PACU清醒后,护理人员主动介绍自己,并告知其现在所处环境为PACU,手术顺利、平稳,消除其紧张、焦虑、恐惧心理。护理人员向患者讲解吹气呼吸功能训练的目的及意义,强调术后容易发生呼吸系统并发症,提高其依从性。30 min后指导患者进行吹气呼吸功能训练,反复练习,直至掌握。
1.5.2 训练方法 将压力表(上海医疗器械股份有限公司)一端连接10 mL注射器的空筒部分(图1),指导患者进行1次正常的深吸气,随后将空筒头端含于口中,尽最大的力量将肺内的气体吹出。压力表指针达到或超过30 mmHg(1 mmHg=0.133 kPa)时视为1次成功的吹气呼吸功能训练。在保证没有漏气的情况下,依照此法训练多于5次,过程约3~5 min。由同一护士负责指导所有患者的训练过程,训练结束后对患者不进行其他操作。

图1 吹气呼吸功能训练使用的压力表与针筒
1.6 观察指标 记录两组患者术后入PACU后0、30 min时的Ramsay分值。记录患者术后入PACU后0 min、15 min、30 min、45 min和60 min时SpO2值。观察患者入PACU停止吸氧后SpO2<95%时需要唤醒的次数,以及唤醒5次以上需要恢复吸氧的人数。
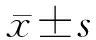
2 结 果
2.1 两组患者一般情况及Ramsay评分比较 两组患者一般情况差异均无统计学意义(表1)。两组患者入PACU后即刻(0 min)和30 min时,Ramsay镇静评分差异无统计学意义(表2)。

表1 两组患者一般情况比较 n=33

表2 患者术后入PACU 0 min和30min时Ramsay分值的变化 n=33,分
2.2 两组患者入PACU后SpO2与需要吸氧情况比较 训练组入PACU的45、60 min时的SpO2大于对照组(P<0.05,表3)。未吸氧期间,训练组患者需要唤醒和恢复吸氧的患者比例明显低于对照组(P<0.05,表4)。

表3 患者术后入PACU后不同时间点SpO2值的变化 n=33,%
*P<0.05,**P<0.01与对照组比较

表4 患者术后入PACU未吸氧期间需要唤醒和恢复吸氧人数的比较 n=33,%
**P<0.01与对照组比较
3 讨 论
腹腔镜技术已在妇科手术中得到广泛运用,如子宫肌瘤、卵巢囊肿等良性疾病,以及宫颈癌、卵巢癌、子宫内膜癌等恶性肿瘤。腹腔镜手术患者建立CO2气腹会加重肺换气功能障碍[2],并且随手术时间的延长,可进一步加大动脉血CO2分压(PaCO2)与呼气末CO2分压(PetCO2)[3]。呼吸系统疾病或创伤是术后低氧血症的主要因素之一,因此,本研究排除全肺切除术后、合并慢性肺气肿、肺大泡等不宜做吹气呼吸功能锻炼的患者。肥胖和老年患者在长时间全身麻醉术后易发生肺不张[4-5];术前贫血影响机体的氧供,术后引起呼吸系统并发症的风险高[6]。本研究中患者的BMI指数均未达到肥胖标准、年龄均低于65岁、术前血红蛋白值均在正常范围。
在术后早期(术后6 h内)对萎陷肺进行复张时,如果达到一定的压力水平,就能达到完全复张的效果[7]。本研究中,通过早期吹气呼吸功能训练,患者入PACU后45、60 min时训练组SpO2值明显高于对照组,未吸氧期间训练组需要唤醒和恢复吸氧人数明显低于对照组,能有效降低术后发生低氧血症的风险。吹气呼吸功能训练原理为:通过针筒吹气直接升高肺不张处支气管内的压力,避免支气管和小支气管过早闭合,促使肺复张。研究[8-9]发现,吹气球呼吸功能训练能有效减少肺癌术后肺部并发症的发生。李珞畅[8]认为将气球吹到直径 5~30 cm视为成功的吹气训练,而刘美梅[10]等认为将气球直径吹到3~5 cm视为成功的吹气训练。由于不同厂家生产的气球的材质、容积可能不同,而气球内压力值受材质、容积地影响,本研究采用空针筒直接连接压力表的方法,可以通过观察压力表上的数值明确判断患者是否达到有效训炼。一般术后控制性肺膨胀是调节呼吸机模式为持续正压通气模式,调整压力为30~45 cmH2O,持续时间在20~40 s[10]。与持续正压通气模式的不同在于,本研究中方法下可以使患者自主调节呼吸时压力大小,不受外界控制,提高了训练的安全性。此外,采用吹气球呼吸功能训练时存在气球爆裂的风险,有一定的安全隐患,而本研究中的方法则避免了这种隐患。
综上所述,对全麻下妇科腹腔镜手术后患者早期实施吹气呼吸功能训练能有效提高SpO2值,降低复苏期间需要唤醒的患者比例,减少低氧血症的发生,且本研究中吹气呼吸功能训练方法较气球吹气功能训练更安全,因此值得在妇科腹腔镜手术后推广使用。然而,本研究也一定的局限性,由于本研究是在复苏期间完成,在转回病房后未能继续观察。因此,患者术后早期吹气呼吸功能训练是否影响术后引流管留置时间、术后住院天数和术后并发症等未能明确,转回病房后是否需要继续间断进行吹气呼吸功能训练也需要进一步研究。

