重型颅脑损伤患者运用超声引导下改良塞丁格技术行PICC置管的效果观察
邱 波,古 玲,王 莹
(深圳市光明新区人民医院,广东 深圳 518106)
重型颅脑损伤患者因病情严重,需长期静脉输液,但普通静脉穿刺存在血管损伤、药物外渗导致静脉炎等缺陷,采用PICC置管能减少穿刺创伤。但是常规PICC置管方法较为困难,并发症较多,极易增加患者痛苦。超声引导下塞丁格穿刺技术是一种新型的PICC穿刺技术,特别适用于局部血管条件较差的患者置管[1]。相较于传统PICC置管方法,超声引导下塞丁格技术行PICC置管可减少血管损伤,提高穿刺成功率[2]。本研究为选择一种安全的PICC置管方法,分别对两组患者实施传统PICC置管与超声引导下塞丁格技术行PICC置管,现报告如下。
1 资料与方法
1.1一般资料:选择我院2014年9月~2016年2月收治的88例重型颅脑损伤患者为研究对象,以随机数字表法分组,试验组与对照组各44例。试验组:男24例,女20例,年龄35~66岁,平均(48.2±6.9)岁;病程3~16 d,平均(7.5±1.2)d;肥胖5例,血管弹性差或肉眼看不见者11例。对照组:男26例,女18例,年龄31~63岁,平均(47.6±6.5)岁;病程5~19 d,平均(7.9±1.7)d;肥胖7例,血管弹性差或肉眼看不见者13例。两组患者一般资料比较,差异无统计学意义(P>0.05),存在可比性。纳入标准:重型颅脑损伤患者诊断标准为:伤后昏迷12 h以上,意识障碍逐渐加重或再次出现昏迷;有明显的神经系统阳性体征;体温、呼吸、血压、脉搏有明显改变,主要包括广泛颅骨骨折、广泛脑挫裂伤及脑干损伤或颅内血肿;Glasgow评分为3~8分。患者家属同意参与本研究;18~80岁;无严重传染性疾病;本院伦理委员会批准。排除标准:血管畸形者;严重血液疾病者;合并全身炎症综合征者。
1.2方法:对照组以盲穿法改良塞丁格技术行PICC置,不借助任何仪器,通过手触摸运用改良塞丁格技术进行PICC置管,首选肘关节下贵要静脉,其次选择头静脉、肘正中静脉。试验组在超声引导下以改良塞丁格技术行PICC置管,具体操作如下:患者取平卧位,超声引导设备置于操作者可直视位置,扎止血带后,以探头对肘关节上血管横断面探查,选择贵要静脉为靶向血管。对血管直径、置入导管外直径匹配度、皮下深度与走向、位置等进行标记,随后松开止血带。测量插管长度,经消毒后,进入无菌区。准备塞丁格组件与导针器套件,操作者持无菌探头贴皮肤,垂直探查肘关节上内侧贵要静脉横断面。选择与靶向血管深度相同的导针器,将其安装于探头导针槽,穿刺导针置入导针器可分离导针孔,保持穿刺针斜面方向。根据显示屏进行操作,靶向血管处于垂直水平线,右手持穿刺针,左右保持探头稳定。回血后分离探头导针器与穿刺针,降低进针角度,将导丝置入,至导丝剩下15 cm左右停止。导丝右侧0.3 cm处皮下注射0.2 ml 2%利多卡因,以扩皮刀钝性扩为小切口。导丝从尾端穿入带扩张器撕裂性置管鞘,导丝送入血管后,按压鞘尖端止血。置管鞘位置将导管置入,将置管鞘取出,调整导管长度。
1.3观察指标:①记录两组患者一次穿刺成功率(静脉血管局部无肿胀,PICC管可顺利送入引导针外套管提示穿刺成功)与一次置管成功率。②观察两组患者24 h内穿刺点出血、置管2周内静脉炎以及2个月内血栓发生情况,并对其发生率进行比较。
1.4统计学分析:SPSS20.0软件对所有数据进行统计学处理,计数资料选择χ2检验,以率(%)表示,以P<0.05为差异有统计学意义。
2 结果
2.1穿刺成功率比较:试验组一次穿刺成功率为97.73%,一次置管成功率为97.73%,对照组分别为81.82%和79.55%,两组差异有统计学意义(P<0.05),见表1。
2.2并发症对比:试验组PICC置管后静脉炎、穿刺点出血、血栓等并发症发生率为4.55%,与对照组27.27%相比,明显较低,两组差异有统计学意义(P<0.05),见表2。
表1两组患者一次穿刺及一次置管成功率对比[例(%)]
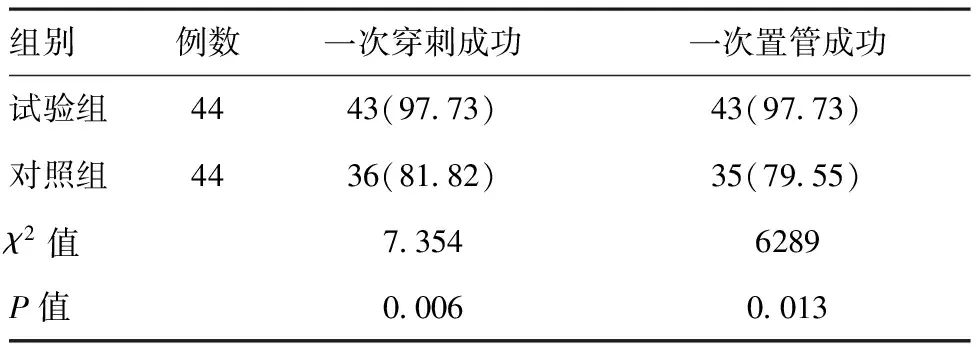
组别例数一次穿刺成功一次置管成功试验组4443(97.73)43(97.73)对照组4436(81.82)35(79.55)χ2值7.3546289P值0.0060.013
表2两组患者PICC置管后并发症发生率对比[例(%)]
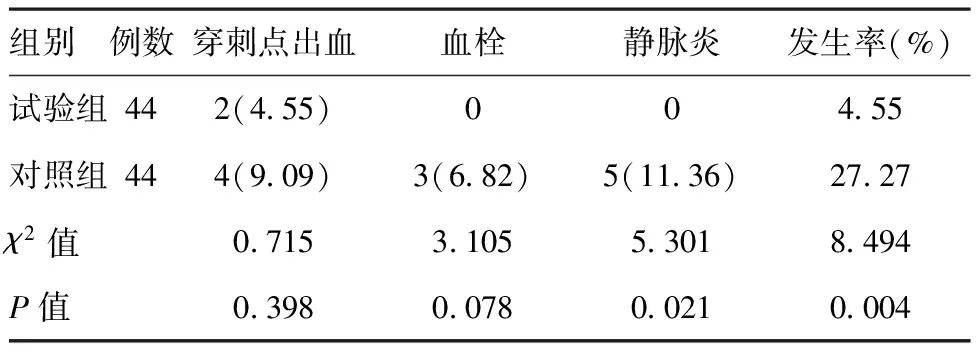
组别例数穿刺点出血血栓静脉炎发生率(%)试验组442(4.55)004.55对照组444(9.09)3(6.82)5(11.36)27.27χ2值0.7153.1055.3018.494P值0.3980.0780.0210.004
3 讨论
PICC置管是一种使导管达到上下腔静脉的穿刺手段,可使药物或营养成分在血管内发挥作用。因PICC置管具有留置时间长、使用安全、便于操作等特点,在重型颅脑损伤患者治疗中广泛应用,为临床长时间静脉输液提供便利[3]。但是在PICC置管时,会产生不同程度的血管及周围组织损伤,产生并发症,严重影响患者病情康复。
提高PICC置管一次穿刺成功与一次置管成功率是减轻血管损伤的关键。从本研究发现,试验组一次穿刺成功率与一次置管成功率均显著高于对照组,差异有统计学意义(P<0.05),与穿刺选择位置相关。对照组选择肘关节静脉,因肘关节活动,极易出现穿刺点进出移动,对血管内膜产生频繁的摩擦。同时,肘关节处血管交汇、分支或分岔变细,在操作时无法直观判断,不能对血管与导管外径的匹配度进行评估,导致导管在分岔或静脉夹角位置无法通过,从而出现置管失败[4]。同时,试验组置管后并发症发生率明显较对照组低,差异有统计学意义(P<0.05),与相关研究结果相符。因对照组为肉眼与手触摸方法盲穿,极易反复回针穿刺,产生血管肿胀症状。对于肥胖、水肿或静脉不可见者,一次穿刺成功率大大下降。
超声引导下改良塞丁格穿刺技术可有效避免传统置管时存在的问题,其作用机制如下:超声波进入人体接触不同器官后会产生反射声波,计算机经回收声波可将图像显示在屏幕上,便于临床操作[5-6]。探头可为操作者提供不同深度的扫盲,根据血管深度选择相应导针器。屏幕有放大功能,能置管显示血管深度与直径,使得置管操作易控。同时,超声结合改良塞丁格技术能凸显其显著优势[7]。塞丁格穿刺技术为较细穿刺针将导丝置入,经导丝置入带扩张器的撕裂性置管鞘,撤出导丝与扩张器留置置管鞘,再将导管置入的方法[8]。相较于常规穿刺方法,能最大程度减少对血管及组织的损伤[9]。穿刺选择肘关节至腋下部位,可减少因摩擦产生的静脉炎,或者血液不畅引发血栓等。超声引导下可快速评估血管,避免损伤神经[10]。
综合上述,重型颅脑损伤患者应用超声引导下改良塞丁格技术行PICC置管具有较高安全性与实用性,能最大程度减少置管创伤,提高一次穿刺与置管成功率,降低并发症发生率,具有确切临床价值。

