美沙拉嗪联合布拉氏酵母菌散治疗溃疡性结肠炎的疗效及对炎症因子的影响*
张莉 顾清 代小松 张璐 陈和平
( 四川省医学科学院·四川省人民医院老年消化科,四川 成都 610072)
溃疡性结肠炎(ulcerative colitis,UC) 又称特发性溃疡性结肠炎,是临床常见的消化系统疾病。主要表现有腹泻、黏液脓血便、腹痛等症状。UC目前病因不明,可能与感染、免疫、环境等因素相关[1]。研究提示肠道菌群的紊乱与UC发病密切相关[2-3]。益生菌可使肠腔内环境得到改善,从而使黏膜通透性增加,这对UC的治疗十分重要。为探讨美沙拉嗪与布拉氏酵母菌散联合治疗UC临床疗效及对炎症因子的影响,本研究对UC患者单用美沙拉嗪与美沙拉嗪联合应用布拉氏酵母菌散进行治疗对比,现将结果报告如下。
1 资料与方法
1.1一般资料纳入2016年1月~ 2017年2月我院确诊的UC患者64例, 男38例,女26例,年龄24 ~ 56岁。纳入标准:入组患者均有腹泻腹痛、解粘液脓血便等表现,入院后行结肠镜及病理活检,结合临床表现符合UC诊断标准[4]。将64例患者按随机数字表法分为联合组32例和对照组32例,两组患者性别、年龄、病程长短等比较, 差异无统计学意义(P>0.05),具有可比性。两组患者对治疗方案知情同意,并经医院伦理委员会批准。
1.2治疗方法联合治疗组给予美沙拉嗪肠溶片(黑龙江天宏药业有限公司)治疗,1.0g/次,3次/d,以及布拉氏酵母菌散(法国百科达制药厂)口服,0.5g/次,2次/d,疗程为8周。对照组仅予以美沙拉嗪口服治疗,1.0g/次,3次/d,疗程亦为8周。其余治疗如补液、支持及对症等治疗两组均相同,并在治疗期间注意饮食清淡,忌海鲜、生冷、辛辣及油腻食物,戒烟酒。
1.3结肠镜检查评分标准溃疡性结肠炎根据结肠镜下黏膜损害程度表现分别为:①正常黏膜。②黏膜水肿、充血,黏膜下血管影模糊。③黏膜弥漫性糜烂,接触性出血,黏膜下血管纹理紊乱。④黏膜多发糜烂或溃疡,自发性出血,脓性分泌物附着,黏膜下血管纹理消失[4]。按照上述标准分别记0、1、2、3分。
1.4观察指标
1.4.1临床疗效依据患者腹痛腹泻及排粘液脓血便等临床表现、肠镜下的黏膜损伤程度确定疗效评定标准[4]。 显效: 腹痛、腹泻、解粘液脓血便等症状消失,结肠镜下显示病变黏膜基本恢复;有效: UC相关症状明显好转,镜检提示黏膜有充血、水肿等轻度炎症表现;无效: 临床表现及肠镜复查提示病情无改善。总有效率=(完全缓解例数+有效例数)/总例数×100%。
1.4.2炎症因子用酶联免疫吸附(ELISA)法检测患者治疗前后空腹静脉血的血清炎症因子(TNF-α和IL-10)水平,比较治疗前后结果变化。TNF-α和IL-10试剂盒购自浙江爱康生物科技有限公司。
1.5统计学处理数据应用SPSS13.0软件进行统计学处理,两组间比较采用t检验,计数资料采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1治疗前后内镜下评分比较两组治疗前后内镜评分比较,差异有统计学意义(P<0.05)。联合治疗组及对照组治疗前后内镜评分差值分别为(1.51±0.39)和(0.85±0.32),见表1。
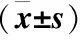
Table1Comparisonofendoscopicscoringbeforeandaftertreatmentinthetwogroups

组别n治疗前治疗后治疗前后差值联合治疗组322.32 ± 0.610.92 ± 0.27①1.51 ± 0.39②对照组322.36 ± 0.591.73 ± 0.66①0.85 ± 0.32
注:与治疗前比较,①P<0.05;与对照组比较,②P<0.05
2.2两组患者疗效比较两组患者治疗后腹泻腹痛及便血等症状均有不同程度好转。依据判定标准,联合治疗组总有效29例(90.6%),其中完全缓解17例(53.1%),有效12例(37.5%),无效3例(9.4%)。对照组总有效22例(68.8%),其中完全缓解12例(37.5%),有效10例(31.2%),无效10例(31.2 %)。两组有效率差异有统计学意义(P<0.05),见表2。

表2 两组患者临床疗效比较[n(×10-2 )]Table 2 Comparison of clinical effect of the two groups
注:与对照组比较,①P<0.05
2.3两组炎症因子水平变化比较与治疗前比较,两组IL-10水平均明显升高,TNF-α水平均明显降低,差异均有统计学意义(P<0.05);经治疗后,联合治疗组IL-10水平升高更明显,TNF-α水平下降更明显,差异均有统计学意义(P<0.05),见表3。
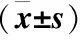
Table3Comparisonoflevelsofinflammatoryfactorsinthetwogroups

组别时间IL-10TNF-α联合治疗组治疗前33.82±3.6126.72±4.61治疗后15.89±3.91①②68.92±5.97①②对照组治疗前34.32±3.5127.02±5.61治疗后22.37±3.69①56.73±8.66①
注:与治疗前比较,①P<0.05;与对照组比较,②P<0.05
2.4两组不良反应发生情况比较两组患者均未出现严重不良反应。联合治疗组有1例患者用药5d后出现轻微恶心,将服用美沙拉嗪时间调整为餐后,其症状消失;1例患者服药期间有轻微口干症状;1例患者用药7周后出现转氨酶轻度升高,加用保肝药治疗后复查肝功正常,其不良反应发生率为9.4%(3/32例);对照组有2例患者用药7d后出现轻微腹胀,症状自行减轻,其不良反应发生率为6.3%(2/32例),两组比较,差异无统计学意义(P>0.05),见表4。
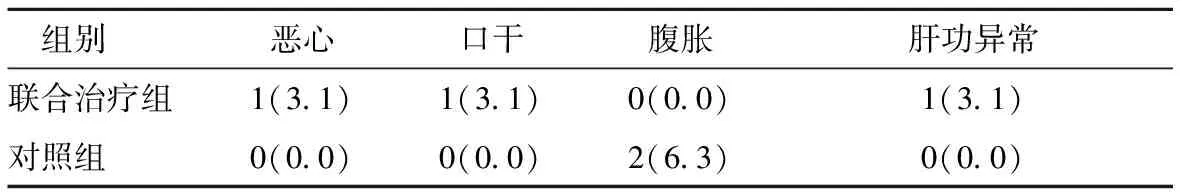
表4 两组患者不良反应比较[n(×10-2 )]Table 4 Comparison of adverse reactions of the two groups
注:与对照组比较,P>0.05
3 讨论
溃疡性结肠炎属于炎症性肠病,是临床常见的消化系统疾病,其发病率呈逐年上升趋势[5]。目前病因尚不明确,其发生可能与感染、环境、免疫等多种因素相关[6]。临床至今无特异性根治措施,传统的药物如柳氮磺胺类、类固醇激素及免疫抑制剂等药物侧重于抗炎,需要长期服用,不良反应发生率高。而生物靶向制剂等新型药物价格昂贵,且长期使用的安全性尚待评估。因此,寻找新的治疗药物是目前UC领域的研究热点。
肠道微生物菌群是人体肠道对于异源物质的第一道防线,其主要以共生体的方式在体内生存,自体定植的肠道微生物群落与宿主的生理和免疫状态有密切的关联[7]。益生菌是一类对宿主有益的活性微生物,研究发现,益生菌可以调节机体免疫状态[8]。研究还发现,UC患者肠道微生态的变化包括厚壁菌门的多样性降低和数量减少、噬菌体病毒的扩增、黏附侵袭性大肠埃希菌数量增加、拟杆菌属和脆弱杆菌的空间分布改变等[9]。益生菌在机体内的主要作用机制为:①免疫调节作用:益生菌可减少免疫活性细胞分泌炎性细胞因子,调节肠道黏膜的免疫功能,减轻肠道应激反应[10]。②抑菌抗感染作用:益生菌可通过在肠道内与有害菌竞争营养素,以及合成溶菌酶、嗜酸菌素等抗菌物质,抑制致病菌生长繁殖[11]。③对黏膜屏障的修复保护作用:益生菌可促进肠黏膜上皮细胞分泌黏液,在其表面形成生物性防护膜以阻止病原菌的入侵[12]。本研究治疗所选择的布拉氏酵母菌散为生理性真菌制剂,不被胃酸、胆酸等破坏,能迅速在肠道内达到有效浓度,与细菌不发生遗传性物质传递,可安全与抗生素合用,天然耐抗生素,相对细菌类益生菌对胃酸及胃蛋白酶耐受性更强,是十分安全的微生态制剂[13-14]。
美沙拉嗪为柳氮磺吡啶的衍生物,属5-氨基水杨酸类药物,目前为轻中度溃疡性结肠炎患者治疗的首选药物[15]。其发挥抗炎作用的机制包括抑制白三烯及前列腺素等炎性因子合成及释放、抑制人体细胞内的过氧化物酶生物活性、抑制结肠黏膜分泌等,从而阻止炎症递质释放导致的白细胞级联放大效应[16]。本研究结果显示,美沙拉嗪联合布拉氏酵母菌散治疗溃疡性结肠炎组的临床症状及结肠镜下评分明显优于对照组,联合治疗组疗效明显,表明联合用药可达到改善临床症状、修复肠道黏膜的作用,且两组不良反应比较,差异无统计学意义(P>0.05 )。
炎症因子IL-10和TNF-α在肠道炎性反应中起着至关重要的作用。IL-10是一种多功能、多细胞源的细胞因子,可抑制单核巨噬细胞释放炎症介质。此外,还可抑制单核巨噬细胞的抗原递呈作用,减少巨噬细胞及中性粒细胞向炎症部位的聚集[17]。TNF-α可增加血管通透性,使靶细胞对多种细胞因子的反应性提高,最终释放多种炎性因子,促进炎症反应[18]。该研究治疗后两组IL-10水平均升高,TNF-α水平均降低,观察组较对照组IL-10水平升高、TNF-α水平下降更明显 (P<0.05)。这表明两组治疗均效果显著,增强了抗炎作用,减少炎症反应,但观察组美沙拉嗪联合双岐杆菌三联活菌治疗较对照组美沙拉嗪单药治疗效果更显著。
4 结论
本研究结果提示,美沙拉嗪联合布拉氏酵母菌散治疗溃疡性结肠炎疗效满意,两药联合治疗有明显的协同作用,可提高治疗效果,且安全性高,值得临床推广应用。

