HIV感染合并肺结核患者的临床特征和生存时间观察及其死亡影响因素分析
周 红,王文平,杨 凤
人类免疫缺陷病毒(HIV)感染是全球性公共卫生问题,据全球流行病学调查结果显示,在2012年全球感染HIV人数高达3530万,且发病率呈逐年上升的趋势[1-2]。HIV感染本身并不凶险,但是由免疫功能低下而导致的多种并发症是致死的主要原因,其中肺结核是最主要的机会性感染,也是引起病死率增加的重要原因[3-4]。有研究报道,在HIV感染者中约50%因肺结核而死亡,已在全球范围内引起广泛重视,目前临床上对于HIV感染尚无根治性治疗方法[5]。本研究通过探讨HIV感染合并肺结核患者的临床特征和生存时间及分析其死亡影响因素,旨在为延长HIV感染合并肺结核患者生存时间提供参考,研究报告如下。
1 资料与方法
1.1一般资料 对我院2015年1月—2017年2月确诊的142例HIV感染合并肺结核患者的临床资料进行回顾性分析。其中男118例,女24例;年龄22~71(43.63±13.26)岁。①纳入标准:均经蛋白免疫印迹法确诊为HIV阳性携带者,且均符合中华医学会结核病学会制定的诊断标准[6];均能正常的交流和听写、阅读。②排除标准:合并严重肝肾功能不全或恶性肿瘤者;合并血液系统疾病或急性感染者;在治疗期间因非疾病原因死亡者。
1.2方法 ①资料收集:记录所有患者的年龄、性别比例、学历等一般情况及感染途径、CD4+ T淋巴细胞计数、结核抗体、结核菌素试验、感染途径、HIV确诊时间等。②随访与分组:所有患者均随访至2017年9月,治疗结束的当天开始到死亡或末次随访时间为生存时间,随访方式包括电话、门诊等。并根据预后情况分为死亡组(26例)和存活组(116例),比较两组的上述临床资料差异,并探讨影响患者预后的相关因素。
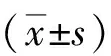
2 结果
2.1发病特征 本组HIV感染合并肺结核患者中有56例患者既往未行HIV相关检查,住院期间首次确诊HIV;86例患者既往确诊HIV(确诊到发病时间为1个月~10年)。HIV感染急性期0例,无症状期12例(8.45%),艾滋病期130例(91.55%)。其中以咳嗽为首发症状者72例(50.70%),发热为首发症状者60例(42.25%),气促、胸闷为首发症状者6例(4.23%),咯血为首发症状者4例(2.82%)。
2.2临床特征 影像学检查示,肺结核活动性感染灶124例(87.32%),主要表现为肺部斑点状、斑片状、粟粒状、空洞样及干酪样阴影;未见明显活动性感染灶18例(12.68%)。70例(49.30%)患者CD4+ T淋巴细胞计数<50个/mm3,58例(40.84%)患者为50~199个/mm3,12例(8.45%)患者为200~499个/mm3,2例(1.41%)患者≥500个/mm3。血清结核抗体阳性12例(8.45%),阴性130例(91.55%)。结核菌素试验阳性16例(11.27%),阴性126例(88.73%)。痰涂片查见抗酸杆菌16例(11.27%)。
2.3随访及预后 随访到2017年9月共有26例(18.31%)患者死亡,中位总生存期为4.58个月(95%CI:2.36,6.89)。
2.4一般资料比较 死亡组和存活组在确诊HIV的年龄、感染途径、首次CD4+ T淋巴细胞计数和有无抗病毒治疗方面比较差异均有统计学意义(P<0.05,P<0.01)。见表1。

表1 两组HIV感染合并肺结核患者的一般资料比较
注:HIV为人类免疫缺陷病毒
2.5死亡影响因素分析 Cox比例风险回归模型分析结果显示,确诊HIV的年龄≥40岁、其他感染途径、首次CD4+ T淋巴细胞计数低以及未进行抗病毒治疗是影响HIV感染合并肺结核患者死亡的独立危险因素(P<0.01)。见表2。
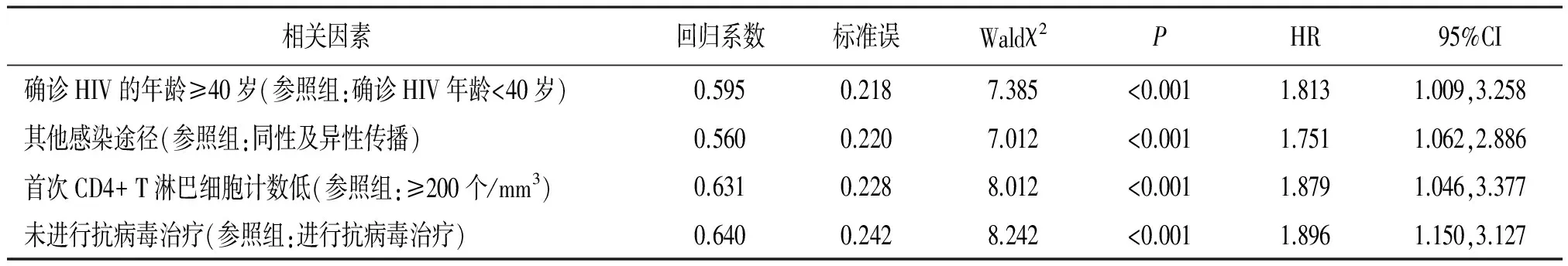
表2 HIV感染合并肺结核患者死亡影响因素的Cox比例风险回归模型分析
注:HIV为人类免疫缺陷病毒
3 讨论
HIV可对人体的免疫系统造成破坏,最终使机体免疫功能降低,增加机会性感染的危险性,其中肺结核是HIV感染者最为常见且严重的机会性感染[7-8]。HIV感染合并肺结核患者在临床上的首发症状以长期低热、咳嗽为主,其次还可表现为盗汗、咯血、气促等肺结核症状,在影像学上多显示有活动性感染灶,表现为肺部斑点状、斑片状、粟粒状、空洞样及干酪样阴影等[9-10]。在本组HIV感染合并肺结核患者中首发症状为咳嗽72例、发热60例,影像学检查示124例有活动性感染灶,也与上述研究相符。CD4+ T淋巴细胞反应机体的细胞免疫功能,而本组HIV感染合并肺结核患者中CD4+ T淋巴细胞计数<200个/mm3者有128例(90.14%),表明大多患者存在细胞免疫功能较低现象[11]。HIV和肺结核可相互促进使疾病恶化,严重威胁患者的生命,故对于延长HIV感染合并肺结核患者生命已成为临床关注重点[12-13]。
本研究结果显示,随访到2017年9月共有26例(18.31%)患者死亡,中位总生存期4.58个月,表明HIV感染合并肺结核患者病死率较高。有研究报道,结核病可增加HIV感染者80%的死亡风险,HIV感染合并肺结核患者死亡危险性约为单纯HIV感染者的2.4倍[14]。本研究结果还显示,确诊HIV的年龄≥40岁、其他感染途径、首次CD4+ T淋巴细胞计数低、未进行抗病毒治疗是影响HIV感染合并肺结核患者死亡的独立危险因素。确诊HIV的年龄越大,即确诊时间越晚的患者大多已属于艾滋病期,此时机体免疫功能明显降低,机会性感染的风险性也越大,生存时间也越短[15-16]。
HIV的感染途径主要包括性传播、血液传播、母婴传播,在本研究结果中两组性传播途径感染人数比例比较无差异,而如注射吸毒等血液传播死亡风险性是性传播的1.751倍。当CD4+ T淋巴细胞计数<200个/mm3就可能发生多种严重的机会性感染或肿瘤[17]。在本研究结果中首次CD4+ T淋巴细胞计数低患者的死亡风险性是CD4+ T淋巴细胞计数高的1.879倍,提示首次CD4+ T淋巴细胞计数较低患者的死亡风险性高[18]。在本研究结果中未进行抗病毒治疗HIV感染合并肺结核患者死亡风险性是进行抗病毒治疗患者的1.896倍,抗病毒治疗可抑制HIV病毒的增殖,延缓病情进展,故可延长患者的生存时间[19-20]。本研究影响HIV感染合并肺结核患者死亡的4个独立危险因素均与既往段振华等[21]的研究结果相符。
综上所述,HIV感染合并肺结核患者首发症状以发热、咳嗽为主,发病多处于艾滋病期,多数患者影像学结果显示有活动性感染灶,确诊HIV的年龄≥40岁、其他感染途径、首次CD4+ T淋巴细胞计数低、未进行抗病毒治疗是影响HIV感染合并肺结核患者死亡的独立危险因素。临床上应当注重并积极的普及健康教育,做好HIV感染者肺结核的筛查,可延长患者生存时间。
[参考文献]
[1] 吴跃,邓西子,胡凤玉,等.艾滋病合并非结核分枝杆菌肺病的病原谱、临床特征和耐药情况[J].中华传染病杂志,2017,35(3):142-145.
[2] 刘存旭,蓝珂.艾滋病免疫重建炎性综合征合并结核病患者的临床特点及处理[J].中国防痨杂志,2015,37(1):104-106.
[3] 朱刚劲,覃春伟,徐志良,等.广西贵港市艾滋病/肺结核双重感染病例生存时间及影响因素分析[J].医学动物防治,2017,33(5):485-487.
[4] 马卫国,韦永孜,邓世富,等.HIV合并肺结核与单纯肺结核的临床特征分析及抗结核治疗效果对比[J].现代生物医学进展,2017,17(18):3570-3573.
[5] 郑志刚,唐振柱,陆庆林,等.结核分枝杆菌和HIV双重感染者生存时间的影响因素分析[J].中华预防医学杂志,2015,49(10):907-913.
[6] 曹婉娴.艾滋病合并结核病56例临床特征分析[J].安徽医药,2016,20(5):959-960.
[7] 郑小燕,万春疆.肺结核合并肺癌患者的临床特点及影响预后的相关因素分析[J].实用癌症杂志,2017,32(4):590-592.
[8] Gupta A, Montepiedra G, Gupte A,etal. Low vitamin-D levels combined with PKP3-SIGIRR-TMEM16J host variants is associated with tuberculosis and death in HIV-infected and -exposed infants[J].PloS One, 2016,11(2):e0148649.
[9] 王爱彬,杨思园,蒋荣猛,等.结核感染T淋巴细胞斑点试验检测艾滋病合并结核病患者的敏感度及影响因素[J].中华传染病杂志,2016,34(11):660-664.
[10] 黄俊榕,尉理梁.艾滋病合并肺结核的临床诊断研究[J].河北医学,2015,21(3):410-413.
[11] 吴跃,邓西子,胡凤玉,等.艾滋病合并非结核分枝杆菌肺病与合并肺结核的临床特征比较[J].国际流行病学传染病学杂志,2017,44(3):156-160.
[12] 培尔顿·米吉提,张跃新,买买提力·吾布力,等.2005-2011年新疆地区新确诊HIV感染和艾滋病患者合并活动性结核病的情况及影响因素[J].中国防痨杂志,2016,38(2):93-98.
[13] 李智勇,李永春,陈焰,等.T-SPOT联合CD4+ T淋巴细胞计数早期诊断HIV/AIDS合并肺结核潜伏感染的诊断价值分析[J].中国医药科学,2018,8(1):22-25.
[14] 陈焯彬,梁浩.肺结核合并艾滋病患者抗结核治疗的转归及危险因素分析[J].中华实用诊断与治疗杂志,2016,30(11):1080-1081.
[15] 刘黎,朱正平,徐园园,等.南京市2011-2015年新报告艾滋病病毒感染者/艾滋病病人的晚发现率及其影响因素分析[J].中华疾病控制杂志,2017,21(12):1245-1249.
[16] 杨蕊,邱玉冰,苏玮玮,等.云南省TB/HIV双重感染患者抗结核治疗死亡危险因素生存分析[J].中华疾病控制杂志,2016,20(12):1212-1215,1226.
[17] 梁道斌,秦小超,黄锐洁,等.高效抗反转录病毒治疗HIV/AIDS患者的生存时间及其影响因素分析[J].广西医学,2017,39(2):228-233.
[18] 刘修武,范厚翠,葛成群,等.艾滋病患者非结核分枝杆菌感染的临床分析[J].中华医院感染学杂志,2016,26(10):2239-2241.
[19] Alvaro-Meca A, Diaz A, de Miguel Diez J,etal. Environmental factors related to pulmonary tuberculosis in HIV-infected patients in the combined antiretroviral therapy (cART) era[J].Plos One, 2016,11(11):e0165944.
[20] 呼宝娟,张瑞娟.HIV/AIDS合并肺结核患者的临床分析及护理[J].陕西医学杂志,2015,44(12):1696,封3.
[21] 段振华,吴学庆,施雅莹,等.HIV/结核分枝杆菌双重感染者的生存时间及影响因素分析[J].中华疾病控制杂志,2016,20(2):180-183.

