全身麻醉和腰硬联合麻醉对老年骨科患者术后短期认知功能的影响
王鹏,张云辉,周颖
江苏省南京市六合区人民医院麻醉科,江苏南京 211500
临床对骨科患者展开手术治疗时,易受较多因素影响手术治疗效果,尤其对老年患者,因患者年龄较大,身体器官功能明显衰退,身体素质较差且易伴发各种合并疾病等,这就很难确保手术能顺利、安全的开展[1]。对此,对老年骨科患者临床应提升重视程度,积极麻醉[2]。该次将该院2015年10月—2017年10月间接收且行手术治疗的80例老年骨科患者分成2组,分别展开全身麻醉、腰硬联合麻醉,现对两组麻醉效果报道如下。
1 资料与方法
1.1 一般资料
纳入对象共80例,均为该院接收且行手术治疗的老年骨科患者,以随机法分组:对照组40例,年龄:80~97 岁,均值(86.50±1.56)岁;性别:18 例(男):22例(女);治疗组 40 例,年龄:80~99 岁,均值(87.80±1.60)岁;性别:17 例(男):23 例(女)。 研究给予 2 组基础资料比对,均差异无统计学意义(P>0.05),可展开比较。入选的所有患者及其家属均签署知情同意书,积极配合医生完成各个阶段的治疗工作;医学伦理会认可。
1.2 方法
①对入选的80例老年骨科患者均行骨科手术疗法,于麻醉前30 min予以患者静脉注射0.5 mg阿托品(生产批号:国药准字H32020236),待患者进至手术室后常规吸氧,监测ECG、SpO2、RR,行桡动脉穿刺测压,并予以其静脉注射10 mL/min乳酸林格氏液。②对照组展开全身麻醉:麻醉诱导予以患者静脉注射咪达唑仑(生产批号:国药准字H20031037)0.05 mg/kg,丙泊酚 2 mg/kg(生产批号:国药准字H20040079),枸橼酸舒芬太尼(生产批号:国药准字H20054172)0.5 μg/kg,顺式阿曲库胺(生产批号:注册证号X2000 0153)0.15 mg/kg后气管插管,同时将麻醉呼吸机连接好,保证机械通气。术中以静脉推注泵持续推注丙泊酚 5 mg/(kg·h),顺式阿曲库胺 0.1 mg/(kg·h),瑞芬太尼 0.2 μg/(kg·min)维持。 ③治疗组展开腰硬联合麻醉:采用 L3~4腰-硬联合阻滞,蛛网膜下腔注入0.75%布比卡因(生产批号:国药准字H3022839)1.5 mL,同时置入硬膜外导管,待操作结束后硬膜外根据麻醉平面给予2%利多卡因(生产批号:国药准字H110223 96)维持,直至达到手术所需麻醉平面。④对患者展开手术治疗时,医务人员需密切查看患者的血压,若血压降低超过基础值的20%,需调整好静脉输液速度,可适当加快,在必要的情况下可予以其静脉注射6 mg/次麻黄碱;如果患者的心率每分钟低于50次,应予以其静脉注射0.5 mg阿托品;⑤术后,医务人员需予以2组患者静脉镇痛,以有效缓解其手术疼痛感。
1.3 观察指标
①认知功能评分:选简易精神状态检查量表(MMSE)[3]对 2 组麻醉前、麻醉后 6、12、24 h 的精神状态展开评分,总分30分:回忆能力(3分)、记忆力(3分)、语言能力(9 分)、定向力(10 分)10 分、注意力(5分)、计算力(5分);若MMSE评分低于23分,即认知功能障碍;②认知功能障碍发生率:麻醉后,医务人员仔细观察并准确记录下2组各时段(术后6、12、24 h)认知功能障碍发生例数,而后对比发生率。
1.4 统计方法
2 结果
2.1 对比2组入选患者各时段认知功能评分
麻醉前2组认知功能评分对比,差异无统计学意义;麻醉后6、12 h、24 h认知功能评分,与对照组相比差异有统计学意义(P<0.05)。见表1。
表1 2组入选患者各时段认知功能评分比较[(±s),分]
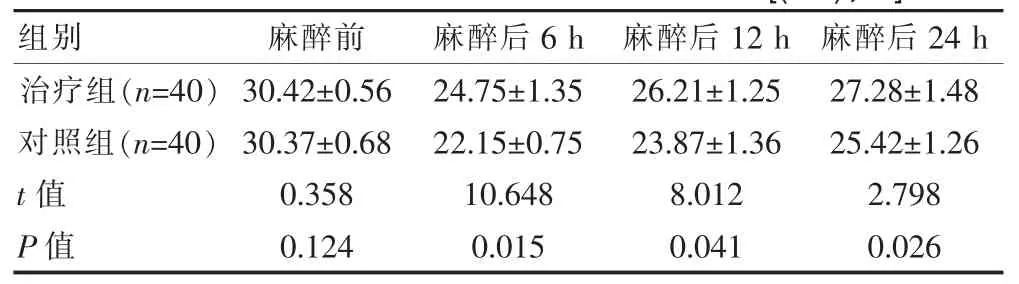
表1 2组入选患者各时段认知功能评分比较[(±s),分]
组别 麻醉前 麻醉后6 h 麻醉后12 h 麻醉后24 h治疗组(n=40)对照组(n=40)t值P值30.42±0.56 30.37±0.68 0.358 0.124 24.75±1.35 22.15±0.75 10.648 0.015 26.21±1.25 23.87±1.36 8.012 0.041 27.28±1.48 25.42±1.26 2.798 0.026
2.2 对比2组入选患者术后各时段认知功能障碍发生率
术后6 h,治疗组6例发生认知功能障碍,术后12 h有4例发生;而对照组术后6 h有11例发生,术后12 h有10例发生 (P<0.05);2组术后24 h对比,差异无统计学意义(P>0.05)。见表2。
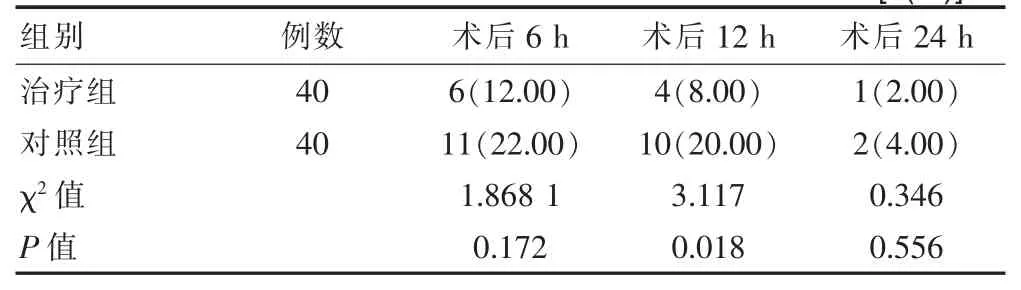
表2 2组入选患者术后各时段认知功能障碍发生率比较[n(%)]
3 讨论
有资料[4]指出,老年骨科患者术后短期认知功能障碍和手术方式、麻醉方式等均有相关性。老年患者术后易伴发精神障碍,并将术后人格功能、认知功能、社交功能等方面的转变成为认知功能障碍。临床症状表现为人格改变、记忆力减退、神经错乱等,会严重影响患者正常生活。
临床现阶段对术后认知功能障碍患病原因、患病机制等尚不明确,有研究者指出,对老年患者展开手术治疗后,伴发的短期认知功能障碍是因老年患者中枢神经系统严重退化,于各种因素共同作用后而伴发的一种精神紊乱综合征,如酗酒、高龄、精神状态、麻醉、手术等均有可能会伴发该种症状[5]。也有研究[6]指出,老年骨折患者行手术治疗后,伴发认知功能障碍的几率相对高,且在术后1周内发生率较高。这是由于随老年患者身体组织、器官渐渐衰退,机体抵抗力渐渐减弱,但对骨折患者展开手术治疗过程中,需配合麻醉来增强其耐受程度,术后残余的麻醉药物可能会影响神经组织,使神经细胞死亡速度明显加快[7]。假若麻醉使用时间较长,则很有可能会影响患者视力、语言、听力等,对此,临床需进一步了解老年骨科患者术后认知功能障碍诱因,以将患病率降到最低,确保患者术后生活质量得以明显提高。
全身麻醉、腰硬联合麻醉是目前老年骨科患者术中较常用的麻醉方法,通常情况下,患者体内代谢麻醉结束之后,大脑就能慢慢恢复到麻醉之前的状态。但也有研究[8-9]指出,麻醉和术后认知功能障碍发生有一定的相关性,在麻醉之后患者大脑的血流会明显减少,这就以损害中枢神经系统,特别对老年患者,因自身的脑部功能明显退化,于麻醉作用之下发生认知功能障碍的几率也就会明显提高。
综上所述,麻醉前2组认知功能评分对比,未见明显差异;麻醉后各时段(6、12、24 h)认知功能评分,与对照组相比,差异有统计学意义 (t=10.648,8.012,2.798,P<0.05);术后6 h治疗组6例发生认知功能障碍,术后12 h有4例发生;对照组术后6 h有11例发生(χ2=1.868 1;P=0.172),术后 12 h 有 10 例发生,(χ2=3.117,P=0.018)。由此提示,腰硬联合麻醉在老年骨科手术患中的应用有效性较明显。刘书娥[10]为了解骨科手术患者予以不同麻醉方法后的认知功能障碍发生情况,将60例患者展开分组对比,结果发现研究组术后6 h(选硬膜外麻醉)认知功能障碍发生率13.33%(4/30),比对照组(选全身麻醉)23.33%(7/30)低,(P<0.05),与此次研究结果类似。
综上所述,为老年骨科患者行手术麻醉时,腰硬联合麻醉与全身麻醉相比,在减少患者术后短期认知功能障碍方面效果更明显,从而能减少术后并发症的发生,降低手术风险,促进老年患者术后的早日康复。
[1]韩光煜,黄涛.全身麻醉对老年骨科患者术后短期认知功能影响的机制探讨[J].海南医学院学报,2015,21(4):513-515.
[2]陈庆国.脊椎-硬膜外阻滞麻醉与全麻对老年骨科手术患者术后认知功能的影响[J].医学理论与实践,2015,21(8):1062-1063.
[3]林伦刚.全麻与椎管内麻醉对老年患者骨科手术后认知功能的影响[J].大家健康,2017,11(7下旬版):122.
[4]袁芬.瑞芬太尼复合丙泊酚对老年骨科手术患者炎症因子及术后认知功能的影响[J].中国老年学杂志,2017,37(3):673-675.
[5]方传奇.全身麻醉对骨科老年患者术后认知功能的影响[J].中国综合临床,2015,31(6):550-552.
[6]鲍晓梅.丙泊酚与七氟烷麻醉对高龄骨科手术患者术后认知功能的影响[J].中国继续医学教育,2016,8(16):57-59.
[7]曾辉.不同麻醉方式对老年骨科患者血流动力学及认知功能的影响[J].心理医生,2017,23(6):91-93.
[8]王香荣.硬膜外麻醉对老年骨科患者术后短期认知功能影响分析[J].临床医药文献电子杂志,2017,4(16):2989-2990.
[9]梁雄.全身麻醉和椎管内麻醉对老年骨科手术患者术后精神状态及认知功能的影响[J].养生保健指南,2017,16(13):18-19.
[10]刘书娥.骨科不同麻醉方式对骨科老年患者术后认知功能的影响[J].临床医药文献电子杂志,2015,11(10):1798-1799.

