中心静脉压力波形指导耐高压注射型经外周置入中心静脉导管尖端定位的临床应用
孙媛媛,倪春湘,陈贝,杨翠,吕景丽
(1.徐州市中心医院 胸外科,江苏 徐州 221009;2.徐州市中心医院 放疗科;3.徐州市中心医院 重症医学科)
耐高压注射型经外周置入中心静脉导管(power peripherally inserted central catheter,Power PICC)置管具有安全、创伤小、穿刺成功率高、可靠留置时间长、并发症少等优点,其内腔大、流速快,具备可监测血流动力学和使用高压注射造影剂的功能[1-4],被逐渐应用于重症患者。对于气管切开患者或颈部、腹股沟置管患者,有学者[5]认为,PICC与中心静脉置管(central venus catheter,CVC)相比,可降低导管留置期间导管相关血流感染(catheter related blood stream infection,CRBSI)的发生率。PICC导管尖端的位置与堵管、化学性静脉炎、血栓、心律失常等并发症密切相关[6-11],各项指南和标准均推荐导管尖端的位置应达到上腔静脉下1/3段靠近上腔静脉与右心房的交界处[12]。目前,导管尖端的定位方法主要是在置管后行胸部X光线摄片、心脏超声和CT检查等,当发现导管过浅、打折、误入小血管等问题时,需要调整后重复摄片,增加了导管感染的机会。2010年Smith等采用心电定位法引导PICC穿刺[13-14],取得了显著效果。赵林芳等[15]采用心电图特异性P波形态变化来辅助瓣膜式PICC尖端定位,根据P波形态变化研究导管后撤的时机和长度,引导导管到达上腔静脉下1/3处。而压力传感器是用于监测中心静脉压、动脉有创血压及肺动脉楔压的换能器,放置肺动脉导管时,通过尖端带气囊的导管随血流漂至肺动脉时描记到特征性压力波形来指示导管所在位置,从而指导导管的放入。借用这个原理,可利用压力传感器来对Power PICC尖端进行定位,PICC尖端位于上腔静脉时,压力传感器能测出中心静脉压(central venous pressure,CVP)标志性的压力波形和数值。2015年1月至2016年2月,徐州市中心医院应用压力传感器直接连接Power PICC导管管腔,测定外周静脉和中心静脉压力辨别波形改变,从而对Power PICC导管尖端进行定位,效果良好,现报道如下。
1 资料与方法
1.1 一般资料 便利抽样法选择2015年1月至2016年2月,在徐州市中心医院住院行Power PICC置管的68例患者为研究对象,其中男43例、女25例,年龄36~74岁,平均(45.7±8.45)岁;重型颅脑损伤患者24例,高血压脑出血患者21例,肺部感染患者11例,呼吸衰竭8例,脊髓损伤患者3例,中毒性脑病患者1例;深昏迷患者3例,轻中度昏迷22例,意识模糊患者26例,意识清醒患者15例。纳入标准:重症监护患者;静脉输注血管活性药物或其他高渗透压药物,需要监测CVP的患者;自愿加入本研究。按随机数字表法将68例患者分为观察组和对照组各34例,两组患者的性别、年龄、疾病种类等一般资料,经比较,差异均无统计学意义(均P>0.05),具有可比性。所有患者对本研究均知情同意,并报院伦理委员会批准。
1.2 方法
1.2.1 材料 两组患者所用导管均为美国巴德公司生产的耐高压注射型经外周置入中心静脉导管,导管长度55 cm,均行置管前修剪;巴德中心静脉套件(塞丁格穿刺针及引导架)1套、巴德视锐V超声。观察组另备多功能带有创压力监测监护仪(飞利浦监护仪)1台及有创测压导线、深圳益心达压力传感器1套、生理盐水250 ml。
1.2.2 置管操作 两组患者均在超声引导下行塞丁格穿刺Power PICC导管置入,首选肘上的贵要静脉,次选肱静脉,操作者由经过江苏省护理学会培训具有PICC置管资质的主管护师担任。置管后Power PICC导管尖端位置在上腔静脉下1/3处到上腔静脉与右心房的连接处之间具体为理想置管深度,判断为置管位置准确。对照组采用置管前体表测量后置管,将导管送至体表测量预计长度,超声观察判断导管未异位至颈内静脉,用无菌敷贴固定后进行床边放射检查;若位置不准确予重新调整置管。观察组在穿刺成功后,生理盐水250 ml连接一次性无菌压力传感器排气,同时连接有创测压导线和导管管腔监测压力波形改变,根据压力波形改变将导管放至相应深度。撤导丝、10 U肝素水封管,以无菌敷料固定导管,进行床边放射检查确认位置。记录置管过程、出现不同压力波形形态时的导管长度及最终置入导管长度。
1.2.3 典型CVP波形的获得和分析 当PICC导管穿刺成功后,用加压输液袋使生理盐水250 ml连接一次性无菌压力传感器排气,同时连接有创导线和PICC管腔,选择动脉压力波形,30 mmHg以内标尺,方便观察波形和数值。此时缓慢送管,并停顿几次,使导管顺着血流方向漂浮,观察压力传感器测定的压力波形。CVP各波形包括A波(由右心房收缩产生,出现于心电图P波之后)、C波(三尖瓣关闭所产生)、X波(心房舒张时容量减少)、V波(房室瓣关闭,上下腔静脉回流至右心房的血产生的压力)、Y波(三尖瓣开放,右心房排空)。典型的CVP波形出现后再根据上腔静脉长度来确定导管尖端位置。有研究[16]表明,上腔静脉垂直距离与身高成呈正相关,与年龄、体质量无显著相关性。我国18~60岁健康成年人的身高平均为(1.65±0.07)m,上腔静脉长约5~7 cm,右侧头臂静脉长约2~3 cm,上腔静脉由左右头臂静脉斜行在右侧第一胸肋结合处的后方汇合而成。在置管过程中结合上腔静脉和头臂静脉的长度判断尖端到达位置。术中识别PICC导管尖端位置:调零后,打开三通,监护仪出现较平坦的波形,记录数值为V1 值,为外周静脉静脉压力,并持续监测记录;当出现较外周静脉起伏的不典型CVP波形时,考虑导管进入上腔静脉,测值及波形,记录为R1;继续插入导管,结合身高再置入4~6 cm时出现典型的CVP波形改变时,记录数值为为R2,此处即为导管的最佳位置,上腔静脉入右心房入口处,同时观察是否出现较CVP波形高大的右室压波形,必要时进行后撤。如果导管到达第2肋间时未出现CVP压力波形改变,则后撤导管10~15 cm,调整体位后再次缓慢送管。
1.3 观察指标 (1)置管位置准确率:比较两组患者置管位置准确率,即导管尖端位于理想深度的数量除以置管总数;导管异位,即导管尖端位置未到达上腔静脉。对照组常规X线定位,观察组利用X线及压力传感器监测压力波形双重确定位置。从胸片看,腔静脉-心房联合处(cavor-atrial junction,CAJ)通常位于第3或第4肋间,大约位于气管支气管角下5 cm,气管隆突下3~4 cm,采用标尺测量胸片上导管尖端位于隆突下方的距离,在隆突下0~4 cm内定义为导管位置准确。观察组导管逐渐进入上腔静脉的心电监护仪上的压力波形变化,见图1。(2)置管时间:比较两组患者的操作时间,即从超声选择时间到置管成功确认位置可以输液的时间。(3)并发症的发生情况:比较两组并发症的发生情况,包括穿刺点感染、静脉炎、CRBSI、导管相关性血栓及导管堵塞等。
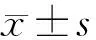

图1 导管进入上腔静脉的心电监护仪上的压力波形变化
2 结果
2.1 两组患者置管位置准确率的比较 对照组有6例患者发生导管异位,其中2例异位于颈内静脉,1例异位于腋静脉,1例异位至对侧锁骨下静脉,1例发生锁骨下静脉内返折,1例位于上腔静脉入口处,置管位置准确率为82.4%。观察组1例异位于上腔静脉上1/3处,其余均在第6~8胸椎,置管位置准确率为97.1%。两组患者的置管准确率比较,差异有统计学意义(χ2=3.981,P<0.05)。
2.2 两组患者置管时间比较 观察组和对照组患者的置管时间分别为(20.3±2.4)、(24.3±4.4)min,两组比较,差异有统计学意义(t=4.715,P<0.05)。
2.3 两组患者并发症发生情况的比较 见表1。两组置管患者并发症的发生情况比较,差异均无统计学意义(均P>0.05)。
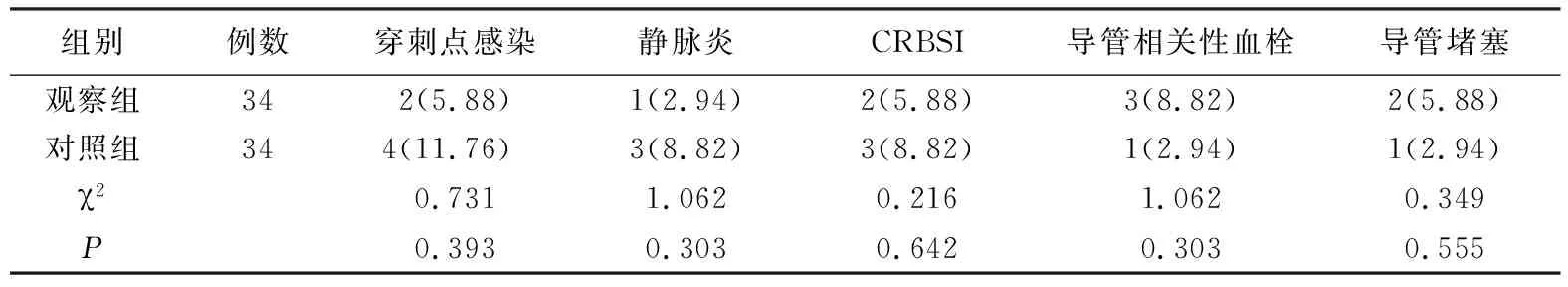
表1 两组患者并发症发生情况的比较[n(%)]
3 讨论
3.1 Power PICC在ICU中的应用越来越广泛 Power PICC采用强化聚氨酯材料,耐高压,具有良好的生物相容性,进入血液后逐渐变软,减少了导管对血管壁的机械性摩擦,有利于减少静脉炎的发生;同时其导管管腔多、管径大、流速高,可以长期留置(6~12个月)[17-18]。赵玉凤等[19]的研究显示,锁骨下双腔CVC单腔流速分别为318 ml/h和240 ml/h,总流速为558 ml/h;而双腔Power PICC有更大的内径,5Fr双腔Power PICC的重力流速可达到578 ml/h,加压后最大输注速度达到5 ml/s,能够满足CVP监测、多通道叠加给药的治疗需求,在一些反复发作性疾病的治疗中(如 COPD、呼吸衰竭、脑血管意外、重度颅脑损伤、感染休克等)发挥了良好的作用。
3.2 压力传感器在Power PICC导管尖端定位中的探索 临床应用中发现,在ICU中PICC的应用也会导致相应的并发症,且存在一定的局限性,如常导致静脉炎,穿刺部位渗血、血肿、感染、血栓形成、血栓症、臂动静脉瘘管、神经损伤、心律失常、导管尖端异位等相关并发症[20-21]。准确的PICC尖端定位大大减少了置管后各种并发症的发生。压力传感器是用于监测CVP、动脉有创血压及肺动脉楔压的换能器,放置肺动脉导管时,通过尖端带气囊的导管随血流漂至肺动脉时描记到特征性压力波形来指示导管所在位置,从而指导导管的放入。借用这个原理,可利用压力传感器来对PICC尖端进行定位,PICC尖端位于上腔静脉时,压力传感器能测出CVP标志性的压力波形和数值。当导管进入上腔静脉时压力波形出现典型的CVP波形,结合上腔静脉长度成人约5~7 cm再置入4~6 cm,能够较为准确地使Power PICC尖端到达理想位置,提高了导管尖端到位率。使用一次性无菌换能器符合无菌操作要求,减少了调整导管污染机会增加的可能性,同时减少反复摄片检查带来的费用增加,为Power PICC导管尖端定位提供新的选择途径。
3.3 CVP波形的识别定位和心电导引定位的差异和优势 本研究显示,压力传感器监测压力波形改变可以指导定位Power PICC导管是否进入上腔静脉,并引导导管到达上腔静脉下1/3处,而护士对于CVP波形的判断是该研究需要掌握的内容。重症监护患者需行CVP监测,同时作为置入PICC导管时的定位器材,符合无菌操作要求,未额外增加患者的经济负担。相比较心电定位法引导PICC穿刺方法,在操作时均需要进入较深,常常达到右心房内后再进行后撤,对于危重的患者有增加心律失常发生的风险。因此,作者认为利用压力传感器监测CVP波形,对于Power PICC导管尖端进行实时定位,更为适合重症监护室的患者。但由于本研究样本量较小,未开展大规模研究,该方法的灵敏度和特异度仍需要更多的研究者继续进行探索。
【参考文献】
[1] Baiocco G G,da Silva J L.The use of the peripherally inserted central catheter(PICC) in the hospital environment[J].Rev Lat Am Enfermagem,2010,18(6):1131-1137.
[2] 严云丽,左杰,孙学珍,等.耐高压注射型PICC导管的临床应用及护理[J].中华护理杂志,2012,47(2):158-159.
[3] 周庆梅,李蓉梅.双腔耐高压PICC导管的护理研究进展[J].全科护理,2015,13(24):2364-2365.
[4] 岳利霞.耐高压注射型双腔PICC导管在临床中的应用[J].中外医疗,2011(27):66.
[5] 曹秀珠,赵林芳,黄丽敏,等.双腔耐高压注射型经外周置入中心静脉导管与双腔中心静脉导管在重症监护病房的应用比较研究[J].中国实用护理杂志,2015,31(34):2579-2583.
[6] Petrea R E,Koyfman F,Pikula A,et al.Acute stroke,catheter related venous thrombosis,and paradoxical cerebral embolism:Report of two cases[J].J Neuroimag,2013,23(1):111-114.
[7] Burns K E,McLaren A.Catheter-related right atrial thrombus and pulmonary embolism:A case report and systematic review of the literature[J].Can Respir J,2009,16(5):163-165.
[8] Qiu X X,Guo Y,Fan H B,et al.Incidence,risk factors and clinical outcomes of peripherally inserted central catheter spontaneous dislodgment in oncology patients:Aprospective cohort study[J].Int J Nurs Stud,2014,51(7):955-963.
[9] Jain A,Deshpande P,Shah P.Peripherally inserted central catheter tip position and risk of associated complications in neonates[J].J P Erinatol,2013,33(4):307-312.
[10]韩娟,李蓉梅.PICC尖端定位测量方法及影响因素的研究进展[J].护理与康复,2017,16(9):941-944.
[11]李惠玉,张芳,杨静,等.体外测量公式在PICC导管置管中的应用[J].护理研究,2014,28(5):1741-1742.
[12]DeChicco R,Seidner D L,Brun C,et al.Tip position of long-term central venous access devices used for parenteral nutrition[J].Jpen J Parenter Enteral Nutr,2007,21(5):382-387.
[13]Smith B,Neuharth R M,Hendrix M A,et al.Intravenous electrocardiographic guidance for placement of peripherally inserted central catheters[J].J Electrocardiol,2010,43(3):274-278.
[14]Sette P,Azzini A M,Dorizzi R M,et al.Serendipitious EGG guided PICC insertion using the guidewire as intra-cardiac electrode[J].J Vasc Access,2010,11(1):72.
[15]赵林芳,曹秀珠,陈春华,等.心内心电图特异性P波形态变化在瓣膜式PICC头端定位中的应用研究[J].中华护理杂志,2015,50(11):1374-1378.
[16]魏强.上腔静脉X线胸片测量及测量值相关因素分析[J].中国现代医生,2013,51(25):49-50.
[17]Jumani K,Advani S,Reich N G,et al.Risk factors for peripherally Inserted central venous catheter complications in children[J].JAMA Pediatr,2013,167(5):429-435.
[18]Mcgee D C,Gould M K.Preventing complications of central venous catheterization[J].N Engl J Med,2003,348(12):1123-1133.
[19]赵玉凤,李洪霞,冯媛媛,等.双腔Power PICC在骨髓移植中的应用[J].徐州医学院学报,2015,35(9):631-633.
[20]周美玲,李惠萍.中美两数据库中有关PICC 并发症及异常情况的文献分析[J].护理学报,2008,15(8):4-17.
[21]陈小丽,刘春雨,韩潇.品管圈在PICC置管术后并发症应用效果的Meta分析[J].重庆医学,2018,47(9):1221-1224.

