两种药物联合治疗原发性免疫性血小板减少症的效果分析
黄闯
原发性免疫性血小板减少症一般采用糖皮质激素进行治疗,以促进血小板生成,但从其实际应用效果来看,治疗疗效差异较大,部分患者经治疗后血小板数并无明显改善[1-2]。近几年,随着医药技术的发展,一些新型药品被应用到了该疾病的治疗当中,例如促血小板生成类药物[3-4]。为了明确重组人血小板生成素联合糖皮质激素两种药物治疗原发性免疫性血小板减少症临床效果,我院对2015年7月—2017年8月本院收治的68原发性免疫性血小板减少症患者进行了分组研究,具体内容如下所述。
1 资料与方法
1.1 一般资料
选取2015年7月—2017年8月本院收治的68例原发性免疫性血小板减少症患者作为研究对象,随机将其分为参照组和观察组,每组34例患者。参照组中有男性患者16例,女性患者18例,患者年龄42~67.4岁,平均年龄(56.4±1.5)岁;观察组中有男性患者18例,女性患者16例,患者年龄40~68.5岁,平均年龄(56.5±1.6)岁。所有患者及其家属均签署了治疗同意书[5],本研究获得了本院伦理委员会的批准,两组患者一般资料比较不具有统计学意义(P>0.05),可以进行比较。
1.2 方法
1.2.1观察组本组患者采用重组人血小板生成素联合糖皮质激素进行治疗,用法用量如下:重组人血小板生成素15 000 U皮下注射,每天1次,连续治疗1~2周,至血小板计数超过100×109/L后停止给药,血小板在20×109/L以上(包括20×109/L),给甲泼尼龙80 mg静脉注射,每天1次,5 d后改为醋酸泼尼松60 mg(或甲泼尼龙48 mg)口服,每天1次。血小板在20×109/L以下,给甲泼尼龙5 00 mg静脉注射,每天1次,5 d后改为醋酸泼尼松60 mg(或甲泼尼龙48 mg)口服,每天1次。
1.2.2参照组本组患者仅使用糖皮质激素进行治疗,治疗药品为甲泼尼龙,用法用量与观察组相同。
1.3 观察指标
统计两组患者的血小板数和血小板升高时间,依据2012年成人原发免疫性血小板减少症诊断与治疗中国专家共识拟定的相关标准对比治疗疗效,评价标准如下:治疗后血小板数在100×109/L及以上,未见出血为显效;治疗后血小板数在30×109/L及以上,且在基础血小板计数的两倍及以上,未见出血为有效;均不符合上述描述为无效。
1.4 统计学处理
使用SPSS20.0对本研究数据进行统计学处理,计数资料采用(%)表示,计量资料采用(±s)表示,分别以χ2和t检验,P<0.05表示研究具有统计学意义。
2 结果
2.1 两组患者的疗效分析
观察组患者的治疗有效率为94.12%,参照组的治疗有效率为73.53%,观察组治疗有效率高于参照组(P<0.05)。见表1。
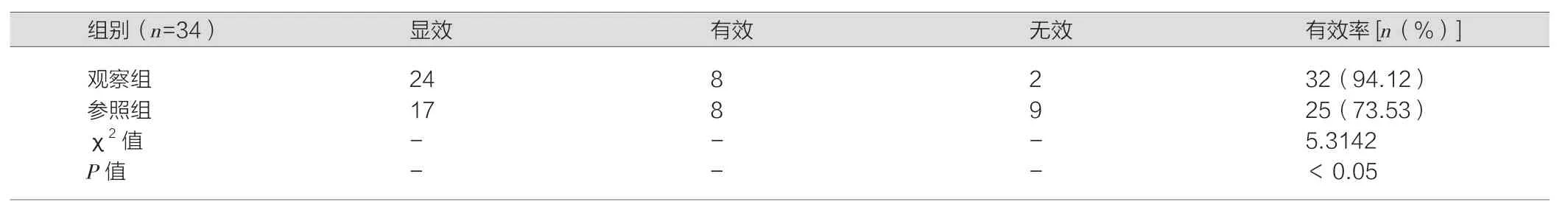
表1 两组患者的疗效统计
2.2 两组患者的临床指标分析
观察组患者的血小板数和开始上升时间均优于参照组(P<0.05),详情见表2。
3 讨论
原发性免疫性血小板减少症一般是一种免疫性疾病,该疾病可导致患者循环血小板数量减少,并增加患者的出血风险,这类患者血中血小板生成素与健康人比较并不存在较大差异,但存在相对不足,而导致这一现象原因通常是一些内源性因素[6-7]。
糖皮质激素属于甾体激素,具有调节脂肪、血糖以及蛋白质生物合成等多种作用,有抗炎、抗休克作用。本药能够促进人体内一些内源性物质的生成[8-9]。通过减少自身抗体,加强抗原,抗体反应,抑制单核-巨噬细胞系统对血小板破坏,刺激骨髓造血,促进血小板向外周血释放,改善毛细血管通透性,对原发性免疫性血小板减少症具有治疗效果。而重组人血小板生成素则是一种现代研发的专业用于促进血小板生成的药物,本药针对血小板减少使用糖皮质激素无效后的治疗十分有效[10-11]。
在王菱菱[12]等的研究中指出“重组人血小板生成素联合糖皮质激素治疗免疫性血小板减少症患者血小板数升到(133.2±57.3)×109/L,其效果明显的优于单独使用糖皮质激素”,本次研究同样指出观察组患者经治疗后血小板数达到(135.2±67.3)×109/L,与之研究结果相近,充分说明了联合用药的有效性。此外,在本次研究中,观察组其它观察指标也优于参照组(P<0.05)。

表2 两组患者的临床指标统计
综上所述,重组人血小板生成素联合糖皮质激素治疗原发性免疫性血小板减少症可有效并快速地恢复患者血小板指标,治疗有效率高,该治疗方式可在原发性免疫性血小板减少症的临床治疗中推广应用。

