腰硬联合麻醉中脑脊液回抽对麻醉平面的影响分析
赵磊
腰硬联合麻醉因其具有用药剂量少、起效迅速、副作用少、肌松效果好以及阻滞完善等优点,目前已被临床广泛应用于手术麻醉中[1]。有临床研究资料显示,麻醉平面控制与药物的剂量、药物浓度、推药速度、患者的体质差异以及麻醉师的技术和经验等存在密切关系[2]。本文选取我院接受腰硬联合麻醉择期手术的80例患者,在腰硬联合麻醉过程中患者的脑脊液回抽流速分别采取0.10 ml/s与0.05 ml/s,分析不同回抽流速对麻醉平面及麻醉效果的影响,具体内容如下。
1 资料与方法
1.1 一般资料
选取2016年10月-2017年10月在我院接受腰硬联合麻醉择期手术的80例患者,随机分为S1(n=40)和S2(n=40)两组。S1组:男性18例,女性22例;平均(43.23±4.52)岁。S2组:男性16例,女性24例;平均(42.65±4.17)岁。两组患者的年龄、性别、病程、病情程度等基本资料相比较,差异无显著性(P>0.05),具有可比性。
1.2 方法
两组均采用腰硬联合麻醉,术中取侧卧位。穿刺时采用一次性腰-硬联合包,铺手术消毒巾,选取L3~L4为穿刺点,行硬膜外穿刺,于穿刺成功后置入腰麻针,见脑脊液回流后可立即链接麻药推注装置,于蛛网膜下均给予0.75%布比卡因比重液10 mg,在15 s内推注完毕。S1组脑脊液回抽流速为0.10 ml/s,S2组回抽流速为0.05 ml/s,置管后患者立即平卧,同时加快输液速度以利于扩容。密切监测两组的生命体征,于5 min后分别监测麻醉平面,可知S1组平面在T4~T6水平,S2组平面在T6~T8水平。
1.3 观察指标
比较两组的麻醉平面及麻醉效果。麻醉效果:Ⅰ级为麻醉完善,安静、肌松良好,无明显疼痛,可顺利完成手术;Ⅱ级为麻醉完善及肌松效果欠佳,伴有轻度疼痛及内脏牵引痛,需使用镇静药物,能够顺利完成手术;Ⅲ级为麻醉不完善,肌松效果较差,伴有明显疼痛及躁动呻吟,使用镇静药物后情况有所好转,可勉强完成手术;Ⅳ级为麻醉无效,需改用其他麻醉方法方可完成手术[3]。
1.4 统计学方法
采用SPSS19.0软件系统,进行数据统计和分析,计量资料均用(±s)表示,行t检验;计数资料作χ2检验,等级资料采用非参数秩和检验。P<0.05表明有显著的差异性,具有统计学的意义。
2 结果
经监测,S1组平面在T4~T6水平,S2组平面在T6~T8水平。S1组的麻醉平面明显高于S2组(P<0.05)。S1组的麻醉效果明显优于S2组,差异具有统计学意义(P<0.05)。见表1。
3 讨论
目前腰硬联合麻醉已被临床妇产科、骨科、泌尿外科、肛肠科等广泛应用[4]。单次腰麻持续时间较短,往往不能完成长时间手术的顺利进行,并且起效较慢,对患者的心肺功能及血流动力学影响较大,肌松及阻滞效果不确切[5-6]。而腰硬联合麻醉避免了单次腰麻的缺点,具有用量少、起效快、安全性高、阻滞效果好的优点,目前越来越多的被临床广泛采用[7-8]。有研究资料显示,腰硬联合麻醉的麻醉平面与麻药种类、麻药比重、药物推注浓度、剂量、容积、患者的个人体质耐受度、推注药液的速度等因素密切相关[9-10]。也有文献报道,脑脊液回抽流速的快慢对麻醉平面高低及麻醉效果有重要影响,脑脊液回抽流速越快,其压力也越大,在硬脊膜内循环速度也越快,推药后麻醉平面上升越快[11-12]。本次研究结果中S1组平面在T4~T6水平,S2组平面在T6~T8水平,S1组的麻醉平面明显高于S2组(P<0.05),同时S1组的麻醉效果明显优于S2组(P<0.05),表明脑脊液回流速度对麻醉平面和麻醉效果产生重要影响。
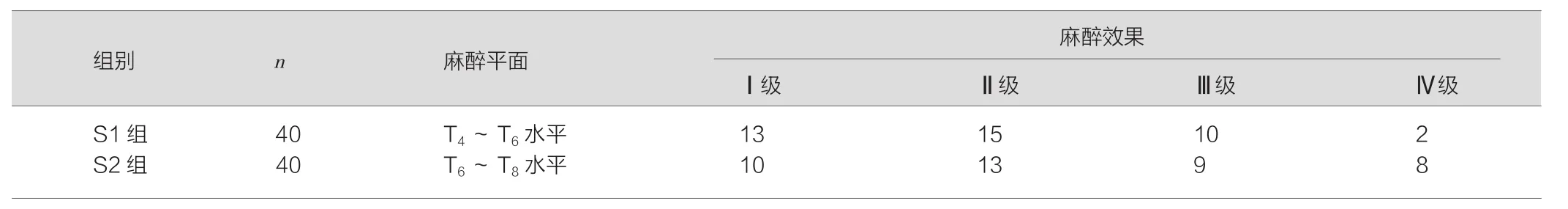
表1 两组患者的麻醉平面控制及麻醉效果比较
综上所述,腰硬联合麻醉中脑脊液回抽流速对麻醉平面和麻醉效果有重要的影响,因此临床医师应根据脑脊液回抽流速及时调整药物推注速度,以提高麻醉效果。

