Forgarty导管腹主动脉阻断联合子宫动脉栓塞术在凶险性前置胎盘剖宫产术中的临床研究
(宜宾市第一人民医院产科,四川 宜宾 644000)
凶险性前置胎盘则指既往有剖宫产史,此次胎盘附着于原子宫瘢痕部位前置胎盘类型,常伴胎盘植入,属产科危重症,是引起产后出血、弥漫性血管内凝血的重要原因[1,2]。近年来,随剖宫产率的增加,凶险性前置胎盘发病率逐年上升[3]。报道显示,凶险性前置胎盘合并胎盘植入产妇剖宫产术终止妊娠后出现致命性大出血风险所致孕产妇死亡率高达7%[4]。既往对此类患者采用以止血为目的的子宫切除术,但陈兢思[5]报道,剖宫产中同时行子宫切除的凶险性前置胎盘孕晚期患者术中平均出血超过4500ml。而采用Forgarty导管腹主动脉阻断联合子宫动脉栓塞则可明显减少术中出血,减少子宫切除术[6]。基于此,为探讨Forgarty导管腹主动脉阻断联合子宫动脉栓塞术在凶险性前置胎盘剖宫产术时的应用价值,现对医院收治的98例患者的临床资料进行了回顾性分析,报道如下:
1 资料与方法
1.1一般资料收集2013年1月~2017年3月我院收治的98例凶险性前置胎盘患者的临床资料。纳入标准:经彩色多普勒超声或MRI确诊为凶险性前置胎盘,见胎盘着床部位子宫结构紊乱你,弥漫性或局灶性胎盘实质内腔隙血流,胎盘后方正常低回声区变薄或消失,子宫浆膜层-膀胱交界处血管丰富;伴明显凶险性前置胎盘临床危象;孕周>28周;无产前出血;既往有剖宫产史;有生育要求;临床及随访资料完整;经医院伦理委员会批准。排除标准:合并其他妊娠并发症者;部分性前置胎盘者;术前存在肝肾功能障碍、严重凝血功能障碍、多器官功能衰竭、失血性休克者;合并大动脉炎、血液系统疾病、出血性疾病者;合并免疫系统疾病、恶性肿瘤或结核病者;临床及随访资料不完整者。其中行Forgarty导管腹主动脉阻断联合子宫动脉栓塞术行剖宫产术55例作为观察组,行常规剖宫产术43例作为对照组。观察组年龄23~38岁,平均29.6±3.2岁;孕周32~38周,平均36.3±1.6周;孕次2~6次,平均4.1±1.3次;产次2~4次,平均2.0±0.5次。对照组年龄22~39岁,平均29.4±3.4岁;孕周31~39周,平均36.5±1.9周;孕次2~7次,平均4.0±1.2次;产次2~5次,平均2.1±0.3次。两组资料比较差异无统计学意义(P>0.05)。
1.2方法观察组行Forgarty导管腹主动脉阻断联合子宫动脉栓塞术下子宫下段剖宫产术,术前彩超及MRI确定胎盘位置、植入深度及范围,确定子宫切口位置,血源备用,常规中心静脉置管,建立静脉通路,常规利多卡因局麻,Seldinger法穿刺右侧股动脉,经股动脉置入8F动脉鞘,置入Forgarty导管至腹主动脉,X线透视确定导管位置满意,常规消毒铺巾,行子宫下段剖宫产术,将娩出新生儿交由新生儿科医师处理,并快速向球囊内注入生理盐水阻断腹主动脉血供,剥离胎盘,采用可吸收线8字缝合出血区,逐步分次抽出球囊内生理盐水,直至球囊放空,胎盘剥离面无活动性出血后缝合子宫切口,若开放球囊检查出血量较大,则持续阻断腹主动脉,行子宫动脉栓塞术,采用明胶海绵栓塞,术后沙袋压迫股动脉穿刺点6~8 h,术后12 h患侧下肢制动,每次腹主动脉阻断时间不超过15~30 min,2次阻断间隙恢复血供5~10 min,阻断期间严格监测双侧肾血流情况。对照组行常规剖宫产术,应用缩宫素,采用子宫填塞止血,术中出现大出血或术中持续活动性出血者予子宫切除或子宫动脉栓塞处理。
1.3观察指标①手术及术后情况比较。统计两组手术时间、术中出血量(术中血浸透纱布、纱垫、敷料重量与术前重量差值(按1.05 g血液比重换算为1 mL血液)与吸引器内血量、术后清理阴道积血之和)、术中输血量、住院时间,统计两组子宫切除率、转重症监护室(ICU)率及下肢血栓形成、失血性休克等发生率。②实验室指标。术前、术后1天、术后1周均留取外周静脉血,测定血清甲胎蛋白(AFP)、人绒毛膜促性腺激素(HCG)及可溶性血管内皮生长因子受体-1(SFIt-1)水平,采用罗氏公司ECL2010型全自动化学发光免疫分析仪及配合试剂测定AFP、HCG水平,采用酶联免疫法测定SFIt-1水平,试剂盒购自上海博谷生物科技有限公司,严格按照试剂使用说明进行操作。③新生儿情况比较。记录新生儿出生体质量,出生1 min、5 min均进行阿普加评分(Apgar)[7],评定新生儿健康状况。④随访情况。两组术后均完成3个月随访,比较两组月经复潮时间及月经规律情况。

2 结 果
2.1两组手术情况比较观察组手术时间、住院时间短于对照组,术中出血量、输血量均少于对照组(P<0.01),见表1。
2.2两组术中及术后不良事件发生情况比较观察组子宫切除率、转ICU率、失血性休克发生率均显著低于对照组,具有统计学意义,详见表2。
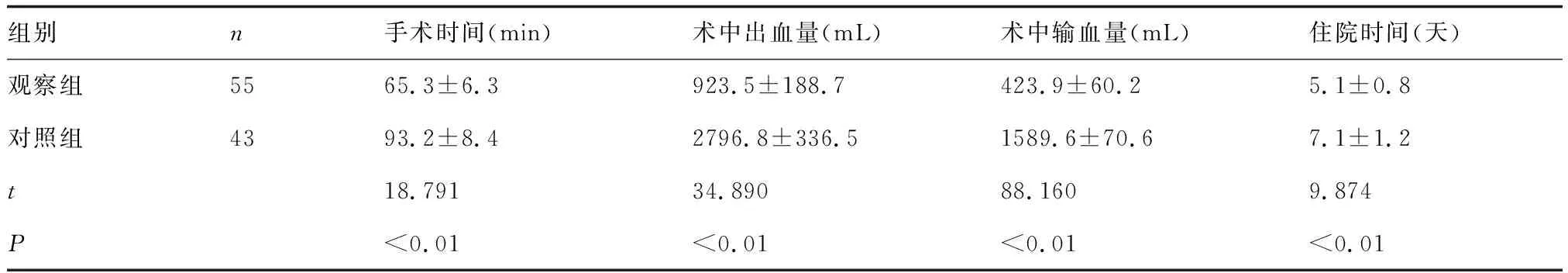
表1 两组手术情况比较
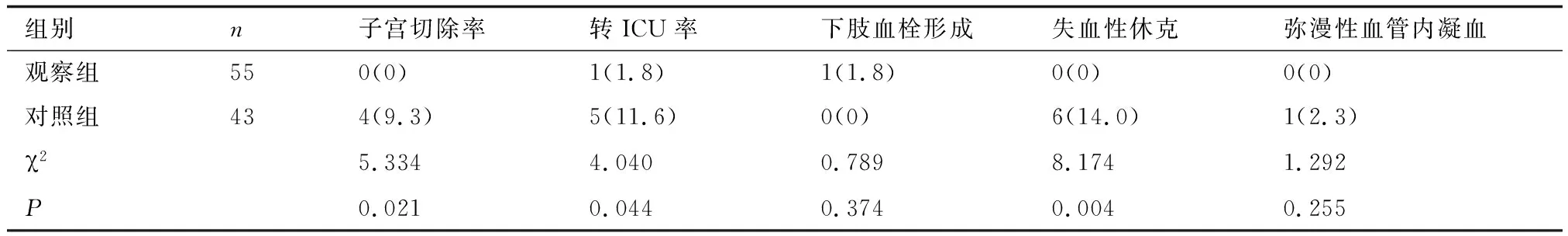
表2 两组术中及术后不良事件发生情况比较(例,%)
2.3两组手术前后不同时间实验室指标比较术前,两组AFP、HCG、SFIt-1比较差异无统计学意义(P>0.05),术后1天、术后1周,两组上述指标均降低,观察组术后1天、1周AFP、HCG、SFIt-1水平显著低于对照组,见表3。
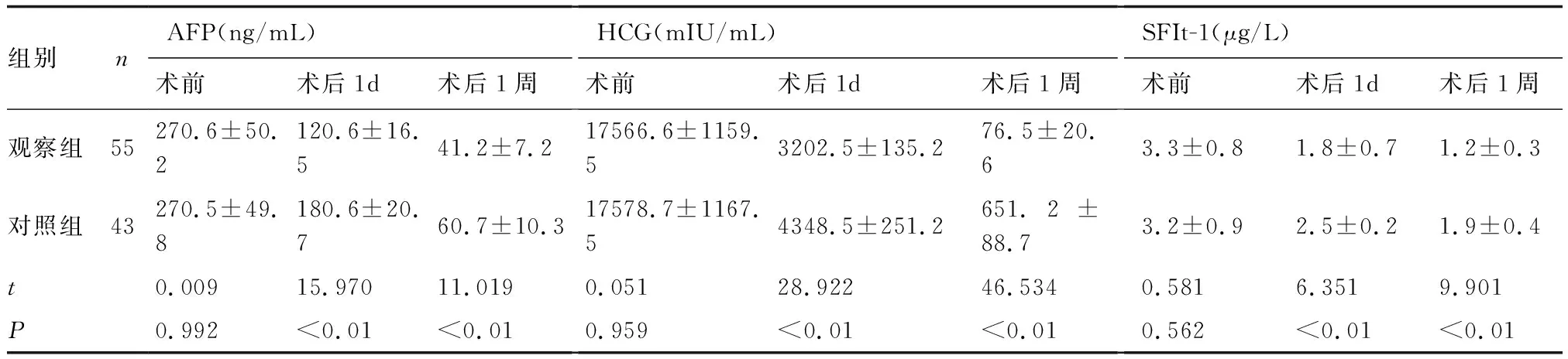
表3 两组手术前后不同时间实验室指标比较
2.4两组新生儿情况比较两组出生1 min、出生5 min Apgar评分及新生儿出生体质量比较差异无统计学意义(P>0.05),见表4。
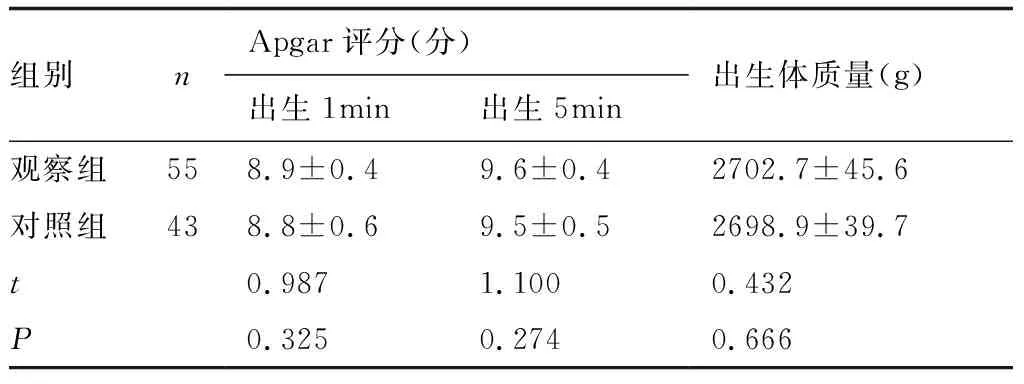
表4 两组新生儿情况比较
2.5两组随访情况比较观察组月经复潮时间为术后27.6±15.6天,对照组为30.2±20.7天,两组月经复潮时间比较差异无统计学意义(t=1.464,P=0.146>0.05);两组随访3个月经期、经量均正常,与孕前相比无明显变化。
3 讨 论
随剖宫产率的上升,凶险性前置胎盘发生率增加[8]。Nonaka,等[9]研究表示,凶险性前置胎盘胎盘植入已成为急诊子宫切除的重要原因。目前如何有效减少术中出血,改善凶险性前置胎盘产妇妊娠结局已成为产科研究者关注的重点课题。既往多采用促宫缩药、子宫填塞、腹主动脉球囊阻断术等方法进行术中止血,但报道表示,腹主动脉球囊阻断术仍有部分患者需行子宫切除[10]。而近年来发现,介入辅助技术指导下行剖宫产术则可明显降低前置胎盘患者手术风险及并发症发生率[11]。
目前大多采用普通球囊行腹主动脉球囊阻断,其与血管接触面积大,阻断血管长度大,且需采用10F穿刺鞘管,部分需行缝合器缝合或血管切开处理,操作相对复杂,且治疗费用高。而Forgarty导管管径较普通球囊小,装置远端置乳胶橡皮囊与导管相连,充盈直径在24 mm左右,可阻断直径在24 mm以内动脉血流,且阻断快速,囊袋充盈所需液体量少,与患者血管壁接触面积小,对血管影响小,可降低腹主动脉分支阻断所致并发症,同时导管直径小,可实现经皮穿刺处理,减少血管穿刺损伤。
本研究中,对照组采用常规剖宫产术,而观察组采用Forgarty导管腹主动脉阻断后行剖宫产术联合子宫动脉栓塞术,结果发现观察组手术时间、住院时间均较对照组短,同时术中出血量及输出血量均低于对照组。Tsuda,等[12]报道,凶险性前置胎盘行常规剖宫产术子宫切除率约为10%,且失血性休克发生率较高。并且观察组子宫切除率、转ICU率、失血性休克发生率均低于对照组,表明Forgarty导管腹主动脉阻断联合后行剖宫产术联合子宫动脉栓塞术对凶险性前置胎盘患者止血效果好,可降低子宫切除风险,减少患者失血相关并发症发生率,而常规剖宫产术中大出血不仅可能增加手术难度,延长手术时间,同时可能增加并发症发生风险。也有学者表示,难以控制大出血不仅可能增加子宫切除风险,同时可能影响患者正常生理周期及卵巢功能[13]。AFP为来源于胎儿的糖蛋白,凶险性前置胎盘伴胎盘植入术后,胎儿血AFP直接渗入进入母体血液内,导致血清AFP水平上调。HCG则为由胎盘滋养细胞层分泌的糖蛋白类型,可刺激孕酮形成,抑制胚胎滋养层细胞遭受母体淋巴细胞攻击。SFIt-1则为络氨酸激酶受体去除跨膜结构及细胞质后的剪接变异体,可与胎盘内血管内皮生长因子结合,抑制其活性,引起蜕膜发育不良,导致滋养层侵袭,形成胎盘植入,加重围产期出血。本研究发现,术前,两组AFP、HCG、SFIt-1均处于较高水平,但术后1天、1周观察组上述指标均降低,且降低幅度高于对照组,肯定了联合术式对凶险性前置胎盘患者的治疗价值。对两组新生儿状况监测发现,两组新生儿出生体质量、Apgar评分结果相近,与Matsubara[14]研究结论一致。同时进行随访调查发现,两组术后月经均基本规律,复潮时间相似,提示Forgarty导管腹主动脉阻断联合子宫下段剖宫产术联合子宫动脉栓塞术对患者月经恢复无不良影响。
综上所述,Forgarty导管腹主动脉阻断联合子宫动脉栓塞术可缩短凶险性前置胎盘患者子宫下段剖宫产术的手术时间、住院时间,减少术中出血量,降低子宫切除率及出血相关并发症发生率,下调AFP、HCG、SFIt-1水平,促进患者月经恢复。
参考文献:
[1] 周欣,张国英,孙丽洲,等.凶险型前置胎盘围术期综合手术治疗方法探讨[J].实用妇产科杂志,2013,29(7):516-8.
[2] 单莉莉,乐爱文,肖天慧,等.经阴道子宫下段切开取胚与子宫动脉栓塞术治疗剖宫产瘢痕妊娠的比较性研究[J].中国微创外科杂志,2013,13(7):611-3.
[3] 韩倩,吴晓兰,李英,等.血清HCG,AFP联合超声检查对前置胎盘植入类型的相关性分析[J].现代生物医学进展,2016,16(29):5739-41.
[4] KEN F,SHUICHI T,SEISHI F,et al.Acute and massive bleeding from placenta previa and infants’brain damage.[J].Early Hum Dev.,2014,90(9):455-8.
[5] 陈兢思.凶险型前置胎盘诊治进展[J].现代妇产科进展,2012,21(9):722-4.
[6] 刘智勇,余雷,易小宇,等.球囊阻断腹主动脉控制凶险性前置胎盘并胎盘植入剖宫产术中出血22例[J].介入放射学杂志,2016,25(7):624-7.
[7] 雷凤琼,冯春,周倩.瑞芬太尼主导多维模式分娩镇痛对新生儿Apgar评分的影响及镇痛效果[J].中国妇幼保健,2015,30(17):2771-3.
[8] 龚正,成小丽,迟源,等.凶险性前置胎盘合并胎盘植入剖宫产术中腹主动脉远端球囊阻断的临床疗效[J].中国介入影像与治疗学,2017,14(6):351-4.
[9] NONAKA H,MATSUBARA S,KOBAYASHI M,et al.Intrauterine balloon occlusion during cesarean hysterectomy for placenta previa accreta:the internal or common iliac artery[J].Acta Obstet Gynecol Scand.,2013,93(1):122-3.
[10] 汪永平,李娟,刘灿,等.不透视腹主动脉低位阻断在凶险型前置胎盘剖宫产中的应用[J].中国介入影像与治疗学,2017,14(1):18-21.
[11] IOSCOVICH A,SHATALIN D,BUTWICK A J,et al.Israeli survey of anesthesia practice related to placenta previa and accreta[J].Acta Obstet Gynecol Scand,2015,60(4):457-64.
[12] 李青春,张建平,胡睿,等.低位腹主动脉球囊阻断术在凶险型前置胎盘剖宫产术中的应用[J].实用放射学杂志,2016,32(6):938-41.
[13] TSUDA H,KOTANI T,SUMIGAMA S,et al.Effect of placenta previa on neonatal respiratory disorders and amniotic lamellar body counts at 36-38weeks of gestation[J].Early Hum Dev.,2013,90(1):51-4.
[14] MATSUBARA S.Cesarean hysterectomy for placenta previa accreta;extrapolating measures may have merits for ordinary obstetricians[J].Acta Obstet Gynecol Scand,2013,92(12):1431-2.

