综合护理干预对根治性膀胱切除术患者生活质量、术后并发症、康复效果的影响分析
(武汉大学人民医院泌尿外科, 湖北 武汉 430000)
膀胱肿瘤为泌尿系统常见恶性肿瘤之一,常见于50岁以上的老年人[1]。临治疗主要采用根治性膀胱切除及尿流改道,该术式操作复杂,涉及泌尿、消化两个系统,术中存在腹壁造口、尿流改道、造口袋的使用,近期、远期并发症发生率高,给患者的生活质量、康复效果带来严重影响[2-3]。加强对根治性膀胱切除术患者的护理干预,对减少术后并发症发生率,提高患者生活质量意义重大。为探讨护理干预对根治性膀胱切除术患者的影响,本研究选择我院2012年8月~2013年8月收治的200例膀胱癌行根治性膀胱切除患者为研究对象,总结护理经验报道如下。
1 资料与方法
1.1一般资料研究对象为我院2012年8月~2013年8月期间,住院部收治的200例行根治性膀胱切除术的患者,所有患者均自愿签署护理同意书,护理费用差异无统计学意义(P>0.05)。采用随机数表法将200例患者随机分为对照组和观察组,观察组125例,对照组75例。对照组男45例,女30例;年龄25~80岁,平均年龄58.62±6.84岁。职业:农民25例,工人55例,干部13例,教师12例,个体户20例。文化程度:小学19例,初中22例,高中56例,大专及以上28例。观察组男75例,女50例;年龄26~80岁,平均年龄58.85±6.57岁。职业:农民17例,工人32例,干部7例,教师7例,个体户12例。文化程度:小学11例,初中14例,高中32例,大专及以上18例。两组基线资料差异无统计学意义(P>0.05)。
1.2纳入标准与排除标准纳入标准(1)符合膀胱癌临床诊断标准[4],符合根治性膀胱切除术手术适应证;(2)肌层浸润性膀胱癌及高危非肌层浸润性膀胱癌、鳞状细胞、腺癌、未分化癌、肉瘤的膀胱非尿路上皮癌;(3)对本次研究知情同意。
排除标准:(1)合并心、肝、肾等脏器功能障碍;(2)既往有胃肠道疾病及伴随疾病史;(3)无法耐受根治性切除者;(4)合并局部进展性疾病、远处转移者;(5)凝血功能障碍未纠正者。
1.3护理方法对照组给予常规护理,包括住院期间健康宣教,术前准备、术后给予基础护理,饮食指导等。观察组在常规护理的基础上进行综合护理干预,具体如下:(1)术前护理。由手术医生详细向患者及家属介绍膀胱癌疾病相关知识,手术治疗的必要性及对术后康复、生活质量的影响。麻醉师详细向患者介绍麻醉方式、手术体位,反复指导患者练习手术体位,减轻因术中对麻醉体位认识不足而导致的躯体不适、紧张、焦虑等情绪。术前造口专科护士研究最佳造口位置,详细向患者讲解腹壁造口护理及造口袋的选择、更换。指导膀胱切除术患者进行术后膀胱功能训练。术前准备好膀胱切除术所需器械,包括气腹针、分离钳、无损伤抓钳、超声刀、钛夹钳等。将手术需用器械进行合理布局,使患者感到手术室规范、整齐,取得患者的信任。连接好自动气腹机,备好热生理盐水。上肢建立静脉通路,密切观察患者循环、呼吸状况,观察有无异常及皮下气肿发生。(2)术中护理。常规消毒铺巾后,连接好气腹机,协助医师完成根治性膀胱切除术。通过监视器观察患者各项生命体征,密切注意手术进程及患者呼吸、心率、脉搏、血压等变化情况,维持患者内环境稳定,使患者安全度过手术期。手术过程中注意检查患者体位,避免约束带过松或过紧而影响局部血液循环。手术完毕后以热生理盐水冲洗腹腔,仔细清点手术器械及手术实用物品数目。(3)术后护理。由于根治术膀胱切除术手术时间较长,为预防臀部压疮形成,在全麻苏醒前,协助患者抬高臀部,将四方枕垫于患者臀部下。术后注意观察患者血氧浓度及血二氧化碳浓度,避免低氧血症、高碳酸血症的发生。术后常规应用眼膏涂抹双眼,并用透明薄膜粘于上下眼睑,避免角膜干燥。注意切口感染的护理,将回肠切开处以生理盐水纱布围上,断端以0.5%的碘伏消毒,带蒂回肠腔以0.05%安尔碘冲洗。术后24 h内拔除鼻胃管,腹胀较重的患者暂不拔除。术后指导患者尽早行康复训练,术后第1天于床上取半坐卧位,活动四肢。第2 d撤去心电监护后,慢慢下床在病房内活动,活动时间6 h以上。术后第3天,在家属的陪护下在科室内活动,活动时间8 h以上。第4天至出院,逐渐扩大活动范围,每日活动时间10 h以上。
1.4观察指标采用肿瘤病人的生活质量评分(QOL)评价护理前后患者生活质量改善情况[5],包括:食欲、精神、睡眠、疲乏、疼痛、家庭理解与配合、同事理解与配合、自身对癌症的认识、对治疗的态度、日常生活、治疗的副作用、面部表情等12个条目,评分0~60分,≤20分为生活质量极差,21~30分为生活质量差,31~40分为生活质量一般,41~50分为生活质量较好,51~60分为生活质量良好。康复效果参考RECIST实体瘤疗效标准[6],分为完全缓解(complete response,CR)、部分缓解(pattial response,PR)、疾病稳定(stable disease,SD)和疾病进展(progressive disease,PD)。客观有效率(objective response rate,ORR)=CR+PR患者占全部患者的百分比,疾病控制率(disease control rate,DCR)为CR+PR+SD患者占全部患者的百分比。

2 结 果
2.1两组手术指标比较观察组手术时间、住院时间显著短于对照组,观察组术中出血量显著少于对照组,观察组胃肠道功能恢复时间显著早于对照组。具体结果见表1。
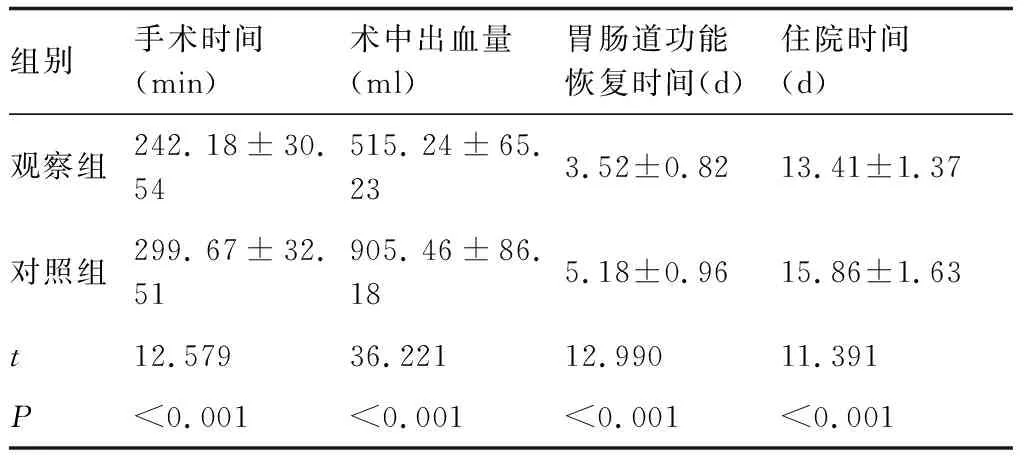
表1 两组手术时间、术中出血量、胃肠道功能恢复时间比较
2.2两组护理前后生活质量改善情况两组护理前生活质量评分差异无统计学意义。两组护理后生活质量评分均显著高于护理前,观察组改善效果显著优于对照组。具体结果见表2。
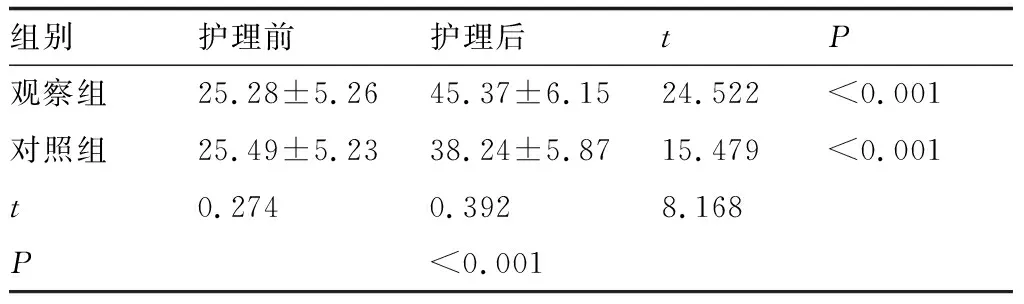
表2 两组护理前后生活质量改善情况
2.3两组术后并发症比较观察组术后并发症发生率为4.80%,显著低于对照组的并发症发生率24.00%。具体结果见表3。
2.4复发率及死亡率200例患者有186例患者获得随访,观察组96例,对照组各70例。随访方式为电话随访+上门随访,随访时间1~3年。观察组随访期间死亡率、复发率显著低于对照组。具体结果见表4。
2.5两组康复效果比较观察组客观有效率、疾病控制率分别为41.60%、82.40%,对照组ORR、DCR分别为34.67%、74.67%。观察组客观有效率显著高于对照组。具体结果见表5。
表3两组术后并发症发生率(例,%)
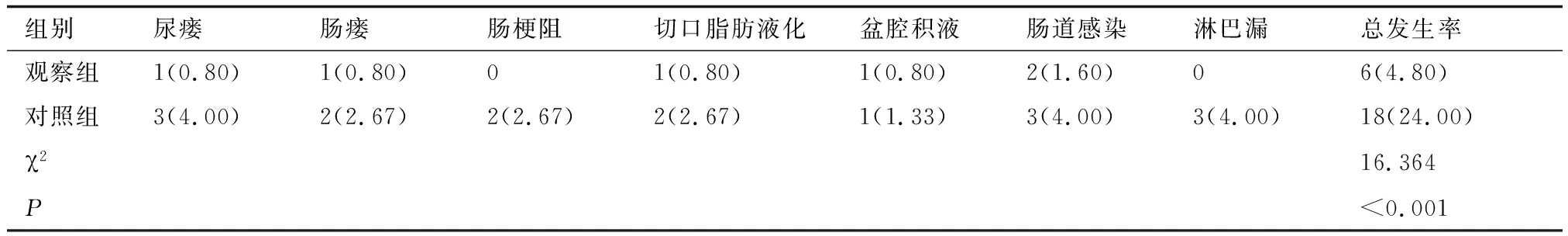
组别尿瘘肠瘘肠梗阻切口脂肪液化盆腔积液肠道感染淋巴漏总发生率观察组1(0.80)1(0.80)01(0.80)1(0.80)2(1.60)06(4.80)对照组3(4.00)2(2.67)2(2.67)2(2.67)1(1.33)3(4.00)3(4.00)18(24.00)χ216.364P<0.001
表4随访复发率、死亡率比较(例,%)
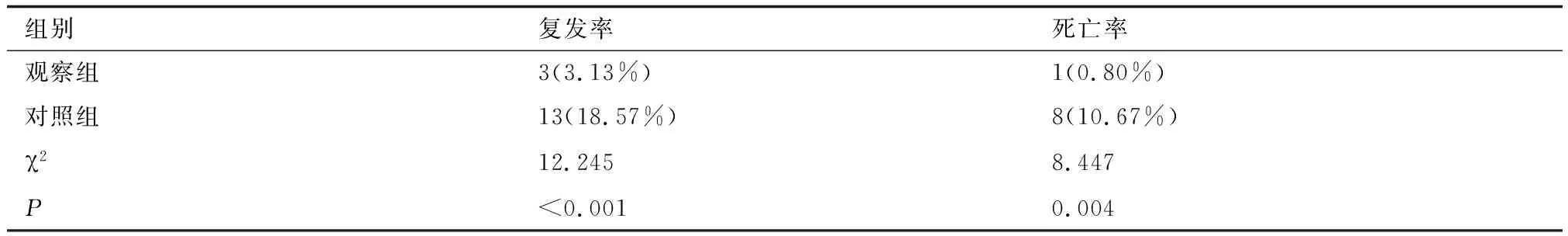
组别复发率死亡率观察组3(3.13%)1(0.80%)对照组13(18.57%)8(10.67%)χ212.2458.447P <0.0010.004
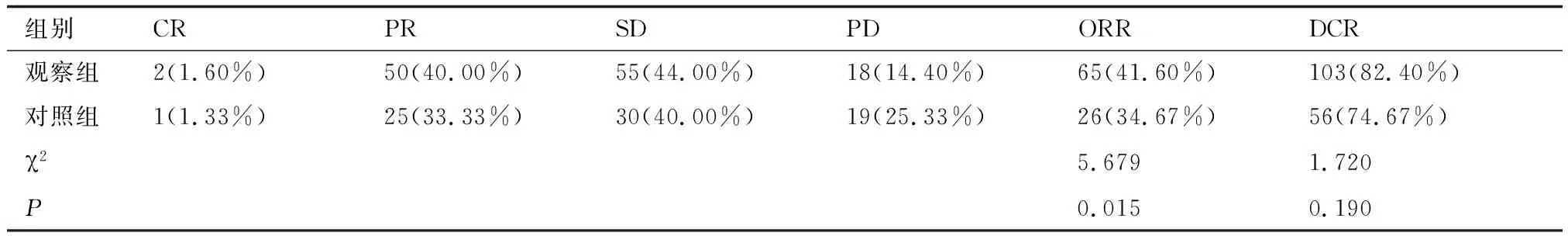
表5 两组近期疗效比较
3 讨 论
膀胱肿瘤为泌尿系统常见肿瘤之一,多数为上皮性肿瘤,以移行细胞肿瘤最为常见[7]。患者主要症状为间歇性、无痛性、全程肉眼可见血尿,部分患者有尿频、尿急、尿痛等膀胱刺激症状出现。膀胱癌主要以手术治疗为主,根据肿瘤分期、分级、病理分型及肿瘤大小、数目、部位、形态等选择合适的手术治疗方法[8]。膀胱全切及尿道改道术为避免肿瘤远处转移及局部复发的有效方法,可显著提高浸润性膀胱癌患者的生存率,可有效贮尿、自主控尿、排尿,显著提高患者的生活质量[9]。但术中需截取小肠或结肠,重构尿流输出道,手术时间长,术中出血量大,操作范围广,肠管暴露时间长,易出现术后肠梗阻、感染、盆腔积液等并发症。文献报道显示[10],加强对根治性膀胱切除患者围手术期护理为保证手术效果,减少术后并发症,促进患者早日康复的有效方法。对根治术膀胱切除患者给予针对性、个体化的护理干预,利于重建患者自我完整概念,使患者主动参与造口护理,显著减轻术后焦虑、抑郁程度,提高遵医行为,最终提高生活质量,减少并发症发生率。
本组研究中,观察组通过术前健康宣教,详细向患者讲解疾病相关知识、手术治疗方式及必要性、手术流程,缓解患者的紧张、焦虑情绪,从而积极配合手术治疗,降低手术应激反应,促进术后康复。术中加强与麻醉师、手术医师的协作,从多角度向患者提供病情、麻醉配合、术后康复护理等知识。对学习能力较差,术后身体虚弱、年龄较大的患者,术前即指导患者进行盆底肌肉训练,可显著提高术后膀胱的自控性,增强康复的信心。徐金山等[11]的报道显示,术前对结肠癌切除患者提供咨询及健康教育,可显著缩短患者住院时间,降低住院费用。本组研究中,因大部分患者学历不高,且多数为非医学专业人员,对疾病、手术的认识不足,通过给予充分的术前咨询及健康教育,消除患者的焦虑、紧张等不良情绪,患者能以积极的心态接受手术治疗。术后早期拔除胃管,避免因长时间留置胃管导致的口干、恶心、呕吐等并发症的发生。术后早期指导患者下床活动,在显著减少肌肉流失,增强心肺功能、预防下肢深静脉血栓形成的同时,利于胃肠道功能尽快恢复。经上述护理后,观察组患者康复客观有效率显著高于对照组,手术时间、住院时间显著短于对照组,观察组术中出血量显著少于对照组,观察组胃肠道功能恢复时间显著早于对照组,观察组术后并发症发生率显著低于对照组。均提示观察组护理方案可促进患者康复,减少术后并发症发生率,与胡淼等[12]文献报道结论一致。
综上所述,根治性膀胱切除术患者给予综合护理干预,可显著提高康复效果,改善术后生活质量,减少术后并发症发生率,值得临床推广应用。
参考文献:
[1] 伍沛,李乐之. 肌层浸润性膀胱癌化疗进展[J]. 中南医学科学杂志,2016,44(1):112-6.
[2] QUAN Y, JEONG C W, KWAK C, et al. Dose, duration and strain of bacillus Calmette-Guerin in the treatment of nonmuscle invasive bladder cancer: Meta-analysis of randomized clinical trials[J]. Medicine (Baltimore),2017,96(42):e8300.
[3] NAGASAKO Y, FUJII A, FURUSE S, et al. Warfarin-related nephropathy in a patient with renal pelvic cancer[J]. Clin Nephrol Case Stud,2017,5:5-8.
[4] 曾蜀雄,张振声,宋瑞祥,等. 腹腔镜下与开放式根治性膀胱切除术后早期并发症的对比研究[J]. 中华泌尿外科杂志,2015,0(5):333-336.
[5] 林洋,金刚,田玉新,等. 腹腔镜下保留前列腺的膀胱全切除术[J]. 中华腔镜泌尿外科杂志(电子版),2017,11(2):22-5.
[6] 赵阳,陈贵平,王华,等. 膀胱部分切除术在局限性肌层浸润性膀胱癌治疗中的作用[J]. 中华泌尿外科杂志,2013,34(7): 497-500.
[7] de VELASCO G, TRILLA-FUERTES L, GAMEZ-POZO A, et al. Urothelial cancer proteomics provides both prognostic and functional information[J]. Sci Rep,2017,7(1):15819.
[8] 俞芳. 聚乙二醇电解质散在膀胱癌根治术中的应用[J]. 中南医学科学杂志,2015,43(4):479-480.
[9] CAZAURAN JB, LASSEUR A, PASQUER A, et al. Total Mesenteric Peritonectomy for Peritoneal Metastases (with video)[J]. Ann Surg Oncol,2017,24(13):3988-3989.
[10] ALHOGBANI MM, PICARD JA, FASSI-FEHRI MH, et al. Prognostic impact of Bacillus Calmette-Guerin interruption at the time of induction and consolidation[J]. Urol Ann,2017,9(4):315-320.
[11] 徐金山,刘安伟,任乾,等. 机器人辅助与开放式根治性膀胱切除术后早期并发症的对比研究[J]. 中华泌尿外科杂志,2017,38(2):99-102.
[12] 胡淼,顾朝辉,贾占奎,等. 腹腔镜根治性膀胱切除术后不同尿流改道术式疗效比较[J]. 中华实验外科杂志,2016,33(3):804-6.

