无乳链球菌临床分布情况和药敏结果分析
卓丽文 曾小琼
无乳链球菌亦可称为 B族链球菌(group B streptococcus,GBS),常寄生于健康人的下消化道及泌尿生殖道,是新生儿及孕妇围产期感染的重要病原体。GBS是一种条件致病菌,可引发孕妇的菌血症、羊膜炎、切口感染等,与早产、胎膜早破及新生儿败血症密切相关[1]。为了解GBS在医院病区的分布及药敏情况,提升医院对 GBS感染的防治水平,本文分析了河源市妇幼保健院近年来 GBS的标本类别、临床分布情况及抗生素敏感情况,现报道如下。
1 资料与方法
1.1 一般资料分析河源市妇幼保健院2015年1月至2017年12月门诊就诊及病房住院患者细菌培养分离的GBS菌株480例为研究对象,其中2015年度GBS菌株139份,2016年度GBS标本163份,2017年度GBS标本178份,剔除同一患者重复部位分离的相同菌株。
1.2 试剂与仪器法国梅里埃生产的 ATB 1525 EXPRESSION半自动细菌鉴定仪器鉴定、上海三申二氧化碳培养箱、生化培养箱(上海一恒科公司),质控菌株:肺炎链球菌ATCC 49619。
1.3 药敏试验细菌鉴定采用法国生产的 RAPID ID32 STREP板条,抗菌药物最低抑菌浓度(MIC)药敏采用法国生产的ATB STREP(CLSI)板条,均经ATB 1525 EXPRESSION半自动细菌鉴定仪器鉴定。纸片扩散(K-B)法药敏试验采用江门凯琳M-H平板,采用英国OXOID药敏纸片。取培养好的菌落用0.85%氯化钠 Medium配至0.5个麦氏浓度,无菌棉签蘸取菌液,试管壁上挤压 3~5次,压去多余菌液,棉签均匀涂布整个培养基表面,室温中静置15 min,然后贴上抗生素药敏纸片。采用K-B法测定 GBS对临床常见的抗生素药敏情况,判断参照 2016年美国临床实验室标准化协会(CLSI)标准[2]。
1.4 统计学分析采用 SPSS 17.0统计软件进行数据分析,计数资料采用百分率表示,采用χ2、fisher精确概率法,以P<0.05表示差异有统计学意义。
2 结果
2.1 标本来源分布480份GBS标本来源于血液、阴道分泌物、会阴切口分泌物、胎盘口鼻、咽拭子,占比分别为 18.96%、34.17%、3.74%、30.00%、13.12%。见表1。
2.2 标本病区分布2015—2017年度产科、新生儿科为GBS标本分布最多的临床科室,2017年度新生儿科的GBS标本占比显著高于2015年度(P<0.05)。见表2。

表1 480份GBS标本来源分布
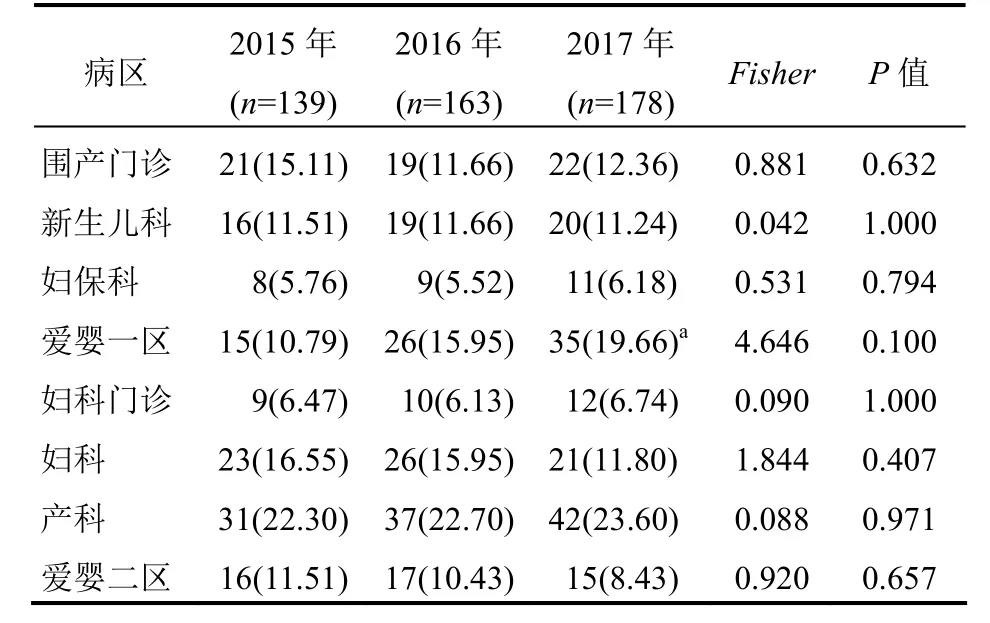
表2 2015—2017年度480份GBS标本病区分布情况
2.3 GBS对常见抗生素的药敏试验GBS药敏试验显示,耐药最高的为四环素,3年最高耐药率为93.53%,耐药最低为头孢噻肟,最低耐药率为1.12%,其次为头孢吡肟,最低耐药率为2.25%。头孢曲松、头孢他啶、环丙沙星、加替沙星、左氧氟沙星呈现逐年上升趋势(P<0.05);庆大霉素、妥布霉素、青霉素耐药率呈现逐年下降趋势(P<0.05)。其余常见抗生素耐药率则呈现波动态势。见表3。
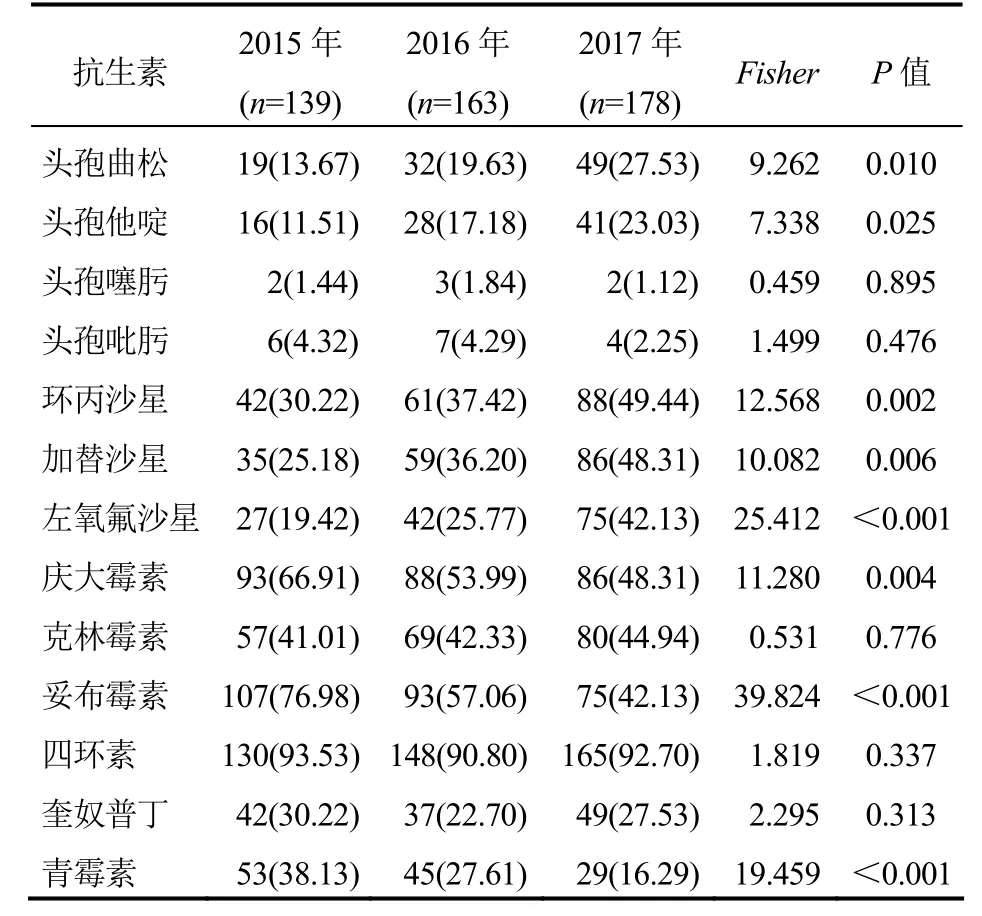
表3 2015—2017年度480份GBS标本对常见抗生素的耐药分布情况
3 讨论
GBS是β溶血的革兰阴性链球菌中重要的一种,长期以来 GBS围生期感染得到广泛关注。报道[3]显示,欧美育龄妇女GBS携带率为10.0%~35.0%,活产新生儿GBS的感染率为0‰~0.36‰,死亡率约为15%。GBS寄生于人类泌尿生殖道及下消化道,携带者无症状,孕期免疫功能下降后,GBS可经产道上行感染胎膜及子宫,易引发胎儿发育不全、胎膜早破、晚期流产,亦可导致子宫内膜炎、泌尿道感染等。GBS致病能力与其编码的多种致病因子密切相关,Firon A等[4]将GBS分为10种血清分型,其中Ⅰa、Ⅰb、Ⅱ、Ⅲ和Ⅴ为主要致病血清型,Ⅲ型则含有较多的神经氨酸酶及脂磷壁酸,Ⅳ~Ⅸ型致病机制尚未完全明确。流行病学报道显示,GBS血清以Ⅲ型为主,占比约为60.0%。Lu B等[5]对北京2850例孕晚期孕妇检测后发现,GBS携带率为7.1%,血清型主要为Ⅲ、Ⅰa、Ⅴ型。
GBS标本来源丰富,本组480份GBS标本来源于血液、阴道分泌物、会阴切口分泌物、胎盘口鼻、咽拭子,占比分别为18.96%、34.17%、3.74%、30.00%、13.12%。GBS培养要求较高,应采用选择性培养基行母体GBS筛查,筛查过程中规范标本采集及运输,同时加强GBS的血琼脂平板培养,并由经验丰富的检验医师对菌落进行鉴别及细菌鉴定,明确GBS菌落。本研究结果显示2015—2017年度产科、新生儿科为GBS标本分布最多的临床科室,2017年度新生儿科的GBS标本占比显著高于2015年度。说明产科、新生儿科是GBS标本的主要来源科室,且该院 GBS标本在新生儿科呈逐年上升趋势。由于GBS垂直传播的特点,分娩期易感染新生儿,引发新生儿肺炎、脑膜炎、败血症等疾病,因而应加强对孕晚期妇女阴道分泌物及直肠分泌物的GBS培养筛查,避免GBS感染可能带来的母婴严重后果。欧美国家鉴于GBS围生期感染带来的严重不良妊娠结局,疾病控制与预防中心(CDC)[6]指南(2010)建议对高危因素或筛查阳性的孕晚期妇女使用预防性抗菌素处理,首选青霉素G500万U,而后每日以250~300万/U于4 h内滴注完毕直至分娩,效果良好。
GBS感染后待血培养结果出来后采用抗生素进行处理,往往较晚,耽误病情,易导致病情进展,增加预后不良风险,因而美国临床实验室标准委员会(CLSI)[7]推荐对 GBS感染后无需实施药敏实验,可经验性的采用青霉素类预先处理。本研究对GBS药敏实验结果显示,耐药最高的为四环素,最高耐药率 93.53%,耐药最低为头孢噻肟,最低耐药率为 1.12%,其次为头孢吡肟,最低耐药率为2.25%。提示GBS对四环素的耐药性日趋严重,不大适合 GBS的经验性抗菌治疗;头孢噻肟、头孢吡肟耐药率低,临床上可以使用,但其作为广谱抗生素,大量应用后可导致菌群失调。尽管 GBS对多数抗生素较为敏感,但可能对部分抗生素的耐药性则呈现逐年上升趋势,本研究显示 GBS对头孢曲松、头孢他啶、环丙沙星、加替沙星、左氧氟沙星在 2015—2017年度的耐药性明显上升,这可能与上述抗生素临床应用增加导致 GBS耐药性上升有关,环丙沙星、左氧氟沙星影响新生儿软骨发育,因此孕妇和新生儿应避免使用[8-9]。本研究还发现,庆大霉素、妥布霉素、青霉素耐药率呈现逐年下降趋势,青霉素抗菌谱广、副作用小,可作为 GBS感染的首选抗生素,但使用前需做过敏试验,针对过敏的患者可选择庆大霉素、妥布霉素作为抗菌的替代方案。
综上所述,该院 GBS临床科室分布以产科、新生儿科及泌尿外科为,新生儿科则呈现逐年上升趋势;随着抗生素的广泛应用,GBS的耐药菌谱产生较大的变化,给临床抗感染治疗带来较大的挑战,及时监测本地区的 GBS抗生素耐药情况,有助于提升经验性用药的准确率,对提升合理用药有积极意义。
[1]Capanna F,Emonet SP,Cherkaoui A,et al.Antibiotic resistance patterns among group B Streptococcus isolates:implications for antibiotic prophylaxis for early-onset neonatal sepsis[J].Swiss med wkly,2013(143):w13778.
[2]DiPersio LP,DiPersio JR,Beach JA,et al.Identification and characterization of plasmid-borne erm (T) macrolide resistance in group B and group A Streptococcus[J].Diagn microbiol Infect Dis,2011,71(3):217-223.
[3]Edmond KM,Kortsalioudaki C,Scott S,et al.Group B streptococcal disease in infants aged younger than 3 months: systematic review and meta-analysis[J].Lancet,2012,379(9815):547-556.
[4]Firon A,Dinis M,Raynal B,et al.Extracellular nucleotide catabolism by the Group B Streptococcus ectonucleotidase NudP increases bacterial survival in blood[J].J Biol Chem,2014,289(9):5479-5489.
[5]Lu B,Li D,Cui Y,et al.Epidemiology of Group B streptococcus isolated from pregnant women in Beijing,China[J].Clin Microbiol Infect,2014,20(6):370-373
[6]Verani JR,McGee L,Schrag SJ,et al.Prevention of perinatal group B streptococcal disease-revised guidelines from CDC,2010[J].MMWR Recomm Rep,2010,59(RR-10):1-36.
[7]CLSI.Performance standards for antimicrobial susceptibility testing[S]. Twentieth informational supplement.M100-S21,2011:93-95.
[8]钟汇,成玲,邱华红.254株无乳链球菌的临床分布和药敏分析[J].海峡药学,2013,25(7):167-168.
[9]伍彬.左氧氟沙星临床应用研究进展[J].中国药业,2010,19(3):61-63.

