经阴道子宫疤痕妊娠病灶清除与子宫动脉介入栓塞治疗剖宫产瘢痕妊娠的对比研究*
杨树环 王志毅 刘丽萍 毛熙光
(1.宜宾市第一人民医院妇科,四川 宜宾 644000;2.西南医科大学附属医院妇科,四川 泸州 646000)
剖宫产疤痕妊娠(Caesarean scar pregnancy,CSP)是妊娠囊种植在剖宫产手术疤痕部位的子宫肌层,是一种非常少见的异位妊娠。随着剖宫产率的升高,剖宫产疤痕妊娠的发生率有增高趋势[1]。 子宫疤痕妊娠可出现严重的并发症,若孕囊向宫腔生长,常形成妊娠中晚期的凶险性前置胎盘;若突向子宫肌层和浆膜层生长,可早期出现切口处子宫破裂或大出血[2],严重者需切除子宫甚至危及到患者的生命安全。目前对于剖宫产疤痕妊娠尚无统一的治疗标准,经阴道子宫疤痕妊娠病灶清除术是一种新型的手术方式[3]。本研究旨在将经阴道子宫疤痕妊娠病灶清除术和子宫动脉介入栓塞后宫腔镜下清宫术治疗我院收治的剖宫产疤痕妊娠患者,比较两种方法的治疗效果,以寻求更佳的治疗方案,现报告如下。
1 资料和方法
1.1 一般资料 2013年1月~2015年12月,我院收治的剖宫产疤痕妊娠46例,按照2016年中华医学会对剖宫产术后瘢痕妊娠专家共识意见对入院病历进行分型,将II型和III型病例纳入研究病例,(I型病例多数可直接吸宫,故不列入研究对象)。46例随机分为对照组20例和研究组26例。对照组和研究组患者平均年龄分别为(34.850±3.870)岁和(35.077±4.534)岁;剖宫产次数分别为(1.850±0.8127)次和(1.923±0.744)次;距前一次剖宫产时间分别为(7.225±3.326)年和(7.923±2.938)年;停经时间分别为(74.050±26.439)天和(73.308±25.165)天;入院时促性腺激素(HCG)值分别为(9264.649±9292.825) mIU/ml和(9546.807±8128.568) mIU/ml;子宫下段包块(妊娠囊或不均质回声团)分别为(4.395±1.386)cm和(4.258±1.263)cm。两组之间无明显统计学差异(P>0.05),见表1。

表1 两组患者临床基本资料比较Table 1 Comparison of clinical basic data between the two groups
1.2 方法
1.2.1 诊断标准 有1次及以上剖宫产史,停经史,有或无阴道流血史,特别是刮宫过程中大出血者高度警惕,结合Godin等[4]在1997年提出的CSP超声诊断标准:①宫腔及宫颈管内无妊娠囊。②妊娠囊或不均质回声团位于子宫下端前壁近宫颈内口处。③妊娠囊或不均质回声团与膀胱后壁之间的子宫肌层菲薄。④ 彩色多普勒成像见低阻、高速的血流信号。⑤附件区无包块。46例患者中,24例患者查见子宫切口孕囊,其中20例见胚芽及心管搏动。22例见子宫下段切口处不均质回声团,46例患者子宫切口处孕囊或不均质回声团与膀胱间的子宫肌层厚度1~5mm。
1.2.2 治疗方法 46例患者经诊断子宫切口妊娠,术前完善血常规、凝血功能、心肝肾功能检测,心电图、胸片等检查,评估手术风险,均签署知情同意书。① 经阴道子宫切口妊娠病灶清除组(研究组) 患者行联合麻醉,取膀胱截石位,常规会阴部消毒铺巾,消毒阴道,鼠齿钳钳夹宫颈,向下牵拉宫颈,在膀胱宫颈间隙注射生理盐水做水垫,从宫颈前方阴道黏膜切开,分离膀胱宫颈间隙,推膀胱至膀胱腹膜反折处,打开膀胱腹膜反折,暴露子宫峡部,可见子宫峡部紫蓝色肿块,子宫肌层菲薄,大多有囊性感,在囊性最强的位置切开子宫肌层,可见血凝块及绒毛样组织流出,卵圆钳钳夹出妊娠组织及血凝块,刮匙搔刮宫腔,修剪子宫切口处边缘菲薄的无生机的肌层组织至正常子宫肌层组织,钳夹子宫切口边缘,2-0薇乔线连续缝合子宫切口全层,再次连续缝合子宫浆肌层,缝合膀胱腹膜反折,缝合阴道壁。消毒阴道,阴道内用碘伏纱布填塞(24小时后取出)。安置尿管。②子宫动脉介入栓塞后宫腔镜下清宫术(对照组) 作碘敏试验,在局麻下行数字减影血管造影(digital substraction angiography, DSA)下血管介入治疗,应用Selding穿刺法,经一侧股动脉穿刺插管,置入5F动脉鞘,先行腹主动脉造影,观察子宫动脉的走行和开口方向,在置换5F西诺导管成型于左、右髂总动脉,在导丝引导下分别插入双侧子宫动脉,再次造影确认后,缓慢向子宫动脉注入5-FU500mg(分别250mg)后,用1-3mm的明胶海绵颗粒栓塞双侧子宫动脉,造影见子宫动脉血流信号中断。
在子宫动脉栓塞后24~72小时内,在静脉麻醉下宫腔镜下行清宫术。采用美国史赛克公司的宫腔镜检查定位,确定病灶的大小、位置,刮匙刮出组织,再次宫腔镜检查宫内无残留,若有残留组织无法刮出,则采用宫腔镜手术操作镜切除残留组织。
1.3 观察指标 观察两组患者的术中出血量、血清人绒毛膜促性腺激素(血β-HCG)下降至正常时间、住院时间、治疗费用、副作用(术后观察患者恶心、呕吐、白细胞下降、口腔溃疡、腹痛、腹泻等)发生等。
1.4 统计学分析 采用SPSS17.0统计学软件。计量资料采用均值±标准差,-组间比较采用两样本t检验,计数资料采用χ2检验,P<0.05表示差异具有统计学意义。
2 结果
2.1 研究组与对照组术中出血量比较差异无显著性(P>0.05),而手术时间(对照组为介入手术时间加清宫术时间)研究组与对照组差异具有统计学意义(P<0.05),见表2。
2.2 经阴道子宫疤痕妊娠病灶清除术组在血β-HCG恢复时间、住院时间、治疗费用出现例数明显优于子宫动脉介入栓塞联合宫腔镜下清宫组,差异具有统计学意义(P<0.05),见表3。
表2两组患者术中出血及手术时间比较
Table2Comparisonofintraoperativebleedingandoperationtimebetweenthetwogroups
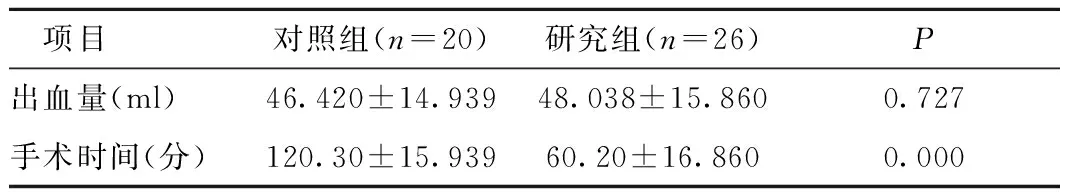
项目对照组(n=20)研究组(n=26)P出血量(ml)46.420±14.93948.038±15.8600.727手术时间(分)120.30±15.93960.20±16.8600.000
表3两组患者住院费用及术后恢复指标比较
Table3comparisonoftwogroupsofhospitalexpensesandpostoperativerecoveryindexes

项目对照组(n=20)研究组(n=26)PHCG复常时间(d)34.520±12.24518.985±5.6990.000住院时间(d)8.95±2.5853.308±0.9700.000治疗费用(元)15533.650±790.9705282.308±163.3450.000
2.3 两组患者出现副作用(白细胞下降、腹痛、腹泻、呕吐)情况显示经阴道子宫切口妊娠物清除术组出现副作用总例数明显少于宫动脉介入栓塞后清宫术组,差异具有显著性。而出现术后出血、尿潴留、术后疼痛、术后持续性切口妊娠例数无显著差异(P>0.05),见表4。
表4两组患者术后副作用及术后并发症比较
Table4Comparisonofpostoperativesideeffectsandpostoperativecomplicationsinthetwogroups

项目对照组(n=20)研究组(n=26)2P副作用例数19042.0810.000术后出血200.8450.358尿潴留100.0001.000术后疼痛411.6060.205术后持续性切口妊娠302.0740.150
3 讨论
近年来,随着剖宫产率升高,剖宫产疤痕妊娠的发生率出现明显升高趋势[6]。其发病机理可能与受精卵运行过快或发育迟缓、子宫内膜纤毛亢进、子宫疤痕处宫腔内膜面愈合不良有关,亦可能与剖宫产疤痕处局部生化因子有关,剖宫产时子宫内膜和肌层断裂损伤,疤痕修复是以后疤痕妊娠的主要易感因素,尤其是子宫下段形成不良[7]。剖宫产疤痕妊娠的风险是由于不能早期诊断而盲目清宫导致大出血甚至切除子宫,使患者丧失生育功能。因此,剖宫产疤痕妊娠的早期诊断十分重要,避免误诊误治。
CSP的治疗原则以排出妊娠物、减少出血量、保留患者生育功能为目标。随着对本病认识的提高,各种治疗方法也应运而生。本研究着重研究治疗剖宫产疤痕妊娠的有效治疗方案,以寻找到疗效可靠、出血少、副作用小、治疗费用更低、容易掌握,且能最大限度保留子宫及生育功能的治疗方法。目前认为CSP的治疗方法包括药物治疗和手术治疗。药物保守治疗,包括甲氨蝶呤及米非司酮全身用药[8]及局部病灶介入[9]等,但药物治疗时间长,药物副反应大,且仍存在大出血风险。手术治疗有经宫腔镜手术[10]、腹腔镜或开腹手术[11]、子宫动脉介入栓塞[12]以及经阴道切除[13,14]等术式。由于患者为育龄妇女,保留生育功能是手术考虑的重点。宫腔镜下刮宫或电切对子宫没有修复作用,子宫肌层菲薄时子宫穿孔风险极大,很难经宫腔镜成功治疗;腹腔镜下局部病灶清除及子宫修补术对手术医师技术要求高,推广难度较大。子宫动脉介入栓塞后清宫在治疗子宫切口疤痕妊娠在治疗安全性方面具有一定优势。姚念玲等[15,16]认为子宫动脉介入栓塞后清宫是治疗剖宫产子宫切口妊娠安全有效的方法。但介入治疗需要在大型医院(有C臂)进行,且术后副作用较多及花费较高,推广存在一定难度。Fylstra[17]及Fong[18]等研究结果显示,局部病灶切除治疗CSP不仅可有效终止妊娠,同时可修补疤痕缺陷,是CSP最佳治疗方案。而经阴道子宫疤痕妊娠物清除是局部病灶清除一种。我们的研究发现,在经阴道子宫切口妊娠病灶清除和子宫修补后,恢复的各项指标明显占优势,尤其在随访HCG定量指标方面明显短于对照组,恢复时间与正常流产恢复正常时间接近。其原因考虑为子宫切口妊娠常常存在绒毛组织向切口及切口周围子宫肌层生长,病灶清除术不仅清除了原子宫切口处所有妊娠组织,包括周围坏死组织,且在在切口处形成新鲜创面,几乎无绒毛组织残留,明显缩短HCG恢复正常时间,且该术式不因术前妊娠囊大小或子宫切口处回声团的大小改变HCG恢复正常时间。因此我们认为经阴道子宫切口妊娠病灶清除术具有下述优点:其一、止血效果好,手术安全性高,疗效确切。在直视下手术,避免妊娠物残留,对胚胎活性高的,可见血管怒张,可先缝扎后再手术,出血量很少。其二、该术式同时行子宫修补术,可修补子宫切口缺陷,减少再次切口妊娠的风险,而介入后清宫治疗对子宫本身存在的缺陷未修补,存在再次子宫切口妊娠的可能及妊娠期子宫破裂的风险[19]。我们将在以后的研究中对患者进行远期随访,以了解其在子宫切口愈合的影响及对妊娠的益处。其三、具有微创性,经天然通道手术,是最好的微创,且手术创伤小,术后恢复快,住院时间短,费用远低于其他手术方案所产生的费用。其四、该术式不需要配套设备,易于推广[20],能进行阴道手术的医院均可开展该手术,因此,经阴道子宫疤痕妊娠病灶清除是治疗剖宫产疤痕妊娠的更好方法。安全性和有效性,利于基层医院开展[21]。
4 结论
经阴道子宫疤痕妊娠物清除在血β-HCG复常时间、住院时间、副作用出现例数、住院费用等方面具有明显优越性,不仅可清除妊娠组织,还能切除疤痕组织,修补子宫切口缺陷,从而增加治疗的有效性[5];还可能会降低再次切口妊娠风险,同时降低子宫切口憩室发生率。经阴道子宫切口妊娠物清除术出现副作用病例明显少于子宫动脉栓塞术后清宫术,在剖宫产疤痕妊娠的治疗中具有较好的安全性、有效性和微创性优点,可在临床推广应用。
【参考文献】
[1]李露,张轶清.子宫疤痕处妊娠研究进展[J].承德医学院学报,2016,33(3):246-249.
[2]Horne AW,Skubisz MM,johns TG,etal.combination gefitinib and methotrexate treatment for non-tubal ectopic pregnancies:acase series [J].Human Reproduction,2014,29(7):1375-1379.
[3]张祖威,常亚杰,陈玉清,等.阴式子宫切口疤痕妊娠病灶清除术治疗剖宫产切口疤痕妊娠[J].中山大学学报(医学科学版 ),2011,28(5):689-693.
[4]Godin PA,Bassil S,Donnez j.An ectopic pregnancy developing in a previous caearean section scar[J].fertil Steril,1997,67:398-400.
[5]张焕晓,姚书忠.经阴道剖宫产瘢痕妊娠病灶清除术的应用[J].实用妇产科杂志,2014,30(4):247-249.
[6]郭文阳,李萍,熊员煥.剖宫产切口疤痕妊娠三种处理模式的临床应用分析[J].吉林医学,2014,35(22):4888-4890.
[7]章鹏鹏,孔丽娜.子宫疤痕处妊娠诊断和治疗的最新进展[J].湖北科技学院学报(医学版),2015,29(3):272-275.
[8]汪蕊,全正华,姚爱香.子宫下段剖宫产术后子宫疤痕妊娠36例临床分析[J].中华妇幼临床医学杂志(电子版),2012,8(6):668-669.
[9]张黎敏 罗新.剖宫产术后子宫疤痕妊娠的早期诊断及治疗[J/CD].中华妇幼临床医学杂志(电子版),2012,8(4)9:41-493.
[10] 李慧,严玮.孕囊内注射甲氨蝶呤联合化瘀杀胚方治疗剖宫产子宫疤痕处妊娠13例[J].浙江中医杂志, 2015,50(5):337.
[11] 陈雪,李艳飞,黄岳.宫腔镜手术治疗早期内生型剖宫产术后子宫疤痕妊娠的疗效观察[J].山西医药杂志,2016,45(8):871-875.
[12] 王玮.腹腔镜手术和开腹手术对异位妊娠治疗效果的对比分析[J].陕西医学杂志, 2016,45(4):423-424.
[13] 吴一彤.子宫动脉栓塞MTX介入及清宫术联合用于疤痕妊娠的疗效及可行性[J].临床和实验医学杂志,2015,14(19):1638-1641.
[14] 周传亚,史爱丽,张小玲,等.经阴道切除剖宫产瘢痕妊娠26例[J].中华灾害救援医学, 2016,4(2):113-114.
[15] Le A,Shan L,Xiao T,etal.Transvaginal surgicaltreatment of cesarean scar ectopic pregnancy[J]. Arch Gynecol Obstet,2013,287(4):791-796.
[16] 姚念玲,何华,陈必良,等.子宫动脉介入栓塞后清宫术与甲氨蝶呤病灶介入术治疗剖宫产子宫切口妊娠疗效比较[J].陕西医学杂志,2015,44(4):480-482.
[17] 王靖辉,刘玉侠,郭海鸥.子宫动脉灌注栓塞术在宫颈妊娠或子宫下段切口妊娠中的应用[J]。宁夏医科大学学报,20102,3(1):114-115.
[18] Fystra DL,Pound Z,Chang T,etal.Ectopic Pregnancy within a cesareean delivery scar:A case report[J].Am J Obsstct Gynecol, 2002,187(2):3022-3041.
[19] Fong J,Gurewitsch ED,Kang HJ,etal.An analysis of transfusion prectics and the role of intraoperative red blood cell salvage during cesarean delivery[J].Anesth Analg,2007,1049(3):666.
[20] 庄粤冰.经阴道病灶切除术治疗32例子宫瘢痕妊娠的临床分析[J].现代妇产科进展,2016,25(4): 296-297.
[21] 梁梅芬,陈世荣,文依敏,等.经阴道子宫瘢痕妊娠物切除术的临床价值[J].中国医学创新,2016,13(9):142-144.

