经皮椎体后凸成形术治疗爆裂性(A3.2型)新鲜骨质疏松性椎体压缩性骨折
杜随勇 刘少军 滕云升 王微慎 李 涛 韩瑞旸 王 攀
(中国兵器卫生研究所五二一医院脊柱外科,西安 710065)
随着社会老龄化的到来,骨质疏松性椎体压缩性骨折(osteoporotic vertebral compression fracture, OVCF)患者日益增多,此病可以引起患者慢性顽固性疼痛、脊柱后凸畸形等并发症,严重影响患者生活质量[1,2]。OVCF已成为脊柱开放性手术的禁忌证[3],传统保守治疗方法是卧床休息、止痛、支具固定等对症处理,治疗效果差且并发症较多,因此,如何快速、有效、安全止痛是治疗此类患者的首要任务。经皮椎体后凸成形术(percutaneous kyphoplasty,PKP)是近年发展起来治疗OVCF的微创手术,具有显著止痛和增强椎体强度的作用[4~6]。但对于新鲜骨质疏松性爆裂性[7](A3.2型)骨折(受伤机制为轴向压缩力所致,仅累及椎体前柱、中柱,后柱骨性结构及韧带完整,椎体后壁破裂,椎管内有或无占位,但无神经症状,属于稳定性骨折),临床上处理非常棘手。我院2011年7月~2014年8月采用PKP治疗新鲜骨质疏松爆裂性椎体压缩性骨折21例,现报道如下。
1 临床资料与方法
1.1 一般资料
本组21例,男5例,女16例。年龄57~74岁,平均62.6岁。临床表现为腰背部疼痛,在活动过程中疼痛加重。体格检查提示相应棘突存在压痛、叩击痛。病程1~13 d,(5.4±2.7)d。骨折原因:摔伤7例,车祸4例,搬重物5例,无原因5例。所有患者符合骨质疏松症诊断标准[8]。X线平片显示椎体楔形改变,CT或MRI影像学检查诊断为新鲜骨质疏松椎体爆裂性骨折[9,10]。骨折节段:T111例,T126例,L18例,L25例,L31例。椎体压缩程度25.5%~61.2%,(44.35±8.12)%。双能X线吸收法测定骨折的椎体节段骨密度值:T值-2.9~-4.5,-(3.80±0.49)。
病例选择标准:采用世界卫生组织(WHO)推荐的骨质疏松症诊断标准[8],即双能X线吸收法,伤椎椎体骨密度检查T值<-2.5 SD;腰椎X线片表现为椎体楔形变,超过椎体30%;腰椎核磁表现为椎体楔形变,T2相高信号改变,无神经或脊髓受压,后方韧带复合体完整。排除标准:陈旧性骨折或病理性骨折,存在椎体骨折引起的相应神经症状,严重内科疾病或其他手术禁忌证。
1.2 方法
椎体后凸成形系统采用韩国SI组件,骨水泥采用意大利Tecres脊柱专用骨水泥。取俯卧位,在C形臂透视下根据椎弓根位置确定皮肤进针点,常规消毒铺巾,利多卡因及布比卡因混悬液行局部麻醉。根据具体压缩情况选择单侧或双侧椎弓根,在透视引导下,将带针芯的套管针经椎弓根刺入达椎体后缘2 mm;取出针芯,经外层套管插入导向针,其远端位于椎体前缘约3~5 mm处,克氏针应位于骨折线下面并尽可能平行地靠近骨折线,以便球囊扩张时对骨折椎体的重建及复位;沿克氏针置入工作套管,注意保持克氏针不能前移;然后置入钻头,扩大椎体髓腔,推杆强化加固椎体前缘,以免骨水泥自前缘渗出。将球囊扩张器置入椎体内,透视见球囊位于椎体中央,将造影剂注入,尽可能恢复椎体前缘或终板高度,停留片刻后退出球囊扩张器。在动态透视下将骨水泥注入椎体内,2~5 ml,待骨水泥凝固后,旋转数圈推杆并将其拔出,缝合切口。术后24 h抗生素预防感染,次日复查X线检查,并行抗骨质疏松治疗,术后第2天患者逐步下地活动。
1.3 观察指标
采用Million 等[11]视觉模拟评分(Visual Analogue Scale,VAS)评价患者术前、术后3 d和术后6个月疼痛情况。采用Oswesty功能障碍指数(Oswesty disability index,ODI)对患者术前、术后3 d和6个月日常生活状况进行评定。采用椎体前缘高度百分比对术前、术后3 d和6个月椎体前缘高度恢复情况进行评估。椎体高度百分比=2×病椎高度/(上椎体高+下椎体高)×100%。椎体后凸角度参照脊柱Cobb角测量方法,测量X线片上压缩骨折椎体上、下终板垂线交角即为椎体后凸角度。
1.4 统计学处理

2 结果
21例均顺利完成手术,1例上终板少许骨水泥外渗,1例椎体侧方少许骨水泥外渗,患者无特殊不适,未行特殊处理,所有患者均未出现椎管内、椎体前方骨水泥外渗,无肺栓塞等并发症发生。
术后患者VAS评分明显降低,且术后6个月明显低于术后3 d(P<0.05);术后ODI明显降低,术后6个月明显低于术后3 d(P<0.05);术后椎体前缘高度明显升高(P<0.05),但术后6个月椎体前缘高度与术后3 d差异无统计学意义(P>0.05);术前椎体后凸角度明显高于术后3 d(P=0.000)和术后6个月(P=0.000),术后3 d椎体后凸角度有明显恢复,见表1。典型病例见图1,2。
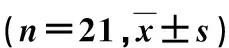
表1 21例术前后指标比较
VAS、ODI、椎体后凸角度不同时点两两比较P均=0.000;椎体前缘高度百分比术前与术后3 d比较P=0.001,术前与术后6个月比较P=0.000,术后3 d与术后6个月比较无明显差异(P=0.066)
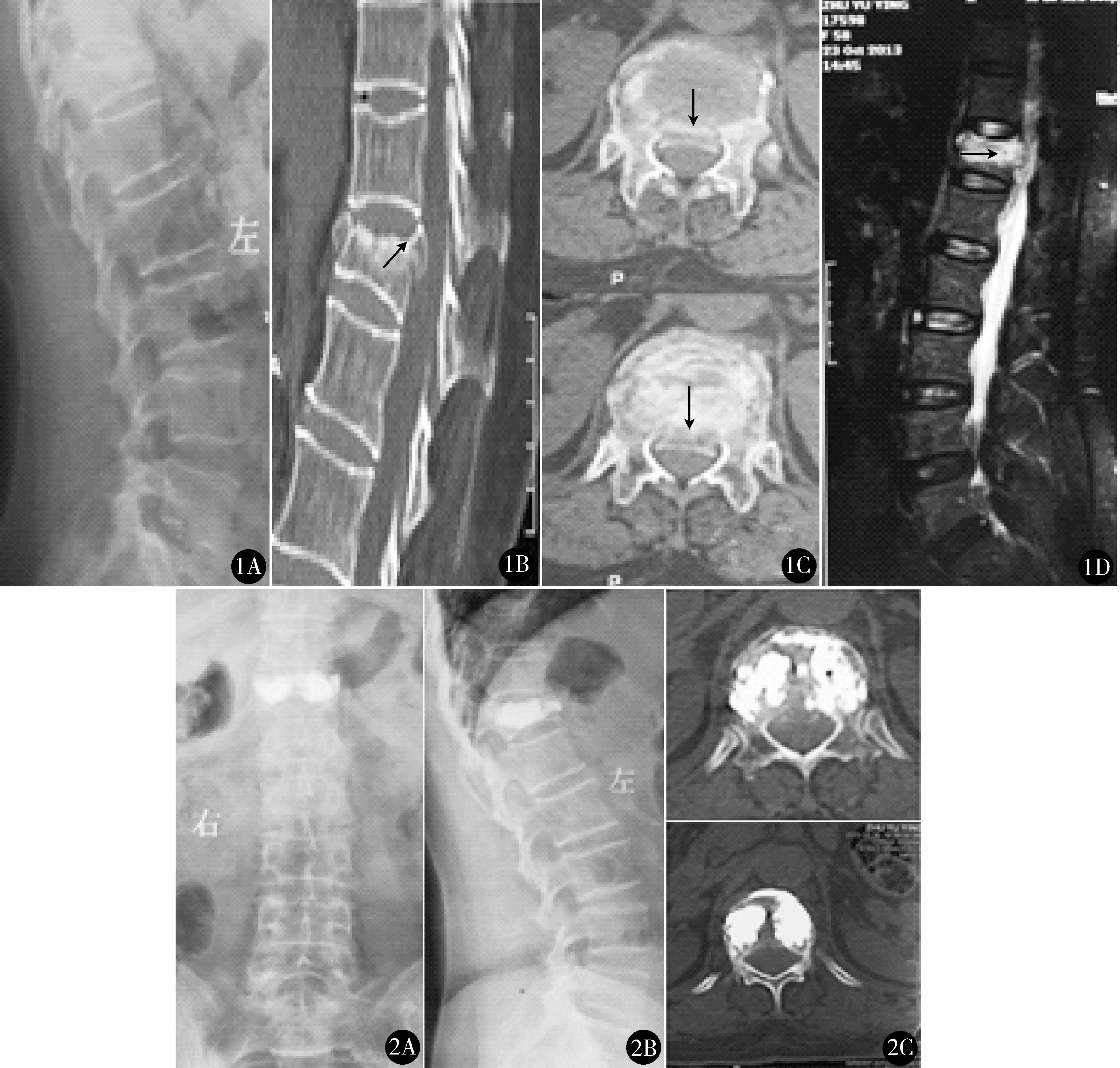
图1 女,68岁, T12椎体压缩性骨折(A3.2型) A.腰椎侧位片:T12椎体楔形变;B、C.术前腰椎CT:骨皮质变薄,T12上终板损伤,椎体前缘骨折,后壁破裂,椎管占位1/3,前柱压缩,后柱正常;D.腰椎MRI:T12椎体信号明显增高,椎管轻度狭窄,脊髓无高信号及受压 图2 A、B.术后腰椎正侧位片示双侧骨水泥注入,上终板强化,骨水泥弥散良好,无外渗;C.腰椎CT示骨水泥弥散良好,无椎体前缘及椎管外渗,椎管占位有所恢复
3 讨论
骨质疏松症是一种系统性骨病,特征是骨量下降和骨组织微细结构破坏,表现为骨的脆性增加,因而骨折危险性大为增加,即使是轻微创伤或无外伤情况下也容易发生骨折[12]。
PKP为治疗新鲜骨质疏松椎体爆裂性骨折开创了新的治疗方法。爆裂性骨折是指伤椎椎体骨折,骨折呈粉碎状,前柱、中柱破坏,后壁不完整,骨块后移致椎管轻度占位,但无神经症状,此类型骨折需要骨折复位,方法为手法及体位复位,体位复位利用后纵韧带牵拉的作用将骨折块复位。临床上无神经损伤的骨质疏松性爆裂骨折也较为常见,但由于在骨水泥注入过程中导致骨块移位或骨水泥外渗有继发神经症状的风险,这种情况曾经被认为是椎体后凸成形术的相对禁忌证[13]。近年来,随着对A3.2型骨折的进一步认识及经验的增加,Li等[14]采用椎体后凸成形术治疗23例新鲜骨质疏松椎体爆裂性骨折,术后椎体后凸畸形平均矫正4.4°,ODI平均减少18.9%,VAS平均降低4.9分,无脊髓及神经损伤并发症。Hiwatashi等[15]报道椎体成形术治疗21例骨质疏松性椎体后壁骨折合并椎管狭窄,所有患者无神经症状,术后脊柱后凸畸形平均矫正4.7°,疼痛缓解率95%,且无新发神经症状。
OVCF所致疼痛一般分为椎体骨折引起疼痛和软组织及术后切口疼痛,骨水泥注入椎体后骨折疼痛即可缓解,术后6个月软组织疼痛逐渐缓解。本组患者术后疼痛比术前明显改善(P<0.05),且呈现随时间推移逐渐改善趋势;术后椎体前缘高度百分比较术前明显改善(P<0.05),但术后3 d与术后6个月无统计学差异(P>0.05)。因术后椎体前缘高度明显恢复,脊柱后凸畸形得到矫正(术前椎体后凸角度明显高于术后3 d和6个月,P=0.000)。我们认为手术的目的是增强椎体强度,恢复脊柱前柱稳定性,防止进一步塌陷,缓解腰背部疼痛,改善患者生活质量,而不是过度追求椎体高度及后凸角度的恢复[16,17]。骨水泥注入量与缓解患者疼痛无明显正相关;其次,伤椎椎体强度增加与骨水泥注入量也无正相关[18]。
PKP主要并发症如下。 ①脊髓及神经根损伤:一种原因是穿刺导致,与手术操作技术有关;另一种原因是骨水泥相关损伤,包括骨水泥直接对硬脊膜和脊髓的压迫作用和骨水泥凝固时产生的热量。胡明鉴等[19]报道采用单侧穿刺PKP治疗22例OVCF,3例发生骨水泥渗漏,其中2例沿椎静脉渗漏,1例沿椎旁渗漏,均无临床症状及神经损伤。②静脉渗漏及肺栓塞形成:骨水泥灌注时间窗是一个矛盾的选择,骨水泥过稀可以达到满意的渗透,在椎体松质骨内充分扩散,更符合生物力学要求,但极易渗漏,形成椎管内占位压迫脊髓或渗入静脉甚至形成肺栓塞;骨水泥越稠其流动性越差,可以减少渗漏,但错过时机后,骨水泥难以注入,未达到需要量即已凝固。骨水泥引起肺栓塞是由聚甲基丙烯酸酯引起,骨水泥在注入时机、位置、压力等多种因素作用下进入血液循环系统,进入肺循环,形成无症状性或症状性肺栓塞。③骨水泥渗漏:以椎管内和椎间孔骨水泥渗漏最为常见,椎体压缩骨折越严重,骨水泥渗漏的风险也就越大,我们认为这并不会导致严重的临床后果。多数骨水泥渗入椎旁软组织及椎间盘并不会引起临床症状[20],渗漏至邻近椎间盘被认为会引起相邻椎体应力增大易导致骨折[21]。
PKP治疗A3.2型新鲜OVCF我们的体会如下:①严格选择患者,排除有神经症状的患者;②术前行椎体压缩骨折手法复位,将突入椎管内骨块利用后纵韧带的牵拉作用将其复位;③缓慢并在C形臂动态监护下注入骨水泥;④控制好球囊压力,同时采用“扩张-放松-扩张”的渐进式复位方式;⑤准确掌握骨水泥注入时间窗;⑥必要时先少量注入 “拉丝期”骨水泥,待骨水泥凝固并占据骨折线后再继续注入“拉丝后期”骨水泥;⑦术后卧床1~2周佩戴支具逐步下地活动。本研究不足之处是样本量较少且随访时间较短,仍需要进一步临床观察。
参考文献
1 McClung MR. The relationship between bone mineral density and fracture risk. Curr Osteoporos Rep,2005,3(2):57-63.
2 Ling X, Cummings SR, Mingwei Q, et al. Vertebral fractures in Beijing, China: the Beijing Osteoporosis project. J Bone Miner Res,2000,15(10):2019-2025.
3 Bowden AE, Guerin HL, Villarraga ML,et al.Quality of motion considerations in numerical analysis of motion restoring implants of the spine. Clin Biomech (Bristol,Avon),2008,23(5):536-544.
4 Mathis JM, Wong W. Percutaneous vertebroplasty: technical considerations. J Vasc Interv Radiol,2003,14(8):953-960.
5 唐 海,陈 浩,王炳强,等.老年骨质疏松性重度椎体压缩骨折的椎体后凸成形术治疗.中华骨科杂志,2010,30(10):978-983.
6 唐 海,陈 浩,李 元.经皮椎体成形术与后凸成形术治疗骨质疏松性椎体压缩性骨折的临床疗效比较.中国骨质疏松杂志,2009,15(10):773-777.
7 陈仲强,袁 文,主译.AO脊柱手册(第2卷).济南:山东科学技术出版社,2010.27-37.
8 中华医学会骨质疏松和骨矿盐疾病分会.原发性骨质疏松症诊治指南(2011年).中华骨质疏松和骨矿盐疾病杂志,2011,4(1):2-17.
9 Hoshino M, Nakamura H, Terai H, et al. Factors affecting neurological deficits and intractable back pain in patients with insufficient bone union following osteoporotic vertebral fracture. Eur Spine J,2009,18(9):1279-1286.
10 Spiegl UJ, Beisse R, Hauck S, et al. Value of MRI imaging prior to a kyphoplasty for osteoporotic insufficiency fractures. Eur Spine J,2009,18(9):1287-1292.
11 Million R, Hall W, Nilsen KH, et al. Assessment of the progress of the back-pain patient 1981 Volvo Award in Clinical Science. Spine (Phila Pa 1976),1982,7(3):204-212.
12 NIH Consensus Development panel on Osteoporosis prevention, diagnosis, and therapy, March 7-29, 2000: highlights of the conference. South Med J,2001,94(6):569-573.
13 Watts NB, Harris ST, Genant HK. Treatment of painful osteoporotic vertebral fractures with percutaneous vertebroplasty or kyphoplasty. Osteoporos Int,2001,12(6):429-437.
14 Li CH, Chang MC, Liu CL, et al. Osteoporotic burst fracture with spinal canal compromise treated with percutaneous vertebroplasty. Clin Neurol Neurosurg,2010,112(8):678-681.
15 Hiwatashi A, Westesson PL. Vertebroplasty for osteoporotic fractures with spinal canal compromise. AJNR Am J Neuroradiol,2007,28(4):690-692.
16 Taylor RS, Taylor RJ, Fritzell P. Balloon kyphoplasty and vertebroplasty for vertebral compression fractures: a comparative systematic review of efficacy and safety. Spine (Phila Pa 1976),2006,31(23):2747-2755.
17 Eck JC, Nachtigall D, Humphreys SC, et al. Comparison of vertebroplasty and balloon kyphoplasty for treatment of vertebral compression fractures: a meta-analysis of the literature. Spine J,2008,8(3):488-497.
18 Dean JR, Ison KT, Gishen P. The strengthening effect of percutaneous vertebroplasty. Clin Radiol,2000,55(6):471-476.
19 胡明鉴,马红兵,刘 雅,等.中上胸椎骨质疏松性椎体压缩骨折的椎体成形术治疗.中国微创外科杂志,2011,11(11):1008-1010.
20 Mirovsky Y, Anekstein Y, Shalmon E, et al. Intradiscal cement leak following percutaneous vertebroplasty. Spine (Phila Pa 1976),2006,31(10):1120-1124.
21 Lin EP, Ekholm S, Hiwatashi A, et al. Vertebroplasty: cement leakage into the disc increases the risk of new fracture of adjacent vertebral body. AJNR Am J Neuroradiol,2004,25(2):175-180.

