2~15周岁儿童青少年睫状肌麻痹前后屈光度变化研究△
文惠园 姚静 沈阳 瞿小妹
选择正确的验光方式,开具合适的光学矫正镜片度数处方是矫正屈光不正的基础以及改善视功能的最重要方法。儿童屈光检查过程中,如未有效放松调节,可掩盖部分屈光不正,出现近视度数偏高、远视度数偏低等检查结果的偏差[1-2]。这种偏差一方面会影响屈光不正的诊断,影响流行病学的结果,加重社会、家庭和个人的负担;另一方面会影响正确的配镜,不合适的配镜会导致进一步的儿童视觉发育不良[3]。
为了控制调节,在儿童屈光检查时,推荐使用睫状肌麻痹验光,但儿童屈光检查是否每次都需要扩瞳仍存在争论。而且即使是快速睫状肌麻痹验光,也存在时间较长、视近模糊和畏光等问题,不受患者欢迎,也不利于在流行病学调查和临床初筛中推广。因此,正确评价非睫状肌麻痹下电脑验光结果在不同人群以及不同屈光状态下的价值在临床中具有重要意义。
复方托吡卡胺为临床常用的睫状肌麻痹剂。本研究通过比较儿童睫状肌麻痹前后屈光度差值的变化,以及这种变化与年龄和屈光状态的关系,希望为临床和流行病学研究选择正确的验光方式提供指导,现报道如下。
1 资料与方法
1.1 检查对象 本研究为自身对照研究。随机选取2016年9月1日~2017年4月30日本院眼科门诊就诊的儿童、青少年共894例,平均年龄为(7.3±2.9)岁;男性462 例、女性432例。所有入组患儿除屈光不正外,无明显眼疾、无明显眼位异常。
1.2 方法 入选患儿均接受眼科常规检查,包括裸眼视力、眼位、裂隙灯显微镜眼前节和眼后节检查。睫状肌麻痹前采用自动电脑验光仪(ARK-510A, NIDEK,日本)进行球镜(diopter of sphere, DS)、柱镜(diopter of cylinder, DC)和等效球镜(spherical equivalent, SE)屈光度评估。检测在坐姿下完成,受检者将下颌放置在下颌托上,同时将前额靠在额带上,注视自动电脑验光仪中的注视图案。检测者根据自动电脑验光仪显示器提示完成对焦,自动电脑验光仪自动测量3次并计算出平均值。睫状肌麻痹采用复方托比卡胺滴眼液(参天制药有限公司,日本),双眼每10 min滴用1次,共使用3次。睫状肌麻痹后再次进行电脑验光测量3次并取得其屈光度平均值。在此结果基础上在暗室中进行检影验光,最终评估DS、DC和SE。所有可配合主觉验光的患儿在检影验光后进行主觉验光以确认屈光度和评估最佳矫正远视力。仅右眼纳入统计分析。统计学分析时将894例分成4个年龄组(2~4周岁:2岁≤年龄<5岁;5~7周岁:5岁≤年龄<8岁;8~10周岁:8岁≤年龄<11;11~15周岁:11≤年龄<16岁)及5个屈光状态水平组(中高度远视:SE≥+3.00D;低度远视:+3.00 D>SE>+0.50 D;正视:+0.50 D≥SE≥-0.50 D;低度近视:-0.50 D>SE>-3.00 D;中高度近视:SE<-3.00 D)。
1.3 统计学处理 统计学采用SPSS 20.0 (SPSS Inc., IBM,美国)软件分析。睫状肌麻痹前后DS、DC和SE差异采用Wilcoxon分析。年龄和屈光状态的主效应及年龄×屈光状态的交互效应对睫状肌麻痹前后DS、DC和SE值变化量的影响采用混合线性模型Bonferroni两两比较法分析,P<0.05为差异有统计学意义。
2 结果
所有入选患儿检查配合良好,睫状肌麻痹前DS、DC和SE均值分别为( -0.48±3.14 )D、(-1.19±1.06)D和(-1.08±3.17)D;睫状肌麻痹后DS、DC和SE均值分别为(+0.40±3.48)D、(-1.09±1.04)D和(-0.15±3.50)D,差异有统计学意义(Z=-24.082,P<0.001;Z=-10.795,P<0.001;Z=-24.850,P<0.001)。睫状肌麻痹前、后各年龄及屈光状态水平DS、DC及SE值见表1。
DS和SE变化量均受患儿年龄(F=10.967,P<0.001;F=9.786,P<0.001),屈光状态(F=56.864,P<0.001;F=56.292,P<0.001)及年龄×屈光状态的交互影响(F=2.121,P=0.014;F=2.009,P=0.021)。但年龄(F=2.048,P=0.106)、屈光状态(F=1.341,P=0.253)及年龄×屈光状态的交互效应(F=0.479,P=0.927)对睫状肌麻痹前后DC变化量影响差异无统计学意义。
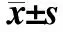
表1 睫状肌麻痹前、后各年龄及屈光状态组DS、DC及SE值(, D, n=894)
2.1 各年龄组睫状肌麻痹后DS、SE远视漂移量差异 睫状肌麻痹后2~4周岁(229例)、5~7周岁(331例)、8~10周岁(216例)和11~15周岁(118例)DS远视漂移量分别为(1.32±1.09)D、(0.98±0.89)D、(0.46±0.58)D和(0.49±0.67)D。SE远视漂移量分别为(1.39±1.09)D、(1.02±0.89)D、(0.51±0.61)D和(0.53±0.69)D。睫状肌麻痹后2~4周岁和5~7周岁儿童DS远视漂移量均显著高于8~10周岁儿童(post hocP<0.001;post hocP=0.001),2~4周岁组SE远视漂移量显著高于5~7周岁(post hocP=0.044)、8~10周岁(post hocP<0.001)和11~15周岁组(post hocP=0.028)(图1)。

图1. 各年龄组睫状肌麻痹前后DS和SE远视漂移量比较*示P<0.05;**示P<0.01
2.2 各屈光状态水平睫状肌麻痹后DS、SE远视漂移量差异 中高度远视(134例)、低度远视(230例)、正视(115例)、低度近视(266例)和中高度近视(149例)组睫状肌麻痹后DS远视漂移量分别为(1.84±1.25)D、(1.24±0.81)D、(0.68±0.62)D、(0.37±0.33)D和(0.50 ±0.74)D。SE远视漂移量分别为(1.91±1.28)D、(1.29±0.82)D、(0.74±0.63)D、(0.42±0.35)D和(0.53±0.71)D。如图2示,睫状肌麻痹后中高度远视组DS远视漂移量显著高于其余4组(post hocP值均<0.001),低度远视组DS远视漂移量显著高于正视组(post hocP=0.002)、低度近视组(post hocP<0.001)和中高度近视组(post hocP<0.001)。正视组与低度近视组(post hocP=0.739)和正视组与中高度近视组(post hocP=1.000)及低度近视与中高度近视组(post hocP=0.952)间远视漂移量未见显著差异。睫状肌麻痹后中高度远视组SE远视漂移量也显著高于其余4组(post hocP值均<0.001),低度远视组SE远视漂移量显著高于正视组(post hocP=0.002)、低度近视组(post hocP<0.001)和中高度近视组(post hocP<0.001)。正视组、低度近视组及中高度近视组间SE远视漂移量差异未见统计学意义(post hocP=1.000)。
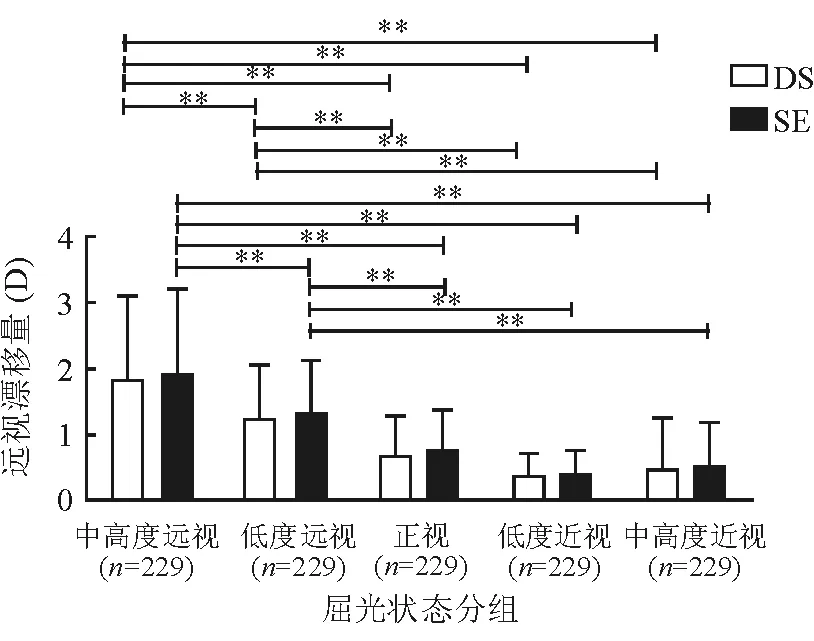
图2. 各屈光状态组的睫状肌麻痹前后DS和SE远视漂移量比较**示P<0.01
3 讨论
本研究结果显示,2~15岁儿童青少年各年龄段睫状肌麻痹后DS和SE均较睫状肌麻痹前发生显著的远视漂移。DS和SE变化量均受患者年龄、屈光状态及年龄×屈光状态的交互影响。2~4周岁儿童睫状肌麻痹后DS和SE远视漂移量显著高于其他各年龄组。远视患儿睫状肌麻痹后DS和SE远视漂移量显著高于正视和近视患儿。
人眼通过瞳孔括约肌与睫状肌张力的调节作用以及晶状体的调焦功能可看清不同距离的目标,即眼内睫状肌的收缩或松弛使晶状体弯曲度增加或减少,从而引起屈光度的增加或减少,使得处在不同距离的物体准确地落在视网膜上成像。眼调节功能在不同年龄以及不同屈光状态下的变化规律,一直是临床工作中关注的热点。一般认为,年龄越小调节功能越强,可能因学龄前儿童的屈光状态多数处于远视眼,而随着儿童年龄增长逐渐变成正视状态[4],并且远视眼的调节能力均大于正视眼和近视眼,成年后调节能力逐渐减弱。本研究2~10岁3个年龄组的儿童,随着年龄的增大,睫状肌麻痹前后DS和SE差值逐渐变小,验证了以往研究报道[5],即儿童年龄越小调节能力越强。
Zhao等[6]研究发现,睫状肌麻痹前后的SE均有差异。本研究结果也显示,睫状肌麻痹前后DS和SE变化在不同屈光状态下均有显著差异,睫状肌麻痹后远视眼偏高、近视眼偏低,即具有远视漂移的趋势。不同屈光度组间变化量也有统计学意义,远视眼和近视眼的屈光度越高其远视漂移量越大,而且远视眼的睫状肌麻痹前后变化比近视眼显著大,间接证明了远视眼的调节能力大于近视眼。但本研究中,正视眼组的睫状肌麻痹前后屈光度变化比低、中高度近视眼组大,这可能是因为调节反应与屈光状态存在相互适应机制,在近视发生、发展过程中的调节功能异常会随着近视度数的稳定而消失,表现出近视眼和正视眼调节反应无明显差异,即近视眼矫正至正视状态后,调节功能达到平衡状态而与正视眼是相似的[7]。
为了研究调节反应对DC的影响,我们又比较了睫状肌麻痹前后DC的变化,发现各年龄组睫状肌麻痹前后DC变化有显著差异,但不同年龄、屈光状态及年龄×屈光状态的交互效应对睫状肌麻痹前后DC变化量影响差异无统计学意义。但睫状肌麻痹前后散光变化量非常小,范围为0.069 9~0.144 1 D,即使有统计上意义,在临床上也意义不大。提示2~15岁儿童调节反应对散光均有轻微影响,且其变化量与年龄和DS无相关性,其与Yoo等[8]的研究结果一致。
临床上,睫状肌麻痹后主觉检影验光为儿童屈光检查的金标准,但流行病学上非睫状肌麻痹电脑验光常为儿童屈光检查的主要初筛调查方法。有研究[9]报道,儿童非睫状肌麻痹电脑验光的SE均值比睫状肌麻痹后检影验光的均值低。本研究也探讨了这2种方法的可比性,结果提示,儿童非睫状肌麻痹电脑验光的可靠性欠佳,临床上不能取代睫状肌麻痹后检影验光,只能作为参考。
本研究还存在一定的局限性。①采取门诊随机方法,对检查次数和矫正治疗情况未进行分组,初次检查的患儿可能因长期处于调节紧张状态而导致散瞳的困难,而已接受屈光矫正的患儿可能已处于调节平衡稳定状态,导致平常使用调节力的减少,从而影响结果的准确性。②最新版美国眼科临床指南(PPP)[10]提示,为了儿童正确的检影验光,适当的睫状肌麻痹是必要的;但选择理想的睫状肌麻痹剂,包括其安全性、起效与恢复时间、提供充分的睫状肌调节麻痹作用和副作用等,目前仍存争议。阿托品滴眼液虽对调节完全放松作用最佳,但起效较慢,持续时间较长,影响患儿生活与学习等原因,不受患儿欢迎。1%盐酸环戊酮的调节麻痹作用与阿托品效果相近而且恢复快。也有研究[11]表明,环戊酮和托吡卡胺合成的滴眼液可取代阿托品。本研究采用的睫状肌麻痹剂为0.5%复方托吡卡胺滴眼液,较早研究[12-13]认为复方托吡卡胺滴眼液对睫状肌麻痹的效果不充分,使用后仍存在残余调节力,但近年文献[14]报道其是一种有效的睫状肌麻痹剂。下一步我们将比较不同睫状肌麻痹剂的作用效果。③本试验睫状肌麻痹前后分别进行电脑验光与检影验光,虽然均为客观性验光,但目前对不同验光方法的准确性仍存在争议。有些研究[15-16]报道,儿童屈光检查中电脑验光和检影验光结果有显著差异,这种差异可能会对我们的结果产生一定的影响。④本研究各年龄组与屈光状态组的样本数量不等,可能也会导致一定的偏差。
儿童因处在视觉发育期,较容易出现屈光状态的变化以及对视觉质量的影响变化。若不戴合适度数的眼镜,容易造成视觉障碍并引起弱视,故有屈光不正患儿需定期复查准确验光配镜,但对儿童配镜是否每次均需要进行散瞳验光检查仍存在争论。根据本次研究统计结果,可推测儿童在不同年龄段和不同屈光状态下的睫状肌麻痹前后屈光度的变化规律;但针对个体,不同年龄和在不同屈光状态的儿童均有不同程度的调节反应,在实际临床工作中仅可参考,并慎重考虑是否有必要进行睫状肌麻痹验光检查,才能得到可信的验光结果,以提高屈光诊断的准确性。
综上所述,儿童调节力与年龄及屈光状态均有一定的相关性,即年龄越小调节能力越强,并且屈光不正程度越高调节能力也越强,远视性屈光不正者的调节力大于近视者。调节力对散光的影响不大,其与年龄及DS无相关性。
在临床工作中必须根据年龄特点以及屈光特性,客观评价非睫状肌麻痹验光结果的参考价值,主张首次进行屈光检查时必须进行睫状肌麻痹验光。在掌握了患者的屈光特性以及年龄变化特点后,再次随访时可以根据非睫状肌麻痹验光开具合理处方,但前提是以尽可能的雾视,控制调节为主。在检查中如发现明显调节波动时,必须进行睫状肌麻痹验光,这样才能在临床工作中避免近视的过矫而引起眼睛长期处于调节痉挛状态、人为远视性离焦、眼球壁扩张以及眼轴的延长,诱发近视进展;或者远视矫正不足,影响弱视治疗效果。
参考文献
[1] Choong YF,Chen AH,Goh PP.A comparison of autorefraction and subjective refraction with and without cycloplegia in primary school children[J].Am J Ophthalmol,2006,142(1):68-74.
[2] Fotouhi A,Morgan IG,Iribarren R,et al.Validity of noncycloplegic refraction in the assessment of refractive errors:the Tehran Eye Study[J].Acta Ophthalmol,2012,90(4):380-386.
[3] Resnikoff S,Pascolini D,Mariotti SP,et al.Global magnitude of visual impairment caused by uncorrected refractive errors in 2004[J].Bull World Health Organ,2008,86(1):63-70.
[4] Yahalom C,Tzur V,Blumenfeld A,et al.Refractive profile in oculocutaneous albinism and its correlation with final visual outcome[J].Br J Ophthalmol,2012,96(4):537-539.
[5] Lin Z,Vasudevan B,Ciuffreda KJ,et al.The difference between cycloplegic and non-cycloplegic autorefraction and its association with progression of refractive error in Beijing urban children[J].Ophthalmic Physiol Opt,2017,37(4):489-497.
[6] Zhao J,Mao J,Luo R,et al.Accuracy of noncycloplegic autorefraction in school-age children in China[J].Optom Vis Sci,2004,81(1):49-55.
[7] 李莹,汤欣,李丽华.近视眼不同屈光状态下调节反应量的观察[J].眼科新进展, 2011,31(1):75-77.
[8] Yoo SG,Cho MJ,Kim US,et al.Cycloplegic refraction in hyperopic children: effectiveness of a 0.5% tropicamide and 0.5% phenylephrine addition to 1% cyclopentolate regimen[J].Korean J Ophthalmol,2017,31(3):249-256.
[9] Dahlmann-Noor AH,Comyn O,Kostakis V,et al.Plusoptix Vision Screener: the accuracy and repeatability of refractive measurements using a new autorefractor[J].Br J Ophthalmol,2009,93(3):346-349.
[10] Wallace DK, Morse CL,Melia M,et al.Christiansen on behalf of the American Academy of Ophthalmology Preferred Practice Pattern Pediatric Ophthalmology/Strabismus Panel[J].Ophthalmology,2017,125(1):184-227.
[11] Sani RY,Hassan S,Habib SG,et al.Cycloplegic effect of atropine compared with cyclopentolate-tropicamide combination in children with hypermetropia[J].Niger Med J,2016,57(3):173-177.
[12] 刘丹,王小娟,李逸群,等.睫状肌麻痹剂在3~6岁学龄前儿童屈光度检查中的应用[J].中国斜视与小儿眼科杂志,2012,20(3):124-128.
[13] Milder B.Tropicamide as a cycloplegic agent[J].Arch Ophthalmol,1961,66(1):70-72.
[14] Manny RE,Hussein M,Scheiman M,et al.Tropicamide (1%): an effective cycloplegic agent for myopic children[J].Invest Ophthalmol Vis Sci,2001,42(8):1728-1735.
[15] Jorge J,Queirós A,Almeida JB,et al. Retinoscopy/autorefraction: which is the best starting point for a noncycloplegic refraction?[J].Optom Vis Sci,2005,82(1):64-68.
[16] Ozdemir O,Özen Tunay Z,Petricli S,et al.Comparison of non-cycloplegic photorefraction, cycloplegic photorefraction and cycloplegic retinoscopy in children[J].Int J Ophthalmol,2015,8(1):128-131.

