妊娠合并梅毒母婴阻断对妊娠结局及胎儿预后的影响
廖丽娟,廖朝青,黄霞
(1、江西省新余市疾病预防控制中心,新余 338000;2、江西省新余市中医院,新余 338000)
妊娠合并梅毒又称妊娠梅毒[1],是由梅毒螺旋体(苍白螺旋体)引起的一种慢性传染性疾病,可侵犯皮肤、黏膜和骨骼,诱发全身器官衰竭。妊娠梅毒大多数为很难被发现的潜伏梅毒,极易通过胎盘将梅毒螺旋体传染给胎儿,引起宫内感染,从导致流产、宫内窘迫、流产新生儿畸形等不良妊娠发生,亦可导致胎儿先天梅毒、低体质量、窒息和死亡,对患者及其家庭造成严重危害。有文献报道[2],早期进行抗梅毒母婴阻断治疗可有效减少妊娠梅毒患者发生不良妊娠结局,同时改善胎儿预后。本文旨在探究母婴阻断对妊娠梅毒患者妊娠结局和胎儿预后的影响,笔者整理报道如下。
1 资料与方法
1.1 一般资料 选取我市2013年1月-2016年12月诊断为PS患者66例,纳入标准:⑴梅毒酶联免疫吸咐试验(TP-ELISA)、甲苯胺红不加热血清试验(TRUST)检测均为阳性,为活动期梅毒;⑵患者自愿参与该研究。排除标准:⑴合并有严重心、脑、肝、肾等脏器病变者;⑵患有严重精神障碍者;⑶临床资料不全者。将所有患者分为治疗组和对照组,其中,治疗组38例,年龄在18-42岁,平均年龄为(27.9±5.4)岁;初产妇 15例,经产妇 23例;早期妊娠8例,中期妊娠6例,晚期妊娠24例;一期梅毒2例,二期梅毒1例,隐性梅毒35例;TRUST滴度1:16的4例,1:8的34例。对照组28例,年龄在22-43岁,平均年龄为(27.1±5.8)岁;初产妇9例,经产妇19例;早期妊娠1例,晚期妊娠27例;隐性梅毒 28例;TRUST滴度 1:32的 1例,1:16的5例,1:8的22例。经统计学检验,上述两组一般资料差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准 妊娠梅毒诊断标准[3]:⑴孕妇及其配偶或性伴侣曾有不洁性行为、不安全输血或曾感染过梅毒;⑵暗视野显微镜检查:可在患者淋巴结穿刺液或皮肤黏膜损害处检测到梅毒螺旋体;⑶梅毒血清学检查:TP-ELISA、TRUST均阳性。新生儿先天梅毒诊断标准:⑴新生儿母亲为梅毒患者;⑵新生儿TP-ELISA、TRUST均阳性,且TRUST滴度持续上升,高于其母亲4倍;⑶具有全身斑疹、腹腔积液、肢端掌趾脱皮等先天梅毒临床症状和体征。
1.3 方法 对照组未施加任何抗梅毒母婴阻断治疗,治疗组按我国规范治疗标准:苄星青霉素(华北制药股份有限公司,国药准字H20044727)肌肉注射,240 万单位/次,1 次/周,3 次/疗程,青霉素过敏者给予红霉素肠溶片 (广东台城制药有限公司,国药准字 H44021101)口服,500mg/次,4 次/d,30d/疗程。早期妊娠者于妊娠初3个月内治疗1个疗程,妊娠末3个月内治疗1个疗程;中期妊娠者自确诊之日治疗1个疗程,妊娠末3个月内治疗1个疗程;晚期妊娠者确诊即治疗。用药后每月复查1次TRUST检查,若3个月内血清滴度未降低2个稀释度,应予复治。同时所有患者丈夫或性伴侣应接受检查,给予抗梅毒治疗,治疗期间避免性生活。
1.4 观察指标 ⑴比较两组正常产、早产、宫内窘迫、流产、新生儿畸形等妊娠结局;⑵比较两组正常新生儿、先天梅毒、低体质量等胎儿预后;⑶比较两组胎儿梅毒血清学实验结果。
1.5 统计学方法 采用SPSS 22.0软件包进行数据分析处理,计数资料用率表示,采用χ2检验,以P<0.05代表差异具有统计学意义。
2 结果
2.1 两组妊娠结局比较 治疗组正常产率显著高于对照组(P<0.05),早产、宫内窘迫、流产、新生儿畸等不良妊娠发生率均显著低于对照组 (P<0.05),见表1。
2.2 比较两组胎儿预后情况 治疗组正常新生儿率显著高于对照组(P<0.05),先天梅毒、低体质量、新生儿死亡率明显低于对照组(P<0.05),见表2。
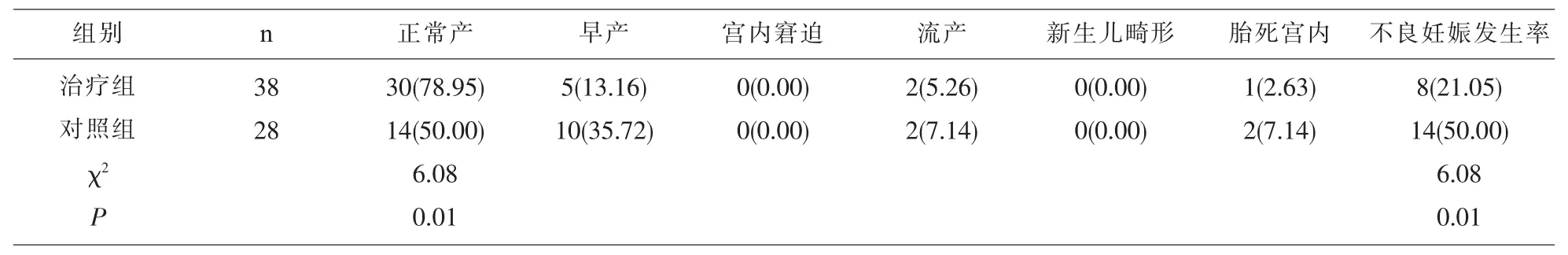
表1 两组妊娠结局比较[n(%)]
2.3 两组胎儿血清学实验比较 两组胎儿出生后立即进行梅毒血清学检查TP-ELISA均为阳性,治疗组TRUST阴性有27例,阴性率为77.14%,TRUST阳性有8例。对照组TRUST阴性有14例,阴性率为58.33%,TRUST阳性有9例,治疗组TRUST阴性率均明显高于对照组(P<0.05)。
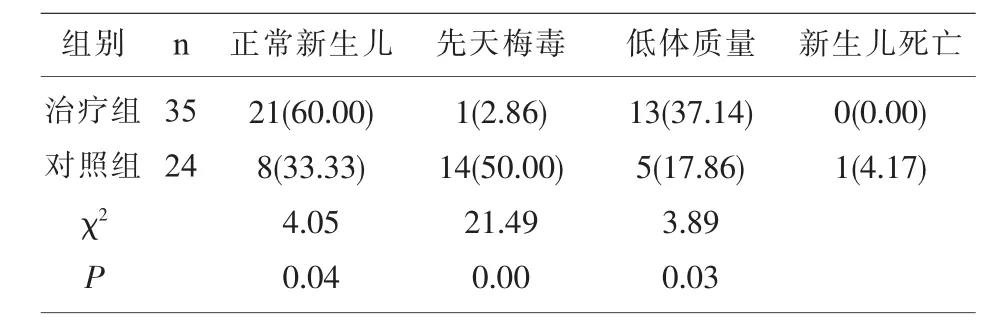
表2 比较两组胎儿预后情况[n(%)]
3 讨论
梅毒为我国乙类防治管理传染病,是由梅毒螺旋体通过血液接触、性接触和母婴传播等途径在人群中引起感染。据WHO统计[4],全球每年新发病例1200多万,而我国梅毒感染人数也急剧增长,已成为报告病例数最多的性病,严重影响人类健康。妊娠梅毒是所有梅毒中危害性最大的一类,可由胎盘将梅毒病原体传给下一代引起血行感染,导致胎儿早产、流产、畸形或死亡,同时能够导致胎儿先天梅毒、低体质量。妊娠梅毒亦可在分娩过程中通过胎儿破损皮肤、黏膜感染病原体即产道感染。先天梅毒常在新生儿出生后2-3周发病,可表现为全身皮疹、病理性黄疸、贫血和白细胞减少等症状,晚期亦能够引起全身多器官损害和新生儿死亡。研究发现母婴阻断是减少传染性疾病母婴传播的有效途径[5],在妊娠早期梅毒未通过胎盘前,进行母婴阻断可避免胎儿感染梅毒,然而若未及时治疗,在妊娠晚期胎儿已感染梅毒时,再进行母婴阻断亦可使胎儿宫内得到治疗,预防先天梅毒发生,因此,一旦发现妊娠梅毒,应及时采取母婴阻断。
本研究结果显示,治疗组正常产比例(78.95%)明显高于对照组(50.00%),治疗组早产、宫内窘迫、流产等不良妊娠比例均明显低于对照组,且无新生儿畸形发生,表明母婴阻断可提高妊娠梅毒患者正常产比例,降低不良妊娠结局。有研究发现[6],妊娠梅毒孕妇TRUST滴度越高,胎儿预后效果越差。观察两组新生儿预后情况,治疗组正常新生儿比例(60.00%)明显高于对照组(33.33%),先天梅毒、低体质量、新生儿死亡等不良妊娠比例明显低于对照组,说明母婴阻断干预治疗可提高正常新生儿比例,降低胎儿不良预后发生。TP-ELISA是梅毒确证实验,TRUST是梅毒初筛实验,TP-ELISA为阳性可证实患有梅毒,在其阳性结果下,TRUST可用于疗效观察,阴性为治愈,阳性则需要治疗,且滴度越高传染性越强。通过对两组新生儿梅毒血清学实验监测和随访,两组TP-ELISA均为阳性,治疗组TRUST阴性率77.14%,对照组TRUST阴性率为58.33%,治疗组TRUST阴性率明显高于对照组,提示母婴阻断干预妊娠梅毒可提高新生儿TRUST阴性率。
综上所述,在产检时应进行梅毒筛查,尽早发现潜伏梅毒采取措施,进行有效的规范治疗和母婴阻断可降低早产、宫内窘迫、流产、胎儿畸形等不良妊娠结局的发生,减少胎儿先天梅毒、低体质量、死亡的出现,提高正常产和正常新生儿的比例,从而提高胎儿存活率和出生人口质量。
参考文献
[1]石婧,刁友涛,李晓伟.不同治疗时机对妊娠合并梅毒患者妊娠结局及胎儿预后的影响 [J].中国皮肤性病学杂志,2013,27(5):274-276.
[2]李晓,李瑞琼,杜晓琴,等.产前抗梅毒治疗对妊娠期梅毒患者妊娠结局影响的临床研究[J].中国性科学.2016,25(1):74-78.
[3]刘珍珍,刘一鸣,李琼,等.连南瑶族县孕妇血清胎球蛋白-A水平与妊娠结局的关系[J].中山大学学报(医学科学版),2013,34(9):311-315.
[4]程瑶,张晓玲.腹腔镜手术治疗妊娠期妇科疾病的临床分析[J].江西医药,2017,52(9):888-890.
[5]陈媛媛,张西艺,李维玲,卢占斌.抗梅毒治疗对妊娠梅毒患者妊娠结果和围产儿预后的影响研究 [J].中国地方病防治杂志,2016,31(9):1071-1072.
[6]连炬飞,黄瑞玉,刘紫菱.妊娠合并梅毒早期诊断及于预治疗对优生优育的临床义[J].中国妇幼保健,2015,30(11):1048-1050.
[7]王红英,李漪,胡芳.妊娠期生殖道感染对妊娠结局影响的临床研究[J].中华医院感染学杂志,2013,23(18):4438-4440.
[8]吴剑波,张艳林.妊娠合并梅毒患者围产预后因素探讨[J].江西医药,2013,48(10):860-862.

