经胸封堵与正中开胸修补室间隔缺损的倾向性评分对比
曹勇 陈波 胡楝 刘超 程华森 韦国雄 池繁武 余观水
高州市人民医院心血管外科(广东高州525200)
近年来采取食管超声(transesophageal echocar⁃diography,TEE)引导下经胸非体外循环封堵婴幼儿先天性心脏病成为新热点[1⁃4]。然而,由于临床证据不足及缺乏长期的随访,部分学者对经胸封堵治疗先心病仍存在顾虑,需继续进行临床及随访来评估其长期安全性和有效性[5]。因此,本研究采用倾向性评分对比匹配的研究方法,比较本院2014年5月至2016年5月经胸封堵或正中开胸修补室间隔缺损(ventricular septal defect,VSD)患儿的临床资料并进行随访,评价经胸封堵和正中开胸治疗室间隔缺损的效果差异。
1 资料与方法
1.1 一般资料选取2014年5月至2016年5月在高州市人民医院单纯行室间隔缺损治疗的患儿,共368例,分为经胸封堵组和正中开胸组,其中经胸封堵组(微创组)40例,男21例、女19例,年龄(13.30±10.62)个月,体重(8.48±2.05)kg。患儿均有不同程度的体质差、易气促及感冒等临床表现,胸骨左缘3~4可闻及收缩期杂音。超声心动图提示VSD,室水平左向右分流,X线胸片均提示心影增大,双肺有充血改变,心胸比率为0.53±0.20。两组的术前基本情况,以年龄、性别、体重、室间隔缺损类型、缺损大小、边缘与主动脉瓣膜距离等为参数。以经胸封堵组和正中开胸组为1/0二进制处理指标,以身高、术前肺动脉压值作为协同变量,卡钳值选0.2,采用Logistic回归公式进行倾向性匹配评分,配比度为1∶1,评分相近的病历匹配,在328例正中开胸手术中选取40例与经胸封堵组匹配的病例,对两组进行围手术期及随访数据对比,评价其效果。术前患者资料见表1。

表1 两组患者一般资料比较Tab.1 Comparison of general data in two groups of patients x±s
1.2 手术适应证与方法
1.2.1 经胸VSD封堵组根据2011年中国专家经胸封堵室间隔缺损共识[6],本研究的适应证为:(1)年龄通常≥3个月龄;(2)有血流动力学异常的单纯膜周部VSD,1岁以内者VSD直径4~8 mm;(3)有血流动力学异常的单纯肌部VSD,直径>3 mm和多发肌部VSD;(4)干下型VSD不合并明显主动脉瓣脱垂者,1岁以内VSD直径<6 mm。手术方法:患儿全身麻醉气管插管后,置入食管超声探头,使用食管超声检查,明确VSD位置、与瓣膜关系、距离和室间隔厚度,确定准备使用的封堵器类型和大小。患儿取平卧位,消毒铺巾,胸骨正中下段剑突处或胸骨旁肋间开小切口2~3 cm,悬吊心包,暴露右心室面,TEE确认右心室面穿刺点,准备输送系统和封堵器,封堵器在螺母端用滑线缝合一针以备释放封堵器后脱落回收。肝素化后在右心室的穿刺点以滑线带垫片缝褥式荷包,18G动脉穿刺针行穿刺,进入右心室腔后退出针芯送入导引钢丝,在TEE引导下经过VSD进入左心室,退出穿刺管,沿钢丝送入相应大小的输送短鞘至左心室腔内,退出导丝及鞘芯,连接输送系统送入VSD封堵器,先释放封堵器的左心室面伞盘,再轻轻回拉鞘管,再释放右心室面伞盘。食管彩超证实无瓣膜返流,封堵器位置满意,无残余分流等情况,释放封堵器,退出鞘管,打结荷包缝合,缝合心包,留置心包引流管,逐层关胸。术毕送心外ICU重症监护。
1.2.2 传统体外循环下直视VSD修补组手术适应证广,廉价。手术方法:患儿气管插管下全身麻醉,取仰卧位,全胸骨切开。取自体心包备用,戊二醛处理。建立体外循环(cardiopulmonary by⁃pass,CPB),给予肝素 3 mg/kg,主动脉阻断,心脏停跳。根据VSD的部位做相应心脏切口,探查VSD情况及是否合并其他畸形需同期矫治。缝合修补VSD,鼓肺排气,关闭心脏切口,排气,心脏复跳,循环稳定后停CPB,中和肝素,止血,引流,常规关胸。术毕送心外ICU重症监护。
1.3 术后资料及随访传统正中开胸修补室间隔缺损不需抗凝治疗,经胸封堵室间隔缺损术后常规予口服阿司匹林3~5 mg/kg抗凝6个月治疗。两组患儿术后24 h复查心电图、胸部X线片和心脏彩超。出院后1、3、6个月和1年复查心脏彩超、心电图及胸部X线片。随访是否出现心律失常、残余分流、瓣膜反流等情况。
1.4 统计学方法统计分析采用SPSS 21软件完成。计量资料以均数±标准差表示,计数资料以百分比(%)描述。采用Logistic回归进行倾向性评分匹配,定量资料采用t检验或U检验。分类变量资料采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 手术结果正中开胸组均手术成功,封堵组38例(95%)封堵成功,2例(5.00%)患儿术中中转正中开胸体外循环下修补,其中,1例释放封堵器后食管超声示新发三尖瓣中量返流,1例为干下型VSD用偏心伞后出现主动脉瓣返流。两组围手术期无死亡、脑梗塞、恶性心律失常等严重并发症。见表2。
2.2 随访结果对两组患儿通过门诊或电话随访12~28个月,平均随访(18.89±6.27)个月,随访期间正中开胸组无特殊;经胸封堵组无封堵器移位,无明显残余分流、无明显瓣膜返流以及心律失常等并发症。两组随访期间无死亡。
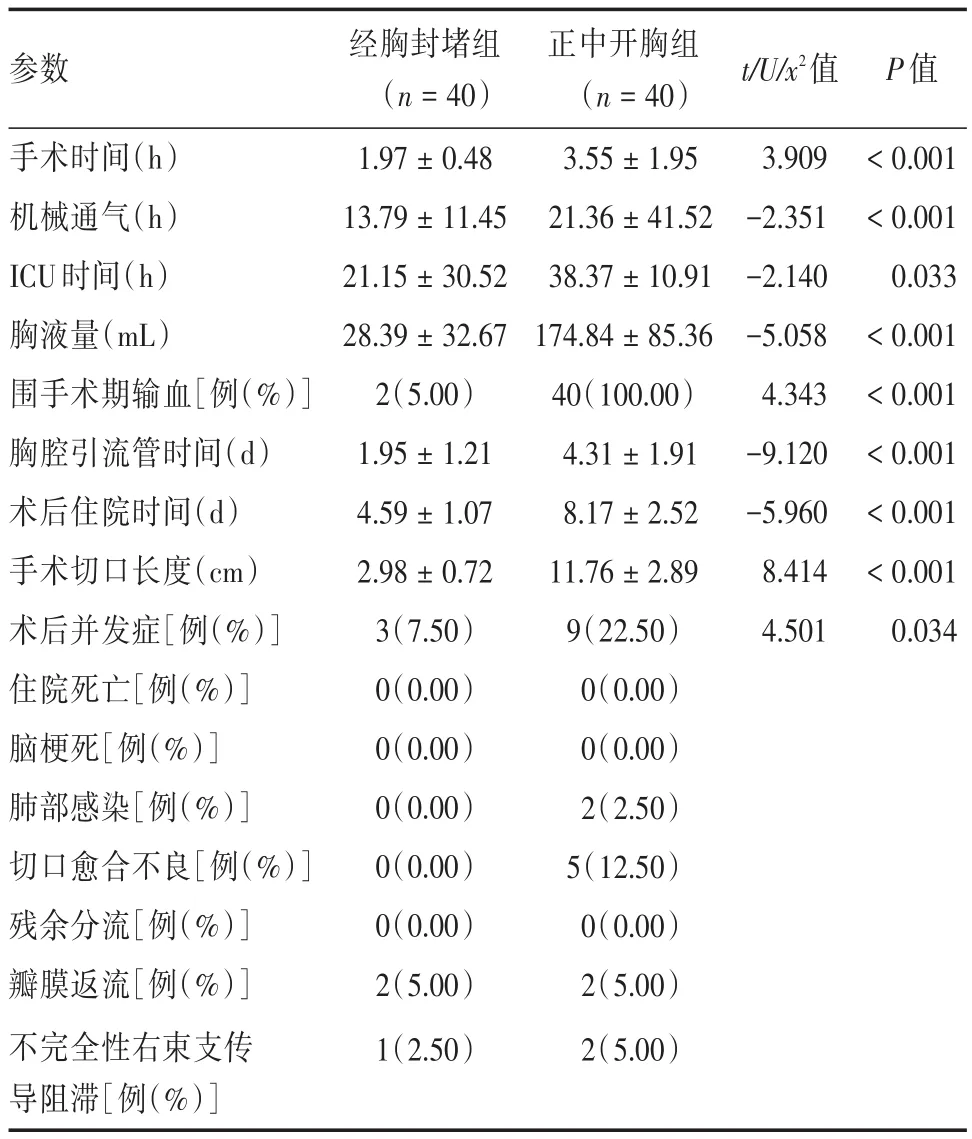
表2 两组围手术期情况比较Tab.2 Comparison of the perioperative period of two groups x±s
3 讨论
随着介入器械、理念和技术的不断发展,经皮介入封堵先天性心脏病在临床上逐渐开展[7]。但是对于低龄、低体重患儿,受体重轻、外周血管小及放射辐射等因素影响,经皮介入封堵室间隔缺损受到限制而往往仍需要行正中胸骨外科手术纠正心内缺损。然而,正中开胸外科手术需要劈开胸骨,在体外循环心脏停跳下操作,输血、手术创伤都较封堵治疗明显高,并且在低龄、低体重患儿可引起术后心功能不全等并发症等。为了避免外科巨大创伤及体外循环等风险,随着器械、输送系统及操作技术的进步,临床开始经胸不停跳下行室间隔缺损封堵术,获得满意效果[8⁃10]。
国内相关单位对经胸封堵治疗VSD抱积极的态度,相关文献及多中心研究表明,经胸封堵实现了不开胸,创伤小,恢复快等优点,其疗效也明显优于正中开胸修补室间隔缺损[11⁃12]。然而,国外有文献认为封堵治疗室间隔缺损跟正中开胸修补疗效相当,并且保持需要长期临床试验评估其安全性和有效性[13⁃14]。此外,国内关于两种术式的比较,相关文献往往是回顾性的一般比较,在统计学方法上可能对结果造成一定的偏倚。鉴于此,本文采用倾向性评分匹配的方法,以图在回顾性研究中获得更加客观的评估。
本中心自2004年开展心脏介入封堵先心病的临床实践,2013年开展食管超声引导下经胸封堵房间隔缺损、室间隔缺损。经胸封堵室间隔缺损,笔者体会如下:(1)具有更加直观的小创伤,无体外循环并发症,并且无需X射线,无需输血,术后恢复快。(2)操作相对简单,直接暴露右心室,操作路径缩短,明显提高操作性;在克服学习曲线后,明显减少该术式的操作时间。(3)在TEE监测下手术,提高封堵成功率及减少并发症,并且可以根据需要及时中转开胸处理。(4)对室间隔缺损封堵需要把握严格的适应证,对选择不同类型的封堵器也需要精心考虑。(5)需要术者熟悉心脏解剖结构,对彩超医师技术要求更高,需要外科、彩超科、麻醉科等团队协调合作[15⁃16]。
本研究共入组368例室间隔缺损患儿,采用倾向性评分匹配对比研究的方法,找出最匹配的80例(封堵组40例,开胸组40例)进行统计分析,从而减少了数据间的偏倚,提高可比性,得出更加科学的结论。经胸封堵组在手术时间[(1.97±0.48)hvs.(3.55± 1.95)h]、机械通气时间[(13.79±11.45)hvs.(21.36 ± 41.52)h]、ICU 停 留 时 间[(21.15 ± 30.52)hvs.(38.37 ± 10.91)h]、胸液量[(28.39 ± 32.67)mLvs.(174.84 ± 85.36)mL]、手术切口长度[(2.98±0.72 cmvs.(11.76±2.89)cm]等较正中开胸组明显改善,两组间在术后瓣膜返流、心律失常、残余分流等并发症未见明显差异。随访期间两组生存及并发症无明显异常。由此可见,经胸封堵室间隔缺损是安全,可行的。
本研究优化了统计学方法,减少偏倚,增加了两种术式的可比性,力图获得更加科学的结论,但本研究仍是回顾性分析,具有一定的局限性,并且本组病例数较少,需要进一步增加样本量及继续随访。
综上,食管超声引导下经胸室间隔缺损封堵术具有创伤小、安全、并发症少、术后恢复快、不受年龄限制、无放射性损伤、无需体外循环及输血等优点。严格掌握适应证,经胸封堵婴儿室间隔缺损近期及中期治疗效果肯定,具有良好的应用前景,是一种简单安全的治疗方法。
[1]XING Q S,WU Q,SHI L,et al.Minimally invasive transthorac⁃ic device closure of isolated ventricular septal defects without cardiopulmonary bypass:Long⁃term follow⁃up results[J].J Tho⁃rac Cardiovasc Surg,2015,149(1):257⁃264.
[2]PAN S L,XING Q S,CAO Q,et al.Perventricular device clo⁃sure of doubly committed subarterial ventral septal defect through left anterior minithoracotomy on beating hearts[J].Ann Thorac Surg,2012,94(6):2070⁃2075.
[3]陆国梁,马伦超.经胸微创室间隔缺损封堵术142例[J].实用医学杂志,2015,31(8):1294⁃1295.
[4]胡振奎,吴伟敏.室间隔缺损不同手术方式的对比研究[J].实用医学杂志,2011,27(18):3363⁃3365.
[5]HONGXIN L,WENBIN G,LIANG F,et al.Perventricular de⁃vice closure of a doubly committed juxtaarterial ventricular sep⁃tal defect through a left parasternal approach:midterm follow⁃up results[J].J Cardiothorac Surg,2015,10:175.
[6]中国医师协会心血管外科医师分会.经胸微创室间隔缺损封堵术中国专家共识[J].中华胸心血管外科杂志,2011,27(9):516⁃518.
[7]QIN Y,CHEN J,ZHAO X,et al.Transcatheter closure of peri⁃membranous ventricular septal defect using a modified double⁃disk occluder[J].Am J Cardiol,2008 ,101(12):1781⁃1786.
[8]OMELCHENKO A,GORBATYKH Y,VOITOV A,et al.Per⁃ventricular device closure of ventricular septal defects:results in patients less than 1 year of age[J].Interact Cardiovasc Tho⁃rac Surg,2016 ,22(1):53⁃56.
[9]QUANSHENG X,SILIN P,ZHONGYUN Z,et al.Minimally in⁃vasive perventricular device closure of an isolated perimembra⁃nous ventricular septal defect with a newly designed delivery system:Preliminary experience[J].J Thorac Cardiovasc Surg,2009 ,137(3):556⁃559.
[10]刘勇,刘健.经胸微创房间隔、室间隔缺损封堵术与传统手术对比研究[J].实用医学杂志,2011,27(14):2596⁃2598.
[11]YANG X C,LIU D B.Minimally invasive perventricular device closure of ventricular septal defect:a comparative study in 80 patients[J].Chin Med Sci J,2014 ,29(2):98⁃102.
[12]ZHANG G C,CHEN Q,CHEN L W,et al.Transthoracic echo⁃cardiographic guidance of minimally invasive perventricular de⁃vice closure of perimembranous ventricular septal defect without cardiopulmonary bypass:initial experience[J].Eur Heart J Cardiovasc Imaging,2012 ,13(9):739⁃744.
[13]FU Y C,BASS J,AMIN Z,et al.Transcatheter closure of peri⁃membranous ventricular septal defect using the new Amplatzer membranous VSD occluder:results of the U.S:phase I trial[J].J Am Coll Cardiol,2006,47(2):319⁃325.
[14]MICHEL⁃BEHNKE I,EWERT P,KOCH A,et al.Device clo⁃sure of ventricular septal defects by hybrid procedures:a multi⁃center retrospective study[J].Catheter Cardiovasc Interv,2011,77(2):242⁃251.
[15]YOU T,YI K,DING Z H,et al.Transcatheter closure,mini⁃invasive closure and open⁃heart surgical repair for treatment of perimembranous ventricular septal defects in children:a proto⁃col for a network meta⁃analysis[J].BMJ Open,2017,7(6):e015642.
[16]OU⁃YANG W B,WANG S Z,HU S S,et al.Perventricular de⁃vice closure of perimembranous ventricular septal defect:effec⁃tiveness of symmetric and asymmetric occluders[J].Eur J Car⁃diothorac Surg,2017,51(3):478⁃482.

