反加疗法在腹腔镜双侧卵巢子宫内膜异位囊肿术后联合GnRH-α和替勃龙治疗的探讨
, ,,
(江苏省苏北人民医院妇科,江苏 扬州 225000)
子宫内膜异位症(endometriosi,EMS)是育龄期妇女常见的疾病之一,疾病特点为具有增殖活性的子宫内膜出现在子宫腔以外的其他位置,虽是良性疾病却具有类似恶性肿瘤的种植、复发等特点,除了根治性手术,药物和保守性手术很难达到治愈的效果。卵巢子宫内膜异位囊肿是EMS最常见的类型,腹腔镜卵巢囊肿剥除的保守性手术是公认的一线治疗方案,但术后有较高的复发率,Nothnick等[1]研究表明双侧卵巢子宫内膜异位囊肿的患者术后2年复发率为39.2%,明显超过单侧囊肿。术后应用促性腺激素释放激素激动剂(gonadotropin-releasing hormone agonist,GnRH-α)减少复发已得到学者们认可,但GnRH-α导致的低雌激素状态会带来血管舒缩症状和骨质丢失等问题,影响患者的生活质量。目前也有关于反加疗法的应用,目的在于改善低雌激素引起的一系列不良反应,为了进一步了解反加疗法的适应人群,及其安全性,我们进行了研究。
1资料与方法
1.1研究对象
1.1.1纳入标准
①2013年2月至2015年8月,选择在江苏省苏北人民医院行腹腔镜双侧卵巢子宫内膜异位囊肿剥除手术治疗的患者83例,作为研究对象。术前均经阴道超声检查有双侧卵巢囊肿,囊肿直径≥3cm,B超显示囊肿以液性为主,其内见密集光点;②均为已婚患者,短期内无生育要求,术前月经基本规则,于月经净后3~7d施行手术;③年龄20~45岁,平均年龄32.00±6.33岁;④无其他内分泌合并症,无肝肾等重要器官疾病,术前3个月无激素治疗病史;⑤实验对象知情同意。
1.1.2排除标准
①疑似恶性肿瘤; ②生理性囊肿可能;③既往有血栓栓塞性疾病。
1.1.3分组标准
术前均详细告知患者GnRH-α及反加疗法的利与弊,按照患者的知情选择的结果分为A、B组,A组48例为GnRH-α组,愿意接受反加疗法的纳入B组,共35例为GnRH-α+替勃龙组,并签署伦理知情同意书。
1.2研究方法
1.2.1手术及用药方法
腹腔镜手术均在全麻下进行。术中先以胆囊穿刺针(12#)在卵巢囊肿游离面刺入囊肿,吸出粘稠的囊液并反复以生理盐水灌注和冲洗囊腔直至囊液清亮。分离粘连,恢复盆腔解剖,再行卵巢囊肿囊壁剥除术。采取边剥边凝法,出血点予以PK钳进行点状电凝。接近卵巢固有韧带和骨盆漏斗韧带连接处的出血点,予以3-0可吸收线8字缝合止血。卵巢囊壁剥除后,将剩余的正常卵巢组织缝合成形,双侧卵巢囊肿同法。术前告知患者GnRH-α治疗和反加疗法的利与弊,术后根据患者意愿分为A、B两组。A组患者于术后第3~5天开始予以亮丙瑞林1支(博恩诺康,通用名醋酸亮丙瑞林缓释微球,3.75mg×1支)7号针头于上臂皮下注射,间隔4周,共给药3次。B组患者于术后第3~5天开始予以亮丙瑞林1支皮下注射,于注射第2针开始,每晚口服7-甲基异炔诺酮2.5mg(替勃龙,利维爱,规格2.5mg×1片),直至术后3个月(博恩诺康注射第3针后1个月)结束。
1.2.2指标检测
所有患者于术前月经周期的3~5d空腹抽取静脉血5mL用于血清基础性激素促卵泡素(follicle-stimulating hormone,FSH)、、雌二醇(estradiol,E2)和血清骨钙素血清骨钙素(serum osteocalcin,BGP)水平检测,术后3个月,复测患者血清基础内分泌激素FSH、E2水平和血清骨钙素BGP水平。检测FSH、E2用上海贝西公司提供的测定药盒,使用法国罗氏诊断公司生产的Modular E170全自动化学发光仪,按说明书测定。用酶联免疫吸附测定(enzyme-linked immuno sorbent assay,ELISA)法检测血清BGP,按骨钙素试剂盒(上海酶联生物科技)说明操作。
1.2.3 Kupperman评分
由专人对A、B两组患者术后3个月的围绝经期症状进行记录,采用改良Kupperman评分法测定,评估患者低雌激素状态引起的围绝经期症状的严重程度。评分标准:潮热出汗×4,耳鸣麻木刺痛×2,失眠×2,烦躁×2,忧郁,头晕,疲倦,肌肉关节痛,头痛,心悸,皮肤瘙痒,阴道干疼,性生活质量,泌尿系感染等;每种症状按程度无、轻、中、重分别计0、1、2、3分;症状评分=基本分×程度分,各项症状评分总和总分为54分,评分越高表示患者症状越明显。
1.2.4疼痛视觉模拟评分
由专人对A、B两组患者术后3个月的痛经、盆腔痛、性交痛的程度进行调查评分,0分:表示无痛;3分以下:轻微疼痛;4~6分:疼痛明显,尚能忍受;7~10分:疼痛难忍。总分越高,疼痛越明显。
1.3统计学方法
2结果
2.1两组患者基础临床资料比较
在83例患者中,术后病理分析结果均符合子宫内膜异位囊肿,A、B两组患者的术前FSH、E2和BGP水平,平均年龄、体质量指数、手术时间、术中出血量无显著差异(均P>0.05),见表1。



资料A组(n=48)B组(n=35)t/χ2P平均年龄(岁)31.00±7.2233.00±5.911.260.09年龄≥35岁31(64.58)20(57.14)0.661.22BMI(kg/m2)21.00±3.1222.00±2.730.190.71手术时间(min)43.21±11.5044.54±7.260.110.80出血量(mL)38.32±9.3131.62±8.720.090.91FSH(mIU/mL)6.32±2.856.52±1.321.450.07E2(pg/mL)62.23±6.3566.15±11.261.320.08BGP(μg/L)17.88±6.3518.11±7.351.730.06
2.2两组患者基础性激素和骨钙素水平的比较
术后3个月,A、B两组血清FSH、E2水平和术前相比,均明显降低,差异有显著性(t值分别为4.21、5.073、5.73、2.99,均P<0.05),A、B两组组间相比,反加治疗组B组E2水平高于A组,FSH水平低于A组,差异均有显著性(t值分别为2.83、2.68,均P<0.05)。
术后3个月,A组血清骨钙素BGP水平和术前相比,明显升高,差异有显著性(t=2.64,P<0.05),B组和术前相比则无明显变化(t=0.69,P>0.05),其中A组中年龄>35岁患者,和术前相比明显升高,差异有显著性(t=3.81,P<0.05,),而A组中年龄≤35岁的患者和和术前相比变化不明显(t=0.81,P>0.05),B组中不同年龄段患者和术前相比均无明显差异(t值分别为0.76、0.62,均P>0.05),说明A组术后血清骨钙素水平的增高,主要因为年龄>35岁的患者血清骨钙素的异常波动。两组相比,A组BGP水平高于B组,差异有显著性(t=2.58,P<0.05),见表2。


2.3两组患者改良Kupperman评分和VAS评分的比较
术后3个月,改良Kupperman评分A、B两组相比,反加疗法组B组较A组显著降低(t=3.99,P<0.05),说明经过反加疗法,B组患者的围绝经期症状得到了改善。A、B两组患者VAS评分相比差异无显著性(t=0.53,P>0.05),见表3。
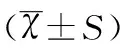


组别例数(n)Kupperman评分VAS评分A组4815.22±2.012.32±1.11B组357.31±2.632.06±0.87t3.990.53P0.010.47
3讨论
腹腔镜卵巢子宫内膜异位囊肿剥除术后,个体化的后续治疗和分类随访管理,和手术应视为同等重视。术后常会面临的问题有:卵巢储备功能的下降、如何促进生育以及控制复发等。由于双侧卵巢子宫内膜异位囊肿较高的复发率,术后使用GnRH-α是常见的治疗方案。 GnRH-α疗程为3~6个周期,美国食品药物管理署(food and drug adminis ̄tration, FDA)规定GnRH-α的治疗周期不宜超过6个月。有学者研究,最早在使用GnRH-α后3周,患者就会出现潮热、烦躁、失眠等不适症状,以及骨质丢失等系列问题。反加疗法是通过外源性的药物来改善使用GnRH-α所产生的围绝经期症状等不良反应,但由于个体差异的存在,反加疗法适应的人群、以及药物的治疗方案尚未形成统一标准。
3.1 GnRH-α和反加疗法对激素水平的影响
子宫内膜异位症是一种激素依赖性疾病,其发生、发展、复发均与雌激素有一定的相关性。GnRH-α具有药物去势的作用,与垂体GnRH受体有很强的亲和力,连续使用,则会对垂体产生降调作用,当垂体GnRH受体耗尽时,患者体内会处于雌激素水平过低的状态,降至绝经的水平。长期的低雌激素水平,可以使异位内膜病灶萎缩预防其复发,但同时也会给患者带来类似“围绝经期综合征”的不良反应,如潮热出汗、失眠、情绪激动等。多个资料表明,理想的反加疗法要使得雌激素水平控制在阈值窗口(E2:30~45pg/mL),这个范围不会引起异位内膜的生长,也可以改善雌激素过低引起的不适症状。反加疗法常用的药物有雌孕激素序贯法、雌孕激素联合法、口服避孕药以及替勃龙等,替勃龙临床常用于自然绝经和手术绝经所引起的更年期症状,其优势为同时具有不同程度的雌激素、孕激素、雄激素的活性,作用于不同的靶器官,表现为不同的活性,对骨骼呈雌激素样的保护作用,而对乳腺和子宫内膜,则呈孕激素作用。且为单一服药,既可以降低患者对于服用雌激素产生的恐癌心理,也提高了治疗的依从性。本研究采用的反加疗法药物为替勃龙,多个资料表明,每日口服替勃龙2.5mg用于改善促性腺激素释放激素激动剂使用过程中的不良反应是安全有效的[2]。
本研究中,术后3个月,反加治疗组B组血清E2水平高于A组,FSH水平低于A组(P<0.05),B组患者Kupperman评分明显低于A组,说明经过替勃龙的反加治疗,能够改善患者的围绝经期症状。术后3个月,B组患者血清E2水平27.32±3.34pg/mL,虽明显高于A组水平,但仍在雌激素的阈值窗口,VAS两组相比差异无显著性(P>0.05)。所以,口服替勃龙并没有引起患者GnRH-α治疗期间血清E2水平的异常波动,不增加复发的风险,具有安全性。
3.2腹腔镜双侧卵巢内异囊肿术后储备功能的变化特点
目前,大量的研究表明,经腹腔镜卵巢囊肿剥除术后,有卵巢储备功能下降甚至卵巢早衰的危险[3],术后需要随访卵巢储备功能的恢复情况,并积极预防和干预卵巢早衰。有学者研究,腹腔镜卵巢内异囊肿术后单侧囊肿患者储备功能恢复时间为3~6个月,而双侧内异囊肿患者,术后卵巢储备功能的下降要比单侧患者明显,且恢复时间更长[4]。同时,年龄因素也是影响术后卵巢储备功能恢复的原因,有文献报道:年龄>35岁的患者,腹腔镜卵巢囊肿剥除术后对卵巢储备的恢复是不利因素[5]。所以,年龄>35岁的腹腔镜双侧卵巢内异囊肿剥除术后的患者,在比较长的一段时间里,体内的血清雌激素会维持在一个相对的低水平。这也说明,高龄的双侧卵巢内异囊肿患者术后予以 GnRH-α治疗期间,反加疗法的必要性。
3.3低雌激素状态导致的骨质丢失与保护骨质的意义
血清骨钙素(serum osteocalcin)是骨代谢的生化标记物之一 ,是成骨细胞分泌的骨蛋白,是临床引起骨代谢改变疾病的重要检测指标之一,临床常用于评估绝经后骨质疏松等问题,特异性较强,能灵敏的反映骨形成及骨转化的情况[6]。当女性体内雌激素分泌减少时,破骨细胞的活性升高,导致骨小梁吸收进程加快,而成骨细胞活性相对减弱,骨形成速度减慢,从而出现不可逆的骨丢失,造成骨质疏松。血清骨钙素反映骨代谢的状况,能先于骨密度3~6个月发现骨量的改变,骨钙素水平的显著升高,与骨密度的丢失呈正相关,有助于骨质疏松症的诊断[7],其含量与年龄密切相关,年龄较大的女性是血清骨钙素异常升高和骨密度下降、骨质疏松的高危人群[8]。所以,当患者体内雌激素水平降低时,血清骨钙素的可以作为评估骨质丢失的敏感指标。本研究中,术后3个月,单纯接受GnRH-α治疗的A组,血清骨钙素水平明显高于术前(P<0.05),以组内年龄>35岁的患者变化为主,年龄≤35岁的患者经过短周期的GnRH-α治疗,并未出现明显的骨质丢失依据;经过反加治疗的B组不同年龄段血清骨钙素水平和术前相比无明显增高,这与替勃龙在骨骼方面表现出雌激素的保护作用有关,其直接作用于成骨细胞受体,并抑制破骨细胞,增加骨量合成并减少丢失。有资料表明,当骨质一旦开始出现破坏,伴随骨密度下降,在停止使用GnRH-α一年后,患者都不能恢复到治疗前水平,说明骨质的丢失,恢复的时间是漫长的,所以预防重于治疗,这也说明,反加疗法的在保护骨质中的重要性,尤其是对年龄较大的患者[9]。
由于子宫内膜异位症病变的轻重不同,患者的需求和敏感性不同,制定出合理的个体化治疗方案是征服内异症的重要举措。GnRH-α是公认的有效治疗药物,常用的治疗方案为短疗程(3个月),长疗程(6个月),由于费用高、时间长以及副作用等问题,实际临床工作中顺利完成长疗程的患者并不多。本研究以3个周期的GnRH-α治疗的患者作为研究对象,提高了患者的依从性,保证了数据的完整性,同时对筛选出需要反加治疗的重点人群具有一定的临床指导意义。双侧内异囊肿是子宫内膜异位症的复发高危因素之一,所以一般建议进行GnRH-α的长疗程,因术后易复发需要长期持续辅助应用GnRH-α,尤其对于年龄>35的患者,术后卵巢储备功能恢复较慢,易发生骨质丢失,治疗的同时行反加疗法安全有效,值得推广。
[参考文献]
[1]Nothnick W B.The emerging use of aromatase inhibitors for endometriosis treatment[J].Reprod Biol Endocrinol,2011,9:87.
[2]邹璐,龙礼华,唐丽霞,等.促性腺激素释放激素激动剂联合反向添加治疗保守性手术后中、重度子宫内膜异位症的临床效果[J].临床和实验医学杂志,2015,14(10):842-844.
[3]Ramachandran A,Dhulkhed S,Bhakta R,etal.Influence of endomeriotic cyst diameter and the severity of endometriosis on the ovarian parenchyma excised during laparoscopic cystectomy[J].J Clin Diagn Res,2013,7(10):2241-2243.
[4]叶丽虹,方雅琴,田国琴,等.腹腔镜卵巢子宫内膜异位囊肿剥除术联合使用GnRH-a对卵巢储备功能的影响[J].现代妇产科进展,2014,23(3):171-174.
[5]Hwu Y M,Wu F S,Li S H,etal.The impact of endometrioma and laparoscopic cystectomy on serum anti-Müllerian hormone levels[J].Reprod Biol Endocrinol,2011,9:80.
[6]D’Amelio P,Sassi F,Buondonno I,etal.Effect of intermittent PTH treatment on plasma glucose in osteoporosis: a randomized trial[J].Bone,2015,76:177-184.
[7]García-Pérez M A,Moreno-Mercer J,Tarín J J,etal.Relationship between PTH, sex steroid and bone turnover marker measurements and bone density in recently postmenopausal women[J].Maturitas,2003,45(1):67-74.
[8]王婷,王军阳,王冰,等.卵巢早衰骨质疏松患者 PTH及 25-OH-VD等指标的变化分析[J].中国妇幼健康研究,2015,26(4):694-696.
[9]宋永进,应锦河.阿托伐他汀联合雌激素在绝经期骨质疏松女性患者中的应用价值[J].中华全科医学,2016,14(9):1485-1487.

