酒精性肝硬化与乙肝肝硬化的临床特征比较及防治
高广甫,张淑凤,孙会卿,韩仙芝
(郑州大学第五附属医院 消化内科,河南 郑州 450005)
近年来随着人们饮食结构的改变以及生活压力的增加提高了肝硬化的发生率[1],肝硬化的种类较多,酒精性肝硬化与乙肝肝硬化是其中最常见的两种[2],肝硬化的发生会严重影响患者的身体健康及生活质量,严重时会危及患者性命,因此提高肝硬化的早期防治对保障患者健康安全具有重要意义。有临床研究报道称酒精性肝硬化与乙肝肝硬化的临床特征具有相似之处[3],主要体现在都是以肝功能进行性减退及门静脉高压为主要特征,因此很容易发生误诊,导致给予患者错误的治疗方案,加大医疗事故的发生风险。以往对不同肝硬化的临床研究不够深入,常将不同肝硬化的临床症状作为对比指标,但由于影响临床症状的因素太多,导致对肝硬化的鉴别及防治工作造成不利影响,而随着对肝硬化研究的深入,发现酒精性肝硬化与乙肝肝硬化在其发病过程、临床症状、并发症及患者对治疗的反应等方面差异很明显,也说明从多方面对不同肝硬化进行诊断及鉴别,可以进一步提高肝硬化的防治效果。本次研究为了提高肝硬化的临床治疗效果及防治效果,就本院收治的38例酒精性肝硬化患者与38例乙肝肝硬化患者的临床特征进行对比,旨在为酒精性肝硬化与乙肝肝硬化的临床区别及防治措施实施提供更多有效依据,现有报道如下。
1 资料与方法
1.1 一般资料
选取本院2014年7月-2015年7月收治的38例酒精性肝硬化患者为观察组,其中,男37例,女1例;年龄41~76岁,平均年龄59岁。选取同期在本院治疗的38例乙肝肝硬化患者为对照组,其中,男37例,女1例;年龄40~78岁,平均年龄61岁。所有患者均自愿参与本次研究并获得其家属的同意,且签署知情书;本次研究通过伦理委员会的批准;两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 纳入、排除标准
观察组患者均确诊为酒精性肝硬化并符合其诊断标准:患有长期及大量的饮酒史者;每日酒精摄入量在40 g以上并持续5年以上者;临床有门静脉高压以及肝功能减退等表现者[4]。排除因肝炎病史及其他病因引起的肝硬化患者。
对照组患者均确诊为乙肝肝硬化并符合其诊断标准:患乙型肝炎病毒、丙型肝炎病毒的抗原、抗体及DNA检测均呈阳性者;临床有门静脉高压以及肝功能减退等表现者[5]。排除因饮酒及其他病因引起的肝硬化患者。
1.3 方法
所有患者依据相关诊断标准进行分组,观察组患者均确诊为酒精性肝硬化并符合其诊断标准:患有长期及大量的饮酒史者;每日酒精摄入量在40 g以上并持续5年以上者;临床有门静脉高压以及肝功能减退等表现者[4]。排除因肝炎病史及其他病因引起的肝硬化患者。对照组患者均确诊为乙肝肝硬化并符合其诊断标准:患乙型肝炎病毒、丙型肝炎病毒的抗原、抗体及DNA检测均呈阳性者;临床有门静脉高压以及肝功能减退等表现者[5]。排除因饮酒及其他病因引起的肝硬化患者。将两组患者的临床病历资料包括临床症状表现、并发症发生情况及死亡患者的死因进行统计对比,并提出防治措施。
1.4 观察指标
两组患者的临床症状表现、并发症发生情况及死亡患者的死因,其中临床症状表现包括脾肿大、肝肿大、黄疸、蜘蛛痣、腹胀及食欲减退;并发症包括胆石症、急性胰腺炎、肝性脑病、肝源性糖尿病、肝肾综合征及消化道出血;死因包括上消化道出血、原发性肝癌、肝性脑病、肝肾综合征、胆石症及急性胰腺炎。
1.5 统计学方法
应用SPSS 20.0软件对数据进行统计学处理。计数资料以百分比(%)表示,组间比较采用χ2检验;中位年龄组间比较采用非参数秩和检验;等级资料组间比较采用Wilcoxon秩和检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者的临床症状表现情况比较
通过统计对比发现,两组患者脾肿大发生率比较差异无统计学意义(P>0.05);两组患者肝肿大、黄疸、蜘蛛痣、腹胀及食欲减退发生率比较差异均有统计学意义(P<0.05)。见表1。
2.2 两组患者的临床并发症发生情况比较
通过统计对比发现,两组患者的胆石症、肝性脑病、肝源性糖尿病、肝肾综合征及消化道出血的发生率比较差异均无统计学意义(P>0.05);观察组患者急性胰腺炎发生率为13.16%,明显高于对照组患者的2.63%(P<0.05)。见表2。
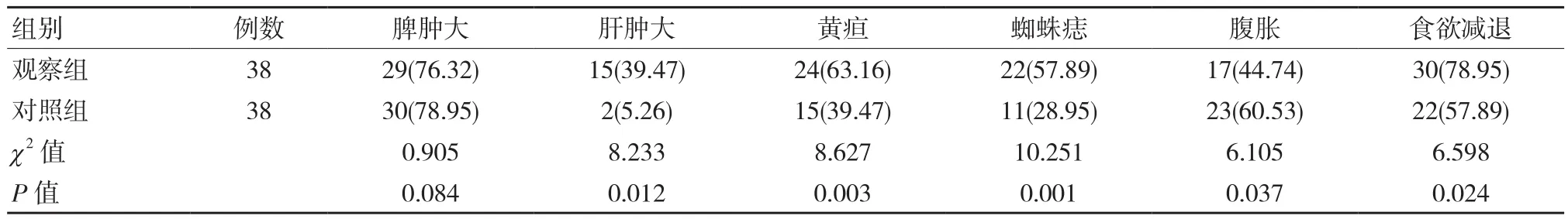
表1 两组患者的临床症状表现情况比较 例(%)

表2 两组患者的临床并发症发生情况比较 例(%)
2.3 两组中死亡患者的死因情况比较
通过统计对比发现,观察组患者因上消化道出血死亡1例、原发性肝癌死亡1例、肝性脑病死亡1例、胆石症死亡2例及急性胰腺炎死亡1例,对照组患者因上消化出血死亡2例、原发性肝癌死亡1例、肝性脑病死亡1例、肝肾综合征死亡1例、胆石症死亡2例及急性胰腺炎死亡2例;观察组患者死亡率为15.79%(6/38),略低于对照组患者的23.68%(9/38)(χ2=1.016,P=0.073)。
3 讨论
多因素导致肝细胞损害或发生变性坏死,肝细胞发生纤维结缔组织增生形成肝纤维化是肝硬化的发展病理基础,近几年来随着人们生活习惯的改变及饮食结构的改变,致使酒精性肝硬化及乙肝肝硬化的发病率上升趋势明显,而酒精性肝硬化与乙肝肝硬化患者晚期均可能引发各项并发症,对患者的生存质量产生了严重威胁。而不同肝硬化患者对治疗的需求不相同,因此针对不同肝硬化加强防治工作势在必行。
目前肝硬化的发病机制尚未完全明确,但治疗的不恰当或不及时极容易引发其他并发症,临床上酒精性肝硬化与乙肝肝硬化的特征均以门静脉高压及肝功能减退为主,但在临床症状表现及并发症发生情况上存在一定差异[6-7]。本研究发现酒精性肝硬化患者与乙肝肝硬化患者在肝肿大、黄疸、蜘蛛痣、腹胀及食欲减退发生率上存在明显差异,其主要原因是酒精性肝硬化患者的肝实质细胞长期受到乙醇损伤,与乙肝肝硬化受到的乙肝病毒感染不同。蜘蛛痣的发生率差异还可能是酒精对芳香化酶活性的影响极大,促使雄激素向雌激素发生转变,导致参与生成雄激素的关键酶活性降低,致使患者体内的雌、雄激素水平失衡,酒精性肝硬化患者的面部毛细血管会扩张是蜘蛛痣发生率高的主要原因,这与酒精促雄激素向雌激素转化有直接关系[8-9];而酒精性肝硬化患者的肝肿大可能与肝脏发生不同程度的脂肪变性有一定联系,因此上述临床症状可以作为酒精肝硬化与乙肝肝硬化的辨别指标。同时酒精性肝硬化患者与乙肝肝硬化患者在急性胰腺炎发生率上存在明显的差异,原因是酒精性肝硬化患者长期饮酒致使胰液蛋白堵塞胰管所致,也提示急性胰腺炎也可作为酒精肝硬化与乙肝肝硬化的并发症辨别指标。
针对酒精肝硬化与乙肝肝硬化的临床特征差异,给予有针对性的防治措施意义重大,对酒精性肝硬化患者应做好戒酒的健康宣教,指导饮酒患者改善生活习惯,并根据患者的实际情况给予对症支持治疗可提高防治效果;研究中表明乙肝肝硬化患者的临床症状表现及并发症与肝病病毒有直接关系,对乙肝肝硬化患者应给予积极有效的抗病毒治疗,最大限度的抑制、清除患者的肝炎病毒,可以很好的缓解乙肝肝硬化的病情进展,防治病情恶化,改善患者预后。研究中发现上消化道出血、原发性肝癌、肝性脑病、肝肾综合征、胆石症及急性胰腺炎均是引起肝硬化患者的主要死亡因素,因此针对上述主要死亡因素要采取相应的处理措施,则可有效降低死亡发生风险,如肝性脑病的防治应给予电解质紊乱、便秘、出血及感染处理。
综上所述,酒精性肝硬化与乙肝肝硬化在临床症状、并发症中存在明显差异,且有相关报道称不同地区、环境、经济、饮食习惯及患者就诊情况等会导致不同肝硬化临床特征存在明显差异[10],因此在酒精性肝硬化及乙肝肝硬化的防治中要注重不同侧重点,全方面给予有针对性的对酒精性肝硬化及乙肝肝硬化进行有效鉴别、防治,提高肝硬化患者的生存质量。
[1]张文洁, 陈绮丹, 万瑜, 等. 酒精性肝硬化与乙型乙肝肝硬化并发糖代谢异常男性患者的临床特征对比分析[J]. 临床肝胆病杂志 , 2016, 32(2): 296-300.
[2]辛晓丽. 386例肝硬化患者的临床特征分析[J]. 中外医疗,2013, 32(24): 38.
[3]张泽进, 韦杏, 陈自仁, 等. 75例乙肝肝硬化及酒精性肝硬化失代偿期临床比较分析[J]. 中华全科医学, 2013, 11(3): 408.
[4]黄海滨,陈建荣,俞智华.肝硬化并发肝源性糖尿病临床特点分析[J]. 实用肝脏病杂志, 2013, 16(2): 163-164.
[5]闵慧.酒精性肝硬化与乙肝肝硬化的超声表现差异[J]. 大家健康 (下旬版 ), 2015, 1(3): 48-49.
[6]王睿林, 王立福, 王仲霞, 等. 酒精性肝硬化与乙型乙肝肝硬化中医体质的差异性分析[J]. 中西医结合肝病杂志, 2012,22(5): 263-264.
[7]Ye Y, Xie X, Yu J, et al. Involvement of Th17 and Th1 effertor responses in patients with hepatitis B[J]. Journal of Clinical Immunology, 2010, 30(4): 546-555.
[8]徐海霞, 王守菊. 分析肝硬化病因及临床特点[J]. 医药前沿,2012, 2(4): 194.
[9]Chang FM, Wang YP, Lang HC, et al. Statins decrease the risk of decompensation in hepatitis B virus-and hepatitis C virus-related cirrhosis[J]. Wiley Journal, 2017, 66(3): 896-907.
[10]曹卫乐, 俞鹤松, 周俊, 等. 乙肝肝硬化与酒精性肝硬化患者临床特征对比分析[J].现代实用医学, 2016, 28(5): 594-597.

