外科手术部位感染现状及危险因素分析
手术部位感染(surgical site infection,SSI)是指手术后发生的涉及手术切口的皮肤、皮下组织、深部软组织(深筋膜和肌肉)以及与手术有关的器官或腔隙的感染[1],其范围远大于传统的创口感染[2]。近年来,随着无菌技术的发展以及抗菌药物的规范使用,SSI的发生率降低,但由于受感染源变异、细菌产生耐药性和手术难度的增加等因素的影响,SSI的控制仍存在困难。如何有效降低SSI发生率,是临床一线工作者亟待解决的问题。本研究对肝胆外科及普外科SSI现状及危险因素进行分析,以期为临床防治工作提供参考。
1 资料与方法
1.1 一般资料 以2014年1月至2016年12月于重庆市大足区人民医院肝胆外科接受外科手术的1 698例患者为研究对象,男性973例,年龄18~76岁,平均(46.4±21.3)岁;女性725例,年龄21~74岁,平均(44.3±20.8)岁。根据是否有SSI,将研究对象分为SSI组(66例)和非SSI组(1 632例)。
1.2 纳入与排除标准 纳入标准:根据2001年颁布的《医院感染诊断标准》[3]确诊的患者。排除标准:手术部位发生感染,并伴随其他部位感染者。
1.3 调查方法及观察指标 查阅病历,分别记录患者性别、年龄、是否有糖尿病或其他基础疾病、美国麻醉师协会(American Society of Anesthesiologists,ASA)分级、切口分类、手术时间、是否输血、术前是否合理预防性用药等,分别采用单因素、多因素回归分析等方法探讨各因素的风险程度。
1.4 判定标准 参考ASA分级标准[4]:I级为健康,除局部病变外,无全身性疾病;II级为有轻度或中度的全身疾病,如轻度糖尿病和贫血,新生儿和80岁以上老年人;III级为有严重的全身性疾病,日常活动受限,但未丧失工作能力;IV级为有生命危险的严重全身性疾病,已丧失工作能力;V级为病情危重,又属紧急抢救手术,生命难以维持的濒死患者。手术切口分为I类(清洁切口)、II类(可能污染切口)、III类(污染切口)[5]。
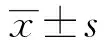
2 结果
2.1 两组患者平均年龄和手术时间比较 SSI组平均年龄(62.1±13.7)岁,平均手术时间(186.4±86.3)min,高于非SSI组的(42.7±18.5)岁和(132.7±66.7)min,差异均有统计学意义(t=5.138、9.194,P均<0.001)。
2.2 SSI感染率单因素分析 糖尿病患者高于无糖尿病患者;有基础疾病患者高于其他无基础疾病患者;ASA分级III级>II级>IV级>I级;切口分类Ⅲ类>Ⅱ类>Ⅰ类;不合理术前预防性用药患者高于术前合理预防性用药患者,差异均有统计学意义(P<0.05);但手术时机、性别、输血与否之间的差异无统计学意义(P>0.05)。详见表1。
2.3 SSI感染率多因素logistic回归分析 将上述单因素分析差异有统计学意义的因素代入多因素logistic回归方程,各影响因素为自变量,SSI感染率为因变量进行赋值,代入回归方程。变量赋值情况见表2。结果显示,糖尿病、ASA分级和手术切口分类是SSI发生的独立危险因素。详见表3。

表1 SSI感染率情况比较(例)

表2 各影响因素变量赋值表
3 讨论
SSI是一种常见的医院感染,受外科医生的高度重视[6]。SSI受多种因素影响,且不同机构受病例筛选标准、数据标准、地域卫生条件等SSI感染率不尽相同。早期SSI仅是切口部位感染,绝大多数患者临床症状轻微;晚期SSI则可能出现与手术有关的器官或腔隙感染,最终致患者全身性感染和器官功能衰竭。年龄、住院时间的长短、伤口的范围、手术规范程度等因素均能影响SSI的发生。有研究[7-8]显示,15岁以下或60岁以上的患者发生SSI的概率较高,可能原因是这两个年龄层的患者自身免疫功能不健全或抵抗力下降。因此,针对这些易感人群,应执行严格的消毒隔离制度,尽量避免可能引起感染的不必要操作。

表3 多因素logistic回归分析结果
此外,本研究结果还显示,糖尿病患者的SSI感染率高于无糖尿病患者。该结果提示,不管是否需要进行胰岛素治疗,糖尿病患者发生SSI的风险均增加,笔者分析其原因主要有以下4个方面:①糖尿病患者白细胞功能比正常人差,中性粒细胞游走、杀菌等能力下降;②糖尿病患者蛋白质合成能力下降,但蛋白质消耗能力增强,免疫球蛋白等因此降低,自身免疫功能降低;③血液中糖浓度增加会导致细菌不断生长;④糖尿病患者多数并发血管类疾病,血流速度较缓慢,血氧供应不足给厌氧菌的繁殖提供了有利条件,且白细胞难以发挥作用[9-10]。因此,控制血糖对降低SSI的发生至关重要。
SSI的发生主要有2个方面因素:一方面是操作人员技术手法,手术操作技巧不够娴熟,导致手术时间延长,伤口长时间暴露,动作不轻柔牵拉组织造成损伤且坏死组织清除不彻底,没有彻底止血,缝合出现死腔,操作工具电流过大伤害组织等[11];另一方面,手术操作人员没有严格按照无菌操作的要求,没有明确消毒隔离制度,切除空腔脏器和局部手术中没有做到保护隔离,医疗器械消毒不仔细等。所以,应加强医务人员的管理,严格执行无菌操作制度。根据美国CDC的4个等级分类,随着污染程度的增加,SSI感染率也会随之增加[12]。本研究结果也显示,切口分类与SSI发生密切相关。笔者分析,我国SSI发生原因可能与手术环境消毒工作不到位、医疗器械携带病菌侵入等有关。其中,II类和III类主要是胃、肠、腹腔存在脓性渗出物等造成切口感染[13]。因此,进行这类手术时要做好切口保护,术前应对消化道和腹腔做好清洁隔离工作。
手术前后预防性使用抗菌药物对降低SSI有一定作用,I类清洁切口使用单剂量抗菌药物就能起效,II类和III类切口需联合使用多剂量抗菌药物[14],清洁切口预防性使用抗菌药物并不能降低SSI的发生。
综上所述,外科SSI的发生与糖尿病、ASA分级和手术切口分类等多种因素有关,针对这些因素给予早期干预是防治SSI的关键举措。
[1] CHOI H J,ADIYANI L,SUNG J,et al. Five-year decreased incidence of surgical site infections following gastrectomy and prosthetic joint replacement surgery through active surveillance by the Korean Nosocomial Infection Surveillance System[J].J Hosp Infect,2016,93(4):339-346.
[2] HADDAD S,MILLHOUSE P W,MALTENFORT M,et al. Diagnosis and neurological status as predictors of surgical site infection in primary cervical spinal surgery[J].Spine J,2016,11(1):1256-1264.
[3] 吴艳.普外科患者手术部位感染相关因素分析[J].河南医学研究,2014,23(10):65-67.
[4] GRIFFITHS J,DEMIANCZUK N,CORDOVIZ M,et al. Surgical site infection following elective caesarean section:a Case-Control study of postdischarge surveillance[J].J Obstet Gynaecol Can,2015,5(2):274-286.
[5] 王吉. 普外科手术切口感染因素与预防对策[J].中医药管理杂志,2017,24(13):29-30.
[6] FENG C,SIDHWA F,CAMERON D B,et al. Rates and burden of surgical site infections associated with pediatric colorectal surgery:insight from the National Surgery Quality Improvement Program[J].J Pediatr Surg,2016,51(6):970-974.
[7] LAURA S L,WITTER F R. A potential method to lower risk for surgical site infection during cesarean birth[J].Nurs Womens Health,2014,17(1):186-193.
[8] 黄继峥,周晓平,罗腾达,等. 外科手术部位感染致直接经济损失1:1匹配病例对照研究[J].中华医院感染学杂志,2016,26(24):5725-5726.
[9] KIM J L,PARK J H,HAN S B,et al. Allogeneic blood transfusion is a significant risk factor for surgical-site infection following total hip and knee arthroplasty:a meta-analysis[J].J Arthroplasty,2017,32(1):320-325.
[10]ORIEL B S,CHEN Q,ITANI K M. The impact of surgical hand antisepsis technique on surgical site infection[J].Am J Surg,2017,213(1):24-29.
[11]STAMBOUGH J B,DENIS N,WARREN D,et al. Decreased hospital costs and surgical site infection incidence with a Universal decolonization protocol in primary total joint arthroplasty[J].J Arthroplasty,2016,27(1):1674-1681.
[12]RENNERT-MAY E,BUSH K,VICKERS D,et al. Use of a provincial surveillance system to characterize postoperative surgical site infections after primary hip and knee arthroplasty in Alberta,Canada[J].Am J Infect Control,2016,44(11):1310-1314.
[13]RASOULI J J,KOPELL B H. The adjunctive use of vancomycin powder appears safe and May reduce the incidence of Surgical-Site infections after deep brain stimulation surgery[J].World Neurosurg,2016,95(2):9-13.
[14]ASSAWAPALANGGOOL S,KASATPIBAL N,SIRICHOTIYAKUL S,et al. Risk factors for cesarean surgical site infections at a Thai-Myanmar border hospital[J].Am J Infect Control,2016,44(9):990-995.

