老年人慢性胰腺炎的病因及临床特点分析
池添雨 张 玫
(首都医科大学宣武医院消化科,北京 100053)
慢性胰腺炎(chronic pancreatitis,CP) 在我国的患病率呈快速上升趋势,该病主要是因为致病因素长期对胰腺组织造成了进展性炎性反应而导致的伴有持续性胰腺结构改变和/或功能损害的胰腺慢性疾病[1-2]。其致病因素复杂, 可由胆源性、乙醇性、自身免疫性、先天性等多种原因引起, 前两者为主要致病原因[3],且多数学者普遍认为乙醇性CP 的增长速度超过胆源性CP,成为中国CP的第一位病因。CP 临床表现多样,早期诊断困难,尚且缺乏特异性的治疗方法。以往有研究[4]提示老年人CP发病较急重、合并症多、多脏器功能损伤多见,但国内大规模的老年人CP的临床研究尚缺乏,包括其病因构成及临床特征的研究。老年人CP的患病率在逐年增长的同时,其漏诊率及误诊率均较高,预后不良,这提示老年人CP在临床上还未得到充分的重视。为此,本研究对首都医科大学宣武医院收治的106例老年人CP患者的临床资料进行了回顾性分析,报告如下。
1 对象与方法
1.1 研究对象
选取2007年1月至2017年1月期间在首都医科大学宣武医院诊治的老年慢性胰腺炎患者106例作为老年组,选取同期在医院诊治的非老年慢性胰腺炎患者132例作为非老年组。
1.2 方法
对238例慢性胰腺炎患者的临床资料进行分析, 包括:年龄、性别等一般资料;不同的病因分布;腹痛、腹胀、腹泻等临床表现;胰腺假性囊肿、糖尿病等合并症;计算机断层扫描(computed tomography, CT)、磁共振(magnetic resonance imaging,MRI)、逆行胰胆管造影(endoscopic retrograde cholangiopancreatography,ERCP) 等影像检查结果。对比老年组与非老年组慢性胰腺炎的临床差异。
1.3 诊断标准
老年组CP患者入组标准为:(1)年龄≥60岁;(2)初次诊断CP的年龄≥60岁;(3)CP 诊断标准参照2000 年亚太消化疾病周制定的CP 诊断共识[5],符合下列至少一项确诊:①胰腺组织病理学检查符合CP;②X线、B 超或CT检查发现胰腺钙化或结石;③有典型CP的症状体征,外分泌功能检查异常,ERCP或磁共振胰胆管成像(magnetic resonance cholangiopancreatography,MRCP) 显示胰管改变等CP 特征,并除外胰腺癌;④超声内镜(endoscopicultrasound,EUS) 下有CP 的特征性改变。老年组排除标准为:(1)年龄<60岁;(2)初次诊断慢性胰腺炎的年龄<60岁;(3)疑诊病例;(4)确诊时已合并胰腺癌或壶腹癌、胰管内乳头状瘤(intraductal papillary mucinous neoplasm,IPMN)、胰岛细胞癌等胰胆系统恶性肿瘤患者。
非老年组CP患者的入组标准为:(1)年龄<60岁;(2)CP 诊断标准参照2000 年亚太消化疾病周制定的CP 诊断共识[5](同老年组)。非老年组的排除标准为:(1)年龄≥60岁;(2)疑诊病例;(3)确诊时已合并胰胆系统恶性肿瘤患者。酒精性胰腺炎的诊断标准为有明确连续饮酒史,乙醇摄入量>50 g/d,时间≥2 年。
1.4 统计学方法
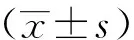
2 结果
2.1 一般资料分析
106例老年CP患者中男性67例, 女性39例, 男性∶女性=1.72∶1,年龄60~83岁,平均年龄(65.3±4.7)岁。132例非老年CP患者中男性85例,女性47例,男性∶女性=1.79∶1,年龄20~59岁,平均年龄(47.5±6.8)岁。具体性别比较详见表1。统计学分析显示老年组与非老年组慢性胰腺炎之间性别比较差异无统计学意义(P=0.478)。

表1 老年与非老年慢性胰腺炎的性别比较Tab.1 Sex comparison between elderly and non-elderly chronic pancreatitis n(%)
2.2 病因分析
老年组乙醇导致慢性胰腺炎患者的饮酒史为4~50年,平均为(20.8±7.5)年,非老年组患者饮酒史为5~ 34年,平均为(18.3±5.9)年。对两组病因构成进行统计学分析显示两组间差异具有统计学意义(P=0.020),老年组CP中胆道系统疾病是第一位病因,其次是乙醇,而非老年组病因正好相反。分别对两组中不同胆道系统疾病病因进行比较,差异无统计学意义(χ2=0.129,P=0.938),在两组中,胆囊结石均是最主要的导致慢性胰腺炎的胆道系统疾病,详见表2。
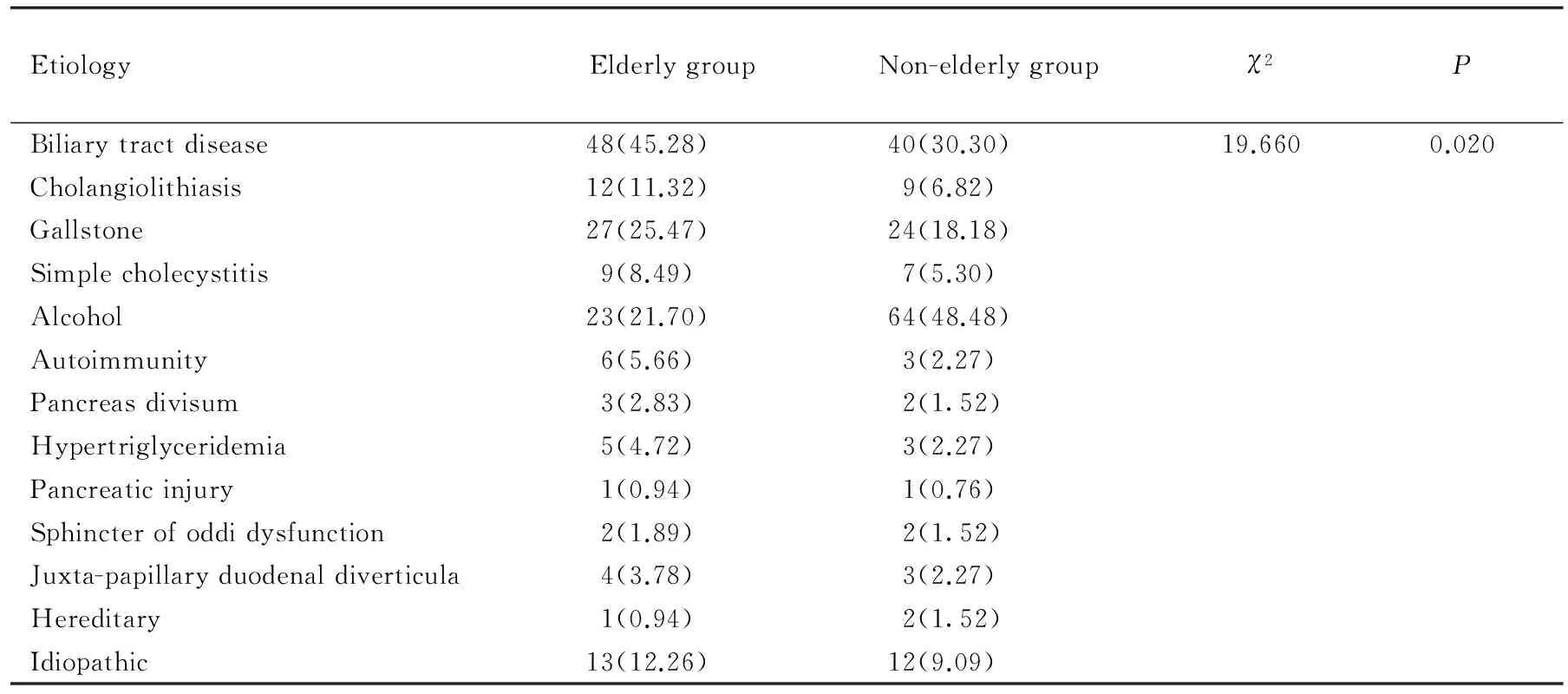
表2 老年与非老年慢性胰腺炎的病因比较Tab.2 Comparison of the etiology of chronic pancreatitis in elderly and non-elderly patients n(%)
2.3 临床表现及合并症
老年组与非老年组在临床症状比较中,腹痛(P=0.000)和腹胀(P=0.001)的发生率差异有统计学意义,老年组腹痛的发生率低于非老年组,但腹胀的发生率高于非老年组。两组在合并症方面比较差异无统计学意义,详见表3。
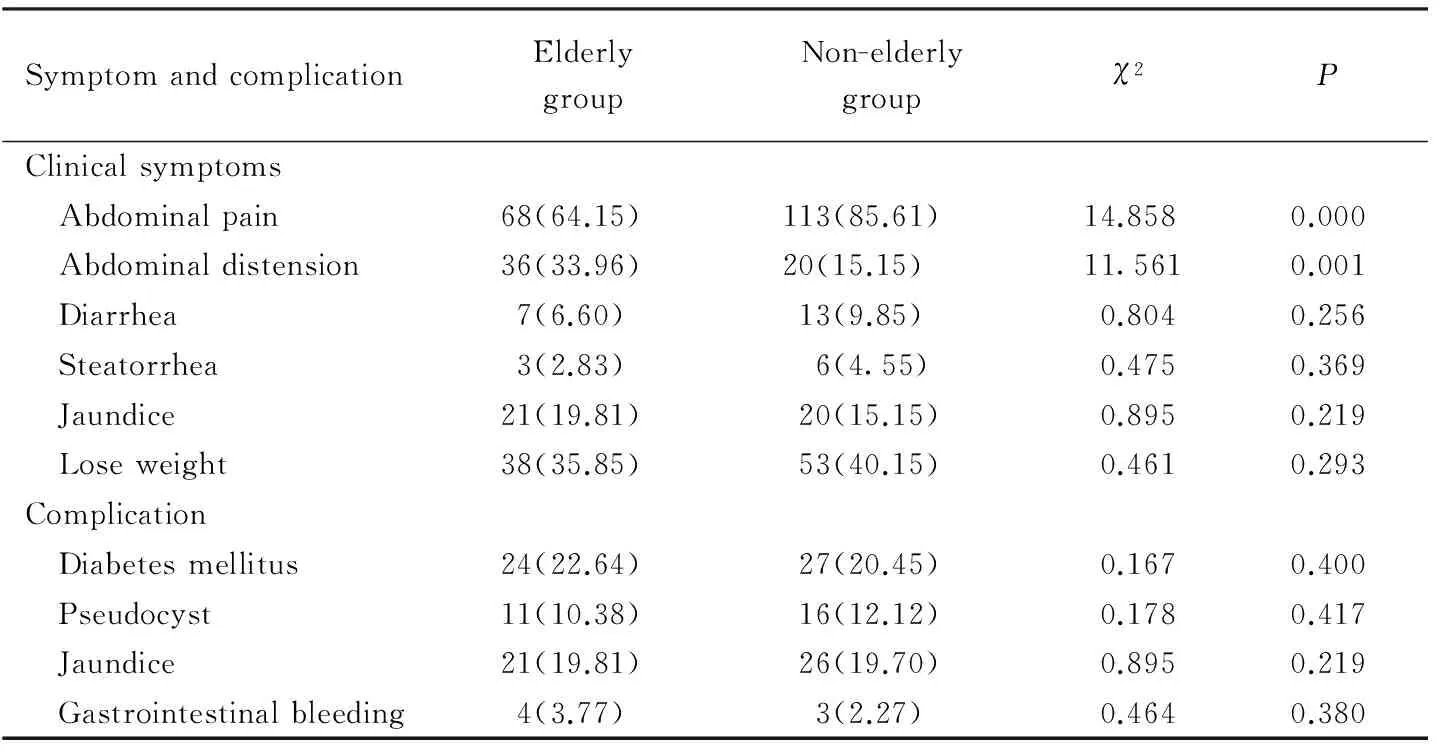
表3 老年与非老年慢性胰腺炎的临床症状和合并症比较Tab.3 Comparison of clinical symptoms and complications of chronic pancreatitis in elderly and non-elderly patients n(%)
2.4 影像检查结果
不同的影像检测手段在老年组(P=0.000)和非老年组胰腺炎患者(P=0.000)中差异均有统计学意义,老年组的影像检测阳性率由高到低依次为ERCP、EUS、MRI/MRCP、CT、B超,而非老年组的影像检测阳性率为ERCP、CT、MRI/MRCP、EUS、B超。然而,两组患者应用相同影像检查方法比较,差异均无统计学意义,详见表4。
3 讨论
老年人群因其特殊的病理生理基础,具有多脏器功能衰退,多屏障功能减弱的临床特征,很多疾病的治疗和预后与中青年人也往往不同。明确老年人CP的流行病学、病因学及临床特点,对提高其诊治水平具有重大指导作用[6-7]。CP的病因学研究对其病理生理的发生发展过程、疾病进展及预后都有很重要的作用[8]。以往国内传统观点[9]认为,胆道系统疾病为CP 最主要的病因,其次为慢性乙醇中毒。一项回顾性研究[10]分析北京协和医院215 例CP患者的病因,显示胆道系统疾病占36.7%, 乙醇中毒占26.5%。然而,胆道系统疾病是否为CP 的主要病因之一,中国学者与西方学者一直存在分歧。西方国家和日本CP的主要病因和危险因素为慢性乙醇中毒。而且,近年的研究[11]显示酒精性胰腺炎的发病率在中国明显升高,且有超过胆道系统疾病成为第一位病因的发展趋势。一项全国多中心CP流行病学调查[9]提示,长期大量饮酒、胆道系统疾病为CP 的主要病因,分别占35.4%和33.9%。北京协和医院346 例CP的病因变迁研究[12]提示,乙醇(40.17%) 和胆石症(41.04%) 是最常见的CP 病因;不同病因类型的CP 均有明显的增长,以酒精性CP 增长尤为显著,平均年增长率为108.7%。老年人CP是否遵循这样的病因发展规律?本研究提示:老年人胆源性CP高于酒精性胰腺炎仍为第一位病因。引起CP 的胆道系统疾病包括胆囊结石、胆道结石、胆囊炎、胆道蛔虫症等,本文也对老年人及非老年人CP的不同胆道系统疾病进行对比,发现差异无统计学意义,胆囊结石均为最常见病因。其原因在于,老年人的胆道蠕动减慢、胆汁排泄减慢,胆汁易于沉积和发生结石;并且,随着年龄的增加,胆总管的直径随之扩张,容易导致胆道结石向下移动阻塞胆总管的末端,进而堵塞胰管,诱发胰腺炎。
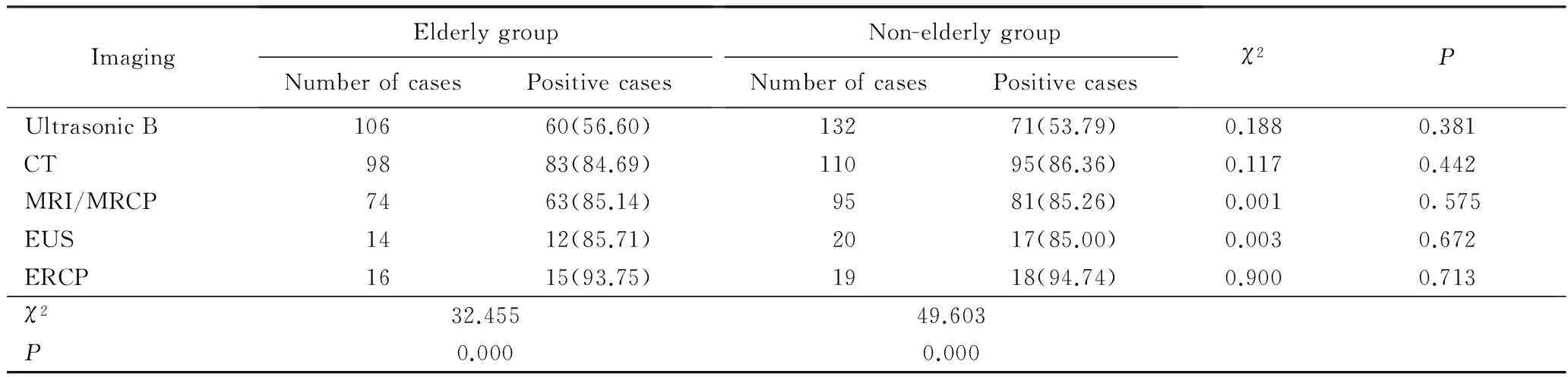
表4 老年与非老年慢性胰腺炎的影像检查结果比较Tab.4 Imaging findings comparison between chronic pancreatitis in elderly and non-elderly patients n(%)
另外,本研究显示自身免疫性胰腺炎在老年人中的发病率较中青年人略显增高,这不仅与近年来临床医生加强对自身免疫性胰腺炎的认知有关,还可能与老年人自身免疫因素、遗传和环境因素相关。自身免疫性胰腺炎是以自身免疫性炎性反应为特征,由于淋巴细胞浸润及胰腺纤维化而导致胰腺功能紊乱的一种特殊类型的慢性胰腺炎,大多数与IgG4 升高相关[13]。自身免疫性胰腺炎患者体内存在高水平的循环免疫复合物,可能通过激活补体系统而导致组织器官损伤;另外,由于病原微生物分子模仿,导致内源性抗原的交叉反应,也被认为是自身免疫性胰腺炎的原因之一。本研究显示,老年人自身免疫性胰腺炎发病率约占慢性胰腺炎的5.66%,这与以往报道[14]的5%~6%的发病率一致。有学者[15]报道,自身免疫性胰腺炎患者通常>55岁,男女发病率约为2∶1,也提示应关注老年患者的自身免疫性胰腺炎[14]。以往人们对该病的认识不足,导致其误诊、漏诊的发生率比较高,今后应重视该病的诊治,尤其是在老年CP人群中[16]。
CP 的临床表现多变且无特异性,诊断常有困难,难以早期诊断、早期治疗。CP主要临床表现有腹痛、腹胀、腹泻、脂肪泻、黄疸、体质量下降等。以往研究[17]提示CP的最主要临床表现是腹痛,但本研究提示老年人CP的腹痛比例明显低于非老年组,而腹胀发生率高于非老年组。尤其是需要关注以腹胀为主诉的老年CP患者,这是老年人CP的另一个重要临床特征。尤其是当老年患者具有消化道症状而久治不愈时,应考虑CP可能。对于其他临床表现如黄疸、腹泻、脂肪泻、体质量下降等,两组间差异无统计学意义。CP的合并症体现在胰腺内外分泌功能不全、胰腺形态改变等方面,最常见的是糖尿病、假性囊肿、黄疸和消化道出血[18],虽然老年患者的脏器机能退化,但在合并症方面并没有体现出高于非老年组的趋势。但考虑到老年人CP的长病程, 胰腺损伤持续发展严重,缺乏根治性治疗,合并基础疾病多,仍需积极控制合并症,纠正多脏器功能衰竭, 改善患者预后。
由于CP缺乏典型的临床表现,其诊断除依据病史、临床表现、实验室检查(胰腺内分泌及外分泌功能测定、吸收功能实验、淀粉酶测定等) 外,影像学检查在其诊断中发挥了重要作用。除了传统的、无创性的B超和CT,近年来MRI/MRCP、EUS和ERCP也成为CP诊断的常规检查手段,还有Oddi括约肌测压等检查方法[19-20]。本研究提示:不同检查方法对老年人或非老年人CP的诊断率亦有所不同,老年人CP的影像检测阳性率由高到低依次为ERCP、EUS、MRI/MRCP、CT、B超,但考虑老年患者的一般状况和脏器功能情况,临床上需根据个体情况酌情选择合适的、安全的检查方法明确诊断。ERCP[21]可显示分支胰管扩张或狭窄,是诊断早期CP的主要依据,且可用于部分CP的治疗,但ERCP是有创操作,有发生急性胰腺炎、胆道感染、乳头损伤、胰胆管破裂等合并症的可能,因此老年患者行ERCP术应做好充分的术前准备和术后处理,操作更是要慎重。本研究中老年组有16例行ERCP术,术后仅有2例发生轻度急性胰腺炎,经内科积极治疗后预后良好,无其他严重合并症出现。EUS在CP诊断中具有特有优势:因其高分辨率对胰腺实质和胰腺导管均能清晰显示,可发现CP早期征象;还可检测到其他影像学方法或功能测试不能检测到的轻型CP[22];EUS 除了能显示形态特征外,内镜超声下针刺活检还可对胰腺组织和肿块进行细针穿刺的组织学检查进一步明确诊断。MRI和MRCP是无创检查,两者相结合对早期CP分支胰管改变的显示优于ERCP,对于多数CP患者可取代诊断性ERCP。B超检查简单方便又普及面广,适用于CP临床初筛及随访,CT是目前临床常用检查方法之一且发现CP阳性率高,它还是发现CP胰腺钙化的最佳影像学检查方法,推荐应用于老年人CP的诊断。临床上,老年人CP的诊断是要综合运用不同影像学检查,保证其安全性和高检出率。
本文提示,老年人CP具有自身特点,与非老年人有所差异,临床上应重视老年人CP的发生和发展。老年人CP的最常见病因是胆道系统疾病,其次是酒精性CP,因此预防并治疗胆管系统疾病是避免老年CP的有效方法之一。老年人CP中腹痛和腹胀是其主要表现,尤其是腹胀的发病比例明显升高,因此需警惕非腹痛的CP发生,对于慢性上腹胀的老年患者需结合病史及相应的影像学方法鉴别CP。老年CP的影像学诊断方法可以选择ERCP、EUS、MRI/MRCP、CT和B超,但要考虑安全性和诊断率。加强对老年人CP 病因、临床表现及诊疗的认识对于提高其诊治水平有重要的临床意义。但因本研究是一项回顾性研究,具有局限性,因此需要大样本、多中心、前瞻性实验进一步证实本研究观点。
[1] Conwell D L, Banks P A. Chronic pancreatitis[J]. Curr Opin Gastroenterol, 2008, 24(5): 586-590.
[2] Conwell D L, Lee L S, Yadav D, et al. American pancreatic association practice guidelines in chronic pancreatitis: evidence-based report on diagnostic guidelines[J]. Pancreas, 2014, 43(8):1143-1162.
[3] Stram M, Liu S, Singhi A D. Chronic Pancreatitis[J].Surg Pathol Clin,2016,9(4):643-659.
[4] 于庆功, 郑清华, 王飞. 老年重症急性胰腺炎的临床诊治总结与体会[J].中国医药导报, 2010,7(19):63-64.
[5] Garg P K, Tandon R K. Survey on chronic pancreatitis in the asia-pacific region[J]. J Gastroenterol Hepatol,2004, 19(9): 998-1004.
[6] Kamisawa T, Yoshiike M, Egawa N, et al. Chronic pancreatitis in the elderly in Japan[J].Pancreatology,2004,4(3-4):223-228.
[7] 杨帅,令狐恩强,李闻,等.中国北方地区慢性胰腺炎的病因分析[J].胃肠病学和肝病学杂志,2015,24(4):471-472.
[8] Yousuf Tasneem A A, Yousuf H A, Luck N H. Autoimmune pancreatitis with extraocular muscles involvement[J]. J Pak Med Assoc, 2015,65(10):1125-1127.
[9] 王洛伟,李兆申,李淑德,等.慢性胰腺炎全国多中心流行病学调查[J].胰腺病学,2007,7(1) : 1-5.
[10] 钱家鸣,李景南,田自力,等.215例慢性胰腺炎病因学分析[J]. 胃肠病学, 2001,6(3) : 153-155.
[11] 叶博,胡良皞,廖专,等. 2180例慢性胰腺炎临床特征及治疗模式变迁分析[J].中华消化内镜杂志,2013,30(1):10-14.
[12] 赖雅敏,郭涛,丁辉,等.北京协和医院346 例慢性胰腺炎人口学特征、病因变迁及临床特点[J]. 协和医学杂志,2015,6(2) : 89-95.
[13] 吴丽丽,李闻.自身免疫性胰腺炎临床特征分析[J].中华内科杂志,2010,49(11):943-946.
[14] Mayerle J, Hoffmeister A, Werner J, et al. Chronic pancreatitis-definition, etiology, investigation and treatment[J]. Dtsch Arztebl Int,2013, 110(22): 387-393.
[15] 王兴鹏,张汝玲. 慢性胰腺炎的病因和发病机制[J].中国实用外科杂志,2011,31(9):778-780.
[16] 陈雪,文保钢.自身免疫性胰腺炎的诊治进展[J].国际检验医学杂志,2016,37(7) : 950-952.
[17] 王卫卫,王伟,廖专, 等.无痛性慢性胰腺炎患者的临床特征[J].中华胰腺病杂志, 2010,10(6):445-446.
[18] 中华医学会外科学分会胰腺外科学组.慢性胰腺炎诊治指南(2014)[J].中国实用外科杂志,2015,35(3) : 277-282.
[19] 赵佳佳, 王拥军.Oddi括约肌测压[J].首都医科大学学报,2014,35(4) : 516-520.
[20] 王凯,胥佳,胡荣荣,等.慢性胰腺炎致门静脉高压综合征上消化道大出血[J].临床误诊误治,2016,29(12):24-25.
[21] 金士毛,孙辉,谈春晓.内镜逆行胰胆管造影对慢性胰腺炎的治疗价值[J].中华消化杂志,2011,31(6) : 416-417.
[22] Seicean A. Endoscopic ultrasound in chronic pancreatitis: Where are we now?[J].World J Gastroenterol, 2010,16(34) : 4253-4263.

