血清RF、抗CCP抗体在类风湿性关节炎患者中的表达及其与预后的相关性*
张雪珍
类风湿关节炎(RA)是一种以慢性关节滑囊炎为主要特征的慢性、系统性自身免疫性疾病,主要侵蚀关节及周围组织,从而导致骨质破坏、关节畸形和功能障碍,具有较高的发病率和致残率,严重影响患者的身心健康和生活质量[1]。因此,RA早期诊断和治疗对改善RA患者的预后有着重要的意义。文献[2]研究显示,血清学指标可出现于RA发病早期,甚至出现于相关临床症状和体征发生前,具有较高的灵敏度和特异性,可用于RA早期诊断、病情监测和预后评估。目前临床上常用的血清学指标有类风湿因子(RF)、抗环瓜氨酸肽(抗CCP)抗体等[3],本研究通过检测RA患者、非RA患者和健康体检者血清RF和抗CCP抗体,旨在探讨血清RF和抗CCP抗体在RA患者的表达及其与预后的相关性,现报道如下。
1 资料与方法
1.1 一般资料 选取2015年1月-2016年6月本院收治的120例RA患者作为RA组,纳入标准:(1)符合1987年美国风湿病学会(ACR)修订的RA分类诊断标准[4];(2)自愿配合整个研究进行者。排除标准:(1)排除系统性红斑狼疮(SLE)、干燥综合征(SS)、幼年特发性关节炎、强直性脊柱炎、多发性肌炎和皮肌炎等其他自身免疫性疾病及家族遗传性疾病者;(2)严重心肺肝肾功能不全者;(3)良恶性肿瘤等其他相关性疾病的患者。选取同期60例非RA患者作为非RA组,纳入标准:符合2007版骨关节炎诊治指南。排除标准:(1)过敏史和自身免疫性疾病者;(2)严重心肺肝肾功能不全者;(3)良恶性肿瘤等其他相关性疾病者。选取同期于本院体检部接受体检的60例健康体检者作为健康对照组,纳入标准:(1)无重大疾病者;(2)无关节疾病者。排除标准:不愿配合研究者。该研究已经医院伦理学委员会批准,研究对象均知情同意。
1.2 检测方法 采集观察对象清晨空腹静脉血3 mL,并置于一次性分离胶促凝试管中,3 500 r/min离心10 min,分离血清。采用ELISA法检测观察对象血清抗CCP抗体水平,试剂盒由上海科新生物技术股份有限公司提供,严格按照试剂盒说明书进行操作。采用免疫透射比浊法检测观察对象血清RF的水平,试剂盒由日本和光纯药工业株式会社提供,严格按照试剂盒说明书进行操作。
1.3 观察指标 观察对象的血清抗RF、CCP抗体水平,并记录患者的肿胀关节计数(SJC)、压痛关节计数(TJC)和28个关节的疾病活动度(DAS28)评分。
1.4 统计学处理 采用SPSS 18.0软件进行数据分析,计量资料用(±s)表示,两两比较采用t检验,三组间计量资料的比较采用方差分析;计数资料以率(%)表示,比较采用 字2检验;相关性研究采用Pearson分析,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者的一般资料比较 RA组:男68例,女52例,年龄18~78岁,平均(49.79±12.78)岁,病程2~15年,平均(6.24±2.43)年。根据DAS28评分将RA患者分为RA活动组(DAS28>3.2)50例和RA缓解组(DAS28≤3.2)70例;根据美国风湿病学会的RA X线分期标准以及由Dm[5]推荐修订的Sharp法评分,对RA患者双手X线平片进行分期及Sharp评分,分为RA骨侵蚀组56例和非骨侵蚀组64例。非RA组:男34例,女26例,年龄20~82岁,平均(49.86±13.21)岁;干燥综合征18例,系统性红斑狼疮13例,系统性硬化症10例,强直性脊柱炎9例,骨关节炎6例,腰椎间盘突出症4例。健康对照组:男34例,女26例,年龄18~79岁,平均(48.85±14.75)岁。RA组、非RA组和健康对照组三组的性别结构、年龄组成等一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
2.2 三组血清RF和抗CCP抗体水平比较 RA组血清RF水平明显高于非RA组和健康对照组,差异均有统计学意义(P<0.05);RA组的血清抗CCP抗体水平明显高于非RA组和健康对照组,差异均有统计学意义(P<0.05),见表1。
表1 三组血清RF和抗CCP抗体水平比较(±s)
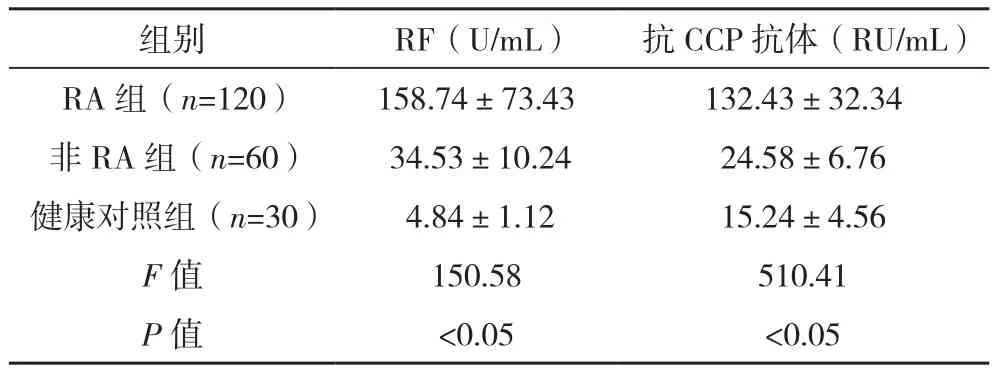
表1 三组血清RF和抗CCP抗体水平比较(±s)
组别 RF(U/mL) 抗CCP抗体(RU/mL)RA 组(n=120) 158.74±73.43 132.43±32.34非RA组(n=60) 34.53±10.24 24.58±6.76健康对照组(n=30) 4.84±1.12 15.24±4.56 F值 150.58 510.41 P值 <0.05 <0.05
2.3 RA活动组和缓解组血清RF和抗CCP抗体水平比较 RA活动组血清RF和抗CCP抗体的水平均明显高于RA缓解组,差异均有统计学意义(P<0.05),见表 2。
表2 RA活动组和缓解组血清RF和抗CCP抗体水平比较(±s)
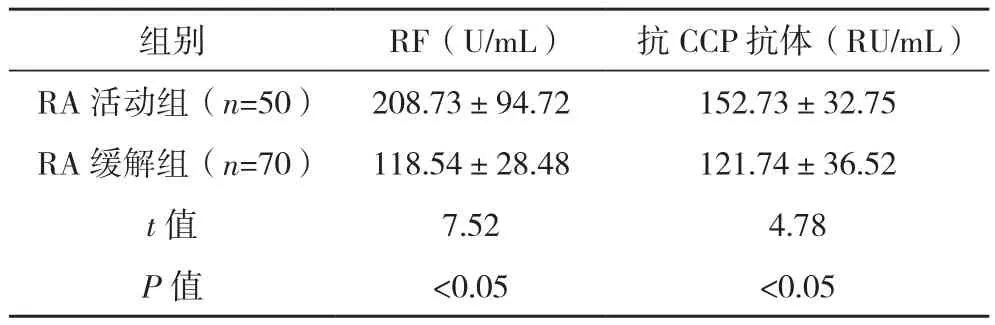
表2 RA活动组和缓解组血清RF和抗CCP抗体水平比较(±s)
组别 RF(U/mL) 抗CCP抗体(RU/mL)RA活动组(n=50) 208.73±94.72 152.73±32.75 RA缓解组(n=70) 118.54±28.48 121.74±36.52 t值 7.52 4.78 P值 <0.05 <0.05
2.4 RA骨侵蚀组和非骨侵蚀组血清RF和抗CCP抗体水平比较 RA骨侵蚀组和RA非骨侵蚀组的血清RF水平比较,差异无统计学意义(P>0.05);RA骨侵蚀组的血清抗CCP抗体水平明显高于RA非骨侵蚀组,差异有统计学意义(P<0.05),见表3。
表3 RA骨侵蚀组和非骨侵蚀组血清RF和抗CCP抗体水平比较(±s)
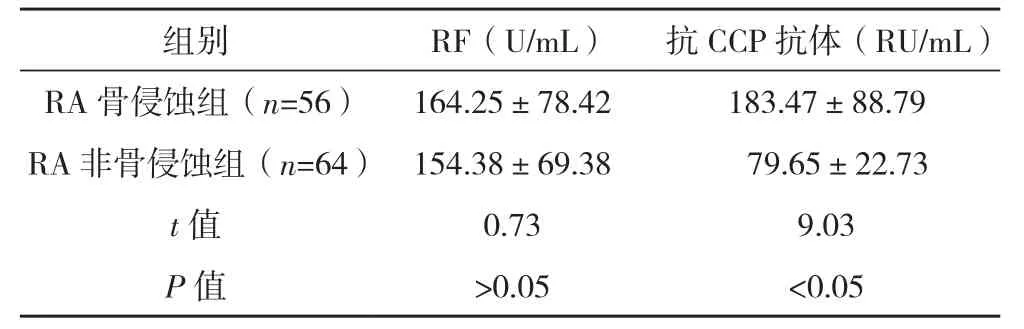
表3 RA骨侵蚀组和非骨侵蚀组血清RF和抗CCP抗体水平比较(±s)
组别 RF(U/mL) 抗CCP抗体(RU/mL)RA骨侵蚀组(n=56) 164.25±78.42 183.47±88.79 RA非骨侵蚀组(n=64) 154.38±69.38 79.65±22.73 t值 0.73 9.03 P 值 >0.05 <0.05
2.5 RA患者的血清RF和抗CCP抗体水平与肿胀关节计数、压痛关节计数和28个关节的疾病活动度评分的相关性 Pearson分析结果显示,RF与DAS28呈显著正相关(P<0.05),抗CCP抗体与SJC、TJC和DAS28均呈显著正相关(P<0.05),见表4。
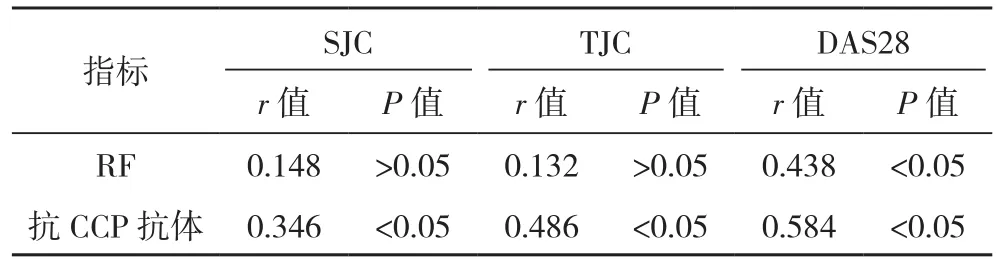
表4 RA患者血清RF和抗CCP抗体水平与SJC、TJC和DAS28评分的相关性
3 讨论
RF是目前运用最广泛的RA实验室指标,是目前诊断RA的首选指标之一。RF是一种以变性IgG为靶抗原的自身抗体,主要有IgM、IgG、IgA、IgE和IgD型RF,主要存在于RA患者的血清和关节液中,其可通过与自体、异体或异种IgG形成免疫复合物,激活补体系统,从而诱发炎症反应[6]。RF在RA患者中的检出率很高,RF阳性支持早期RA的倾向性诊断,如对年轻女性应进行RA和风湿热间的鉴别;而对非活动期RA的诊断,需参考病史[7]。在RA患者,RF的滴度与患者的临床表现呈正相关,即随症状加重而效价升高。但RF并不是RA独有的特异性抗体。在系统性红斑狼疮患者有50%RF阳性,在其他结缔组织病如干燥综合征、硬皮病、慢性活动性肝炎及老年人中均可有不同程度的阳性率[8]。文献[9]研究显示,病理性RF导致的自身免疫损伤可使RA患者疾病活动,发生类风湿结节、坏死性血管炎、骨侵蚀等。抗CCP抗体是RA特异性自身抗体,主要由血清、关节液和骨髓中的B淋巴细胞自发分泌[10]。文献[11]研究显示,抗CCP抗体与瓜氨酸蛋白可在炎性细胞的Fcy受体的作用下形成免疫复合物,从而产生免疫应答。文献[12]研究亦显示,抗CCP抗体为RA的早期抗体,并与RA患者的关节侵蚀状况和预后存在着密切的相关性。
本研究结果表明,RF和抗CCP抗体在RA血清均具有较高的表达水平,且和疾病活动性存在一定的相关性。RF并不是RA的特异性抗体,其在骨关节炎、干燥综合征、进行性全身性硬化症等疾病中亦有不同程度的阳性表现,故仅进行RF检测很难为早期RA提供可靠的依据。而抗CCP抗体为RA特异性自身抗体,用于早期RA诊断具有较高的灵敏度和特异性。本研究结果显示,RA骨侵蚀组的血清抗CCP抗体水平明显高于RA非骨侵蚀组,差异有统计学意义(P<0.05),说明抗CCP抗体关节侵蚀性病变有着密切的联系。原因可能是,富含瓜氨酸残基的多肽或蛋白均可被RA患者血清中的自身抗体识别,进而引起关节损伤,重要者可导致关节畸形,严重影响患者的预后[13]。因此,对于抗CCP抗体阳性患者应尽早给予有效的干预,延缓疾病的进展,减少骨侵蚀和关节破坏,从而改善RA患者的预后。文献[14]研究指出,CCP阳性且定量检测结果显示持续增高者就有明显的骨侵蚀进展,即便患者经治疗后临床症状有所改善,但绝不能放松后续治疗。而文献[15]进一步指出,CCP抗体具有区分损伤性和非损伤性关节炎的能力,可作为RA疾病活动度评估的重要参考指标。文献[16-17]通过临床试验证明,CCP抗体可作为RA早期诊断的特异性指标,而RF则作为疾病损伤程度的特异性指标。Kroot等[18]通过对数百例发病1年以内的RA患者进行了1~6年的随访,通过对疾病活动评分、健康评估问卷以及影像学评分的连续观察,抗CCP抗体阳性的RA患者骨破坏较阴性者严重。本研究结果亦显示,抗CCP抗体与SJC、TJC和DAS28均呈显著正相关,与文献[19]研究结果相符。文献[20-21]研究亦显示,抗CCP抗体水平与IL-4、IL-17等炎性因子的水平有关,而这些因子可通过直接或间接发挥促炎性作用,在RA的发生发展中发挥着重要的作用。目前,关于抗CCP抗体是否与疾病活动存在相关性的观点尚未统一,不同的研究有不同的说法,而确切的结论则有待进一步更大样本量的基础和临床研究。
综上所述,血清RF和抗CCP抗体水平与RA疾病活动性相关,且血清抗CCP抗体水平与骨侵蚀相关。RF和抗CCP抗体在RA患者的早期诊断和预后评估中均具有较高的临床价值。
[1]兰由玉,王友强,何成松.五项检测指标在类风湿关节炎早期诊断中的临床价值[J].中国卫生检验杂志,2013,23(9):2130-2132.
[2]张杨文.类风湿性关节炎血清RF与抗-CCP抗体浓度检测及其意义[J].实用医学杂志,2015,31(1):108-109.
[3]赖晓霏.类风湿关节炎患者血清中IL-27、炎症指标和疾病活动度的相关性分析[J].免疫学杂志,2014,30(6):536-538.
[4] Arnett F C,Edworthy S M,Bloch D A,et al.The American Rheumatism Association 1987 revised criteria for the classification of rheumatoid arthritis[J].Arthritis Rheum,1988,31(3):315-324.
[5] Dm V D H.Plain X-rays in rheumatoid arthritis:overview of scoring methods, their reliability and applicability[J].Baillieres Clinical Rheumatology,1996,10(3):435-453.
[6]林锦骠,杨滨,欧启水.类风湿关节炎中抗环瓜氨酸肽抗体、类风湿因子浓度与白介素17mRNA表达关系研究[J].现代免疫学,2014,34(5):377-380.
[7]杨芳.ESR、RF、抗CCP和AKA联合检测对类风湿性关节炎的诊断价值[J].中国医学创新,2015,12(2):1-3.
[8]樊启艳.慢性HBV感染患者血清自身抗体的检测与临床意义[J].中国医学创新,2014,11(7):27-29.
[9]张静思,陈鑫苹,陈斌.RF、抗-CCP、AKA及GPI联合检测在类风湿关节炎诊断中的价值[J].重庆医学,2015,44(13):1788-1789.
[10]张新刚,张晓莉,蒋莉,等.类风湿因子、抗环瓜氨酸多肽抗体和抗角蛋白抗体联合检测在类风湿关节炎诊断中的价值[J].中国医科大学学报,2012,41(12):1130-1133.
[11]关晓东,吴宇芳,陈少莹,等.联合检测ICTP、抗CCP抗体和RF在未分化关节炎向类风湿关节炎转化的预测价值[J].重庆医学,2015,44(34):4787-4789.
[12]石连杰,李建红,胡凡磊,等.趋化因子配体19在类风湿关节炎患者血清中的表达及临床意义[J].北京大学学报:医学版,2016,48(4):667-671.
[13]张琼,罗以勤,汪元,等.4种血清标志物在类风湿关节炎的诊断、疾病活动度的判断及骨侵蚀的预测的应用价值[J].安徽医科大学学报,2015,50(12):1791-1794.
[14]郭迪斌,谷晓晶,居艳娟,等.类风湿关节炎患者血清可溶性髓样细胞触发受体-1、白介素-17水平研究[J].中国医学创新,2013,10(32):15-17.
[15]李云春,钟利,王悦.类风湿性关节炎患者红细胞体积分布宽度及相关炎性因子与病情活动度的相关性[J].检验医学,2017,32(4):304-307.
[16]李云春,许荣,方忠俊,等.类风湿因子分型及抗环瓜氨酸肽抗体联合检测与类风湿性关节炎中医辨证分型的相关性研究[J].中国中西医结合杂志,2013,33(12):1608-1610.[17]张杨文.类风湿性关节炎血清RF与抗-CCP抗体浓度检测及其意义[J].实用医学杂志,2015,31(1):108-109.
[18] Kroot E J J A,Nieuwenhuizen M G,Malefijt M C D W,et al.Change in bone mineral density in patients with rheumatoid arthritis during the first decade of the disease[J].Arthritis &Rheumatology,2001,44(6):1254-1260.
[19] 高雅.胸腺基质淋巴细胞生成素在类风湿关节炎和有关节症状的系统性红斑狼疮患者外周血中的表达及其意义[J].吉林大学学报:医学版,2016,42(3):556-560
[20] Kokkonen H,Söderström I,Rocklöv J,et al.Up-regulation of cytokines and chemokines predates the onset of rheumatoid arthritis[J].Arthritis & Rheumatology,2010,62(2):383-391.
[21]赖晓霏.类风湿关节炎患者血清中IL-27、炎症指标和疾病活动度的相关性分析[J].免疫学杂志,2014,30(6):536-538.

