肛周脓肿首发累及阴囊的坏死性筋膜炎1例
宋晓伟,赵泽云,邹永波,王欣宇,李 韬,张明威
(吉林大学第二医院 结直肠肛门外科,吉林 长春130041)
坏死性筋膜炎(NF)是一种临床罕见的炎症感染性疾病。主要侵及皮下组织及筋膜层,病死率极高,最典型的表现称为Fournier 坏疽。早期诊断及积极的治疗,包括尽早清创、引流及广谱抗生素的使用是该病处理的关键。现报道1例我院收治的坏死性筋膜炎病例并进行相关文献复习。
1 临床资料
患者,男,34岁,因“肛周红肿伴疼痛6天,加重2天”入院。入院查体:(平卧位)肛周色暗红,肌张力较大,可见部分皮肤黏膜脱落坏死。阴囊肿大,直径约15 cm。肛周、阴囊皮温增高,无明显波动。
盆腔MRI:脂肪抑脂像显示,两侧睾丸周围可见大量气体及限局性液体信号,会阴部、肛周及左侧臀大肌信号增高,双侧腹股沟区可见多发淋巴结显示,最大者直径约9 mm(图1)。检验结果:白细胞20.3×109/L。
入院后给予消炎、补液、调解电解质等对症处理。无明显手术禁忌症于全麻下行肛周脓肿切开引流术、阴囊切开、坏死鞘膜清除术。术中留置引流管5枚。
术后给予静脉消炎、切口换药、经引流管冲洗双氧水等对症处理。病程中患者术后第14天出现左侧腋中线与脐水平交叉处红肿伴全身发热,于局麻下行脓肿切开引流术,引流出脓性液体约50 ml,充分使用双氧水及氯化钠冲洗后留置胶皮引流管。术后恢复良好,局部症状与全身症状均减轻。术后5周拔除所有引流管。术后第6周肛周及会阴部皮肤伤口基本愈合,患者好转出院。
2 讨论
2.1 病因及发病机制
Fournier 坏疽最常见的病因是肛周脓肿和原发性阴囊囊肿。其他引起Fournier 坏疽的病因有尿路周围脓肿、会阴部创伤和术后切口感染等。NF发病的主要病因是细菌感染,根据感染细菌的类型不同,可以分为4型[1],其中Ⅰ型最常见,大约占55%-80%。
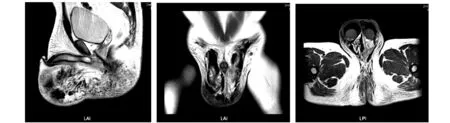
图1 入院时盆腔 MRI
细菌感染通过皮下层、浅筋膜层进行直接扩散。缺血和坏死产生的炎性介质通过血液循环,导致多器官衰竭的系统反应,引起全身中毒症状[2-4]。
2.2 高危因素
有报道称,糖尿病、酗酒、高血压、免疫抑制、恶性肿瘤、肝脏疾病和肾脏疾病与该病的死亡率呈正相关[5-7]。尤其是糖尿病,是最常见和最重要的诱发因素[8]。临床上有近乎一半的患者合并其中至少一种并发症。
2.3 临床表现
NF最常侵犯的部位是会阴部、肛周及阴囊区域。最常见的临床表现是疼痛、局部肿胀及发热,合并气性坏疽可有“皮下捻发音”。NF的初始病变仅累及阴囊,如果不及时进行处理,蜂窝织炎病变区域会沿筋膜层持续蔓延直至锁骨[9]。Ferreira等人的研究发现初始症状到达医院的平均间隔时间为5.1±3.1天[10]。
2.4 诊断
NF诊断的金标准是坏死组织的活检。同时需对清除的坏死组织及脓液进行细菌培养指导抗生素的应用。手指试验对于NF的诊断至关重要[11,12]。实验室指标可通过LRINEC评分表进行量化,LRINEC评分≥6应高度怀疑NF[13]。彩超可发现皮下组织回声增厚、回声不均匀及皮下积气,可在彩超下穿刺抽脓作细菌培养。Fournier坏疽的CT表现包括软组织增厚和炎症。
2.5 治疗
该病的治疗原则是清除坏死组织,尽早使用广谱抗生素。如果并发休克需及时进行液体复苏;伴随低蛋白血症可输注白蛋白、血浆等;对症纠正酸碱平衡及电解质紊乱;高压氧仓及全身支持治疗。
2.6 预后
本病病情发展迅速,不及时处理,死亡率高。随着医疗手段的发展,Fournier坏疽的病死率可能会有所降低。但是积极的处理,尤其是手术干预仍然是降低死亡率的有效措施。
参考文献:
[1]Paz Maya S,Beltran DD,Lemercier P,et al.Necrotizing fasciitis:an urgent diagnosis[J].Skeletal Radiol,2014,43(5):577.
[2]Wong CH,Wang YS.The diagnosis of necrotizing fasciitis[J].Curr Opin Infect Dis,2005,18(2):101.
[3]Sarani B,Strong M,Pascual J,et al.Necrotizing fasciitis:current concepts and review of the literature[J].J Am Coll Surg,2009,208(2):279.
[4]Wong CH,Khin LW,Heng KS,et al.The LRINEC (Laboratory Risk Indicator for Necrotizing Fasciitis) score:a tool for distinguishing necrotizing fasciitis from other soft tissue infections[J].Crit Care Med,2004,32(7):1535.
[5]Hong KS,YiHJ,Lee RA,et al.Prognostic factors and treatment outcomes for patients with Fournier's gangrene:a retrospective study[J].Int Wound J,2017,14(6):1352.
[6]Paty R,Smith AD.Gangrene and Fournier's gangrene[J].Urol Clin North Am,1992,19(1):149.
[7]Morpurgo E,Galandiuk S.Fournier's gangrene[J].Surg Clin North Am,2002,82(6):1213.
[8]Torremade Barreda J,Millan Scheiding M,Suarez Fernandez C,et al.Fournier gangrene.A retrospective study of 41 cases[J].Cir Esp,2010,87(4):218.
[9]Saijo S,Kuramoto Y,Yoshinari M,et al.Extremely extended Fournier's gangrene[J].Dermatologica,1990,181(3):228.
[10]Ferreira PC,Reis JC,Amarante JM,et al.Fournier's gangrene:a review of 43 reconstructive cases[J].Plast Reconstr Surg,2007,119(1):175.
[11]陈 杰,夏 军,王思群,等.坏死性筋膜炎研究现状[J].国际骨科学杂志,2011,32(02):96.
[12]Goh T,Goh LG,Ang CH,et al.Early diagnosis of necrotizing fasciitis[J].Br J Surg,2014,101(1):e119.
[13]Mallikarjuna MN,Vijayakumar A,Patil VS,et al.Fournier's Gangrene:Current Practices[J].ISRN Surg,2012,2012:942437.

