放疗后上肢乳腺癌相关淋巴水肿的危险因素分析
吴师容,文成玉,赵文瑶,陆 翔,郝丽琼
乳腺癌是女性常见的恶性肿瘤,其发病率非常高,约占全部女性恶性肿瘤发病的1/5,已成为当前社会的重大公共卫生问题[1]。而随着近年我国乳腺癌筛查普及率的提高,多数乳腺癌早期即可被发现和治疗,从而提高了患者的生存率[2]。乳腺癌相关淋巴水肿(breast cancer related lymphedema, BCRL)是乳腺癌治疗后较常见的并发症,其发生率较高,主要症状为患侧肢体肿胀、疼痛,给患者的预后和生活质量造成不良影响[3-4]。而临床治疗BCRL的效果不甚理想,目前有关BCRL发生的危险因素尚未明确。因此,本文研究了乳腺癌放疗后BCRL的发生情况及危险因素,旨在为临床治疗BCRL提供理论依据,现具体报告如下。
1 资料与方法
1.1一般资料选取2012年2月—2016年6月于我院手术治疗后行放疗的乳腺癌168例作为研究对象,年龄为20~76(46.9±7.31)岁。①纳入标准:年龄≥18岁;临床明确诊断为乳腺癌;患者知情同意参与本研究并签署知情同意书。②排除标准:精神异常者;双侧乳腺癌患者;患有其他脏器疾病者;主动退出研究者。记录患者年龄、体重指数(BMI)、发病部位、TNM分期、腋窝淋巴清扫数目、手术方式、是否化疗、是否进行上肢锻炼等资料。
1.2诊断标准①BCRL的诊断标准[5]:患肢周径较对侧增粗>2 cm;术后3个月患肢出现肿胀,沉重等症状。②淋巴水肿分级[6]:Ⅰ级为轻度水肿,按压患肢有凹陷,抬高后肿胀消退,周径差≤4 cm;Ⅱ级为上肢肿胀,无凹陷性水肿,抬高后肿胀不消失,周径差≤6 cm;Ⅲ级为上肢呈现象皮肿,皮肤增厚伴有褶皱,活动受限明显,周径差>6 cm。
2 结果
2.1BCRL发生情况统计纳入研究的168例乳腺癌患者放疗后BCRL发生情况,发现未发生BCRL 96例(57.14%),发生BCRL 72例(42.86%),其中淋巴水肿分级Ⅰ级49例(29.17%)、Ⅱ级15例(8.93%)、Ⅲ级8例(4.76%)。
2.2单因素分析发生与未发生BCRL患者的BMI、TNM分期、腋窝淋巴清扫数量、是否进行上肢锻炼比较差异具有统计学意义(P<0.05);而年龄、发病部位、手术方式、是否化疗比较差异无统计学意义(P>0.05)。见表1。
2.3多因素Logistic回归分析将上述单因素分析中有统计学意义的因素纳入多因素Logistic回归分析结果显示,BMI≥25 kg/m2、腋窝淋巴结清扫数量≥14枚是乳腺癌放疗后BCRL发生的危险因素,而进行上肢锻炼是保护因素(P<0.05)。见表2。
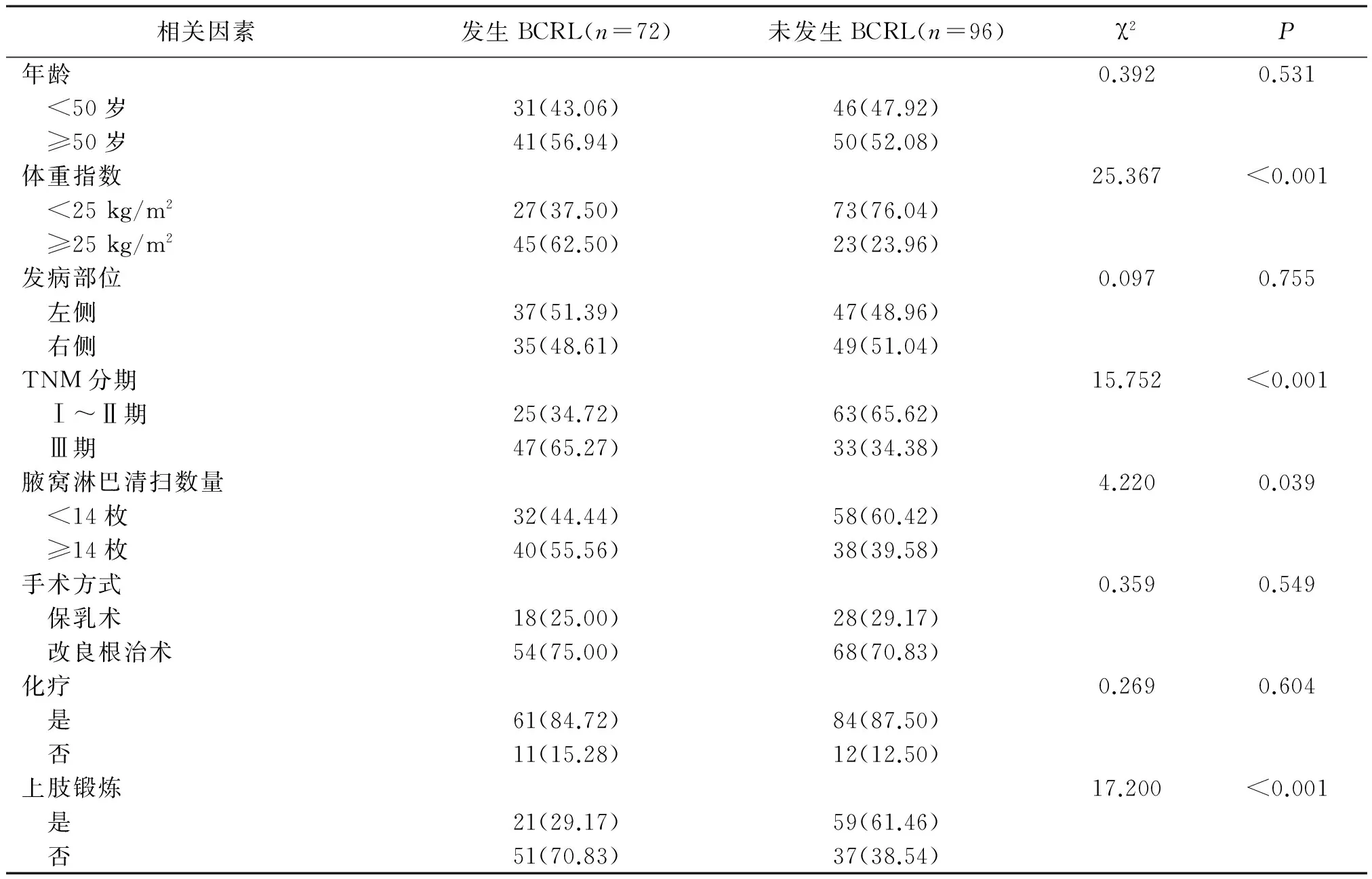
表1 乳腺癌相关淋巴水肿发生的单因素分析 [例(%)]
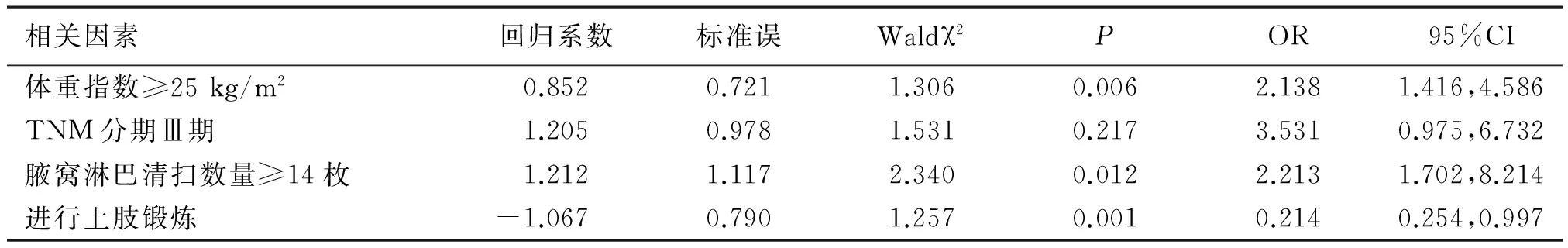
表2 乳腺癌相关淋巴水肿发生的多因素Logistic回归分析
3 讨论
乳腺癌是常见的女性肿瘤疾病,其发病率较高,而自20世纪90年代开始由于乳腺癌筛查工作及综合治疗的开展,其病死率呈现下降趋势。目前,临床上常用的乳腺癌治疗方式为保乳术和改良根治术,而BCRL是乳腺癌治疗后常见的并发症之一[7]。患者术后出现BCRL,上肢肿胀明显,活动受限,严重影响患者生活质量。
有较多研究对BCRL的发生率进行了调查,但由于BCRL的诊断标准及随访时间不一,因此调查得出的BCRL发生率也存在较大的差异。以往有文献报道,乳腺癌手术治疗后上肢BCRL的发生率为15%~54%[8]。本研究168例行乳腺癌放疗的患者中发生BCRL 72例(42.86%),与以往报道结果相似,说明BCRL发生率较高,临床应予以重视。
BCRL的发生受许多因素的影响,然而目前对于BCRL发生的危险因素尚未明确。许多研究认为BMI、腋窝淋巴清扫数量、手术方式等是BCRL发生的影响因素[9-11]。本研究经单因素分析发现,BMI、TNM分期、腋窝淋巴清扫数量、上肢锻炼与BCRL发生有关。再经多因素Logistic回归分析结果显示,BMI≥25 kg/m2、腋窝淋巴结清扫数量≥14枚为乳腺癌放疗后上肢BCRL发生的危险因素,而进行上肢锻炼是保护因素。
本研究发现,BMI≥25 kg/m2的患者中有45例(62.50%)发生了BCRL,所占比例高于BMI<25 kg/m2的患者。说明了BMI≥25 kg/m2是BCRL发生的危险因素,可能是与身体偏胖易引起脂肪液化坏死,使淋巴管阻塞或发生淋巴管炎,从而导致水肿发生有关[12]。
曾有研究报道,乳腺癌术后上肢BCRL的发生率随腋窝淋巴结清扫范围的增大而上升[13]。腋窝淋巴结的清扫阻碍了上肢淋巴的回流通路,组织液中蛋白质浓度升高却不能被清除,与血浆胶体渗透压的差值降低,透过毛细血管的液体增多从而导致水肿[14]。本研究发现,腋窝淋巴结清扫数量≥14枚是BCRL发生的危险因素,这说明临床手术进行淋巴结清扫时要谨慎。
乳腺癌术后良好有序的上肢锻炼有利于患者预后,还能对BCRL起到预防的效果。有大量患者由于乳腺癌术后创口的原因忽略了锻炼,从而影响了上肢功能的恢复。术后上肢锻炼有利于促进血液循环,对恢复患者上肢功能有较好的帮助[15]。建议患者在术后要尝试做一些轻度的、有序的上肢锻炼,可以有效地预防乳腺癌放疗后BCRL的发生。
综上所述,乳腺癌患者放疗后上肢BCRL的发生率较高,BMI≥25 kg/m2、腋窝淋巴结清扫数量≥14枚是BCRL发生的危险因素,而进行上肢锻炼是保护因素。临床应制定合理的治疗及上肢锻炼方案,降低患者BCRL的发生率并做到有效预防。
[参考文献]
[1]杨杰,高明.乳腺癌术后上肢淋巴水肿危险因素的临床观察[J].浙江创伤外科,2015,20(1):114-116.
[2]丁玎,张勃,谢瑛.综合康复对乳腺癌术后淋巴水肿的疗效[J].中国康复理论与实践,2015,21(1):88-90.
[3]Gartner R, Jensen M B, Nielsen J,etal. Prevalence of and factors associated with persistent pain following breast cancer surgery[J].JAMA, 2009,302(18):1985-1992.
[4]Heiney S P, McWayne J, Cunningham J E,etal. Quality of life and lymphedema following breast cancer[J].Lymphology, 2007,40(4):177-184.
[5]朱倩楠,夏添松,王水.逆行腋窝淋巴示踪技术预防乳腺癌术后上肢淋巴水肿[J].江苏医药,2015,41(1):78-80.
[6]吴诚义.131例乳腺癌腋窝淋巴结清扫术中保留肋间臂神经的探讨[J].中华普通外科杂志,2002,17(5):311-312.
[7]Vignes S, Arrault M, Ebelin M. Poor influence of surgery on upper limb lymphedema volume in patients after breast cancer treatment[J].J Mal Vasc, 2006,31(4):202-205.
[8]Norman S A, Localio A R, Potashnik S L,etal. Lymphedema in breast cancer survivors: incidence, degree, time course, treatment, and symptoms[J].J Clin Oncol, 2009,27(3):390-397.
[9]李静玉,刘兆喆,谢晓冬等.综合消肿疗法治疗乳腺癌术后上肢淋巴水肿临床研究[J].创伤与急危重病医学,2017,5(2):76-79.
[10] Shah C, Vicini F A. Breast cancer-related arm lymphedema: incidence rates, diagnostic techniques, optimal management and risk reduction strategies[J].Int J Radiat Oncol Biol Phys, 2011,81(4):907-914.
[11] Deutsch M, Land S, Begovic M,etal. The incidence of arm edema in women with breast cancer randomized on the National Surgical Adjuvant Breast Project Study B-04 to radical mastectomy versus total mastectomy and radiotherapy versus total mastectomy alone[J].Int J Radiat Oncol Biol Phys, 2008,70(4):1020-1024.
[12] 黄关立,吕世旭,郝儒田,等.乳腺癌病人上肢淋巴水肿的多因素分析[J].外科理论与实践,2011,16(1):39-41.
[13] 宋艳利.乳腺癌术后上肢淋巴水肿的手术原因初探[J].中国医师进修杂志:外科版,2007,30(5):52,61.
[14] 徐根强,冀会学,吕峰.乳腺癌术后患侧上肢淋巴水肿原因及防治探讨[J].现代肿瘤医学,2006,14(7):825-826.
[15] 谢玉环,郭旗,刘风华,等.乳腺癌相关上肢淋巴水肿危险因素荟萃分析[J].中华放射肿瘤学杂志,2014,23(2):93-97.

