门诊2型糖尿病合并高血压患者生存质量及其影响因素分析
王凤美, 袁晓丹
(江苏省中西医结合医院 1. 护理部; 2. 健康教育科, 江苏 南京, 210028)
高血压是糖尿病的常见并发症或伴发病之一,我国门诊就诊的2型糖尿病患者中约30.00%伴有已诊断高血压[1]。与健康有关的生存质量是指不同文化和价值体系中的个体对他们的目标、期望、标准以及所关心的事情、有关的生存状况的体验,包含了个体的生理健康、心理状态、独立能力、社会关系、个人信仰和与周围环境的关系[2]。生存质量主要是个体的主观评价,研究者们通常采用量表评定法对其进行测量。目前国内对慢性病患者生存质量的研究多采用WHOQOL-BREF和SF-36。本研究旨在使用WHOQOL-BREF量表探讨门诊2型糖尿病合并高血压患者的生存质量,并着重分析影响患者生存质量的因素,为医务人员正确评价门诊2型糖尿病合并高血压患者的生存质量,制定提高患者生存质量的干预措施提供依据。
1 资料与方法
1.1 一般资料
选取2015年9月—2016年4月江苏省中西医结合医院门诊就诊的2型糖尿病合并高血压患者158例。入选标准:①符合1999年世界卫生组织(WHO)2型糖尿病诊断标准[1];②符合《中国高血压防治指南(2010版)》中高血压诊断标准[3]; ③年龄≥18岁,2种疾病病程均≥1年;④自愿参加。排除标准:①恶性肿瘤患者;②合并严重疾病,如肝肾功能衰竭、心力衰竭及疾病急性期患者;③意识不清,无法正常沟通者。
1.2 方法
1.2.1调查工具: ①一般资料:包括性别、年龄、文化程度、婚姻、医疗付费方式、身高、体质量、体质量指数(BMI)、血压、疾病病程、用药、伴发病及合并症、是否吸烟、是否饮酒、是否定期复诊、睡眠情况。②世界卫生组织生存质量测定量表简表(WHOQOL-BREF):该量表[4]共26个条目,包含生理、心理、社会关系、环境4个领域,共24个条目,还有2个独立分析的条目,分别为询问个体关于自身生存质量、健康状况的总的主观感受。各条目评分等级为5级,其中有3个反向记分条目,得分越高说明生存质量越好。WHOQOL-BREF各个领域的得分与WHOQOL-100量表相应领域的得分具有较高的相关性,Pearson相关系数最低为0.89(社会关系领域),最高为0.95(生理领域)。
1.2.2调查方法: 调查人员经过统一培训,采用统一指导用语,向患者解释调查的目的取得配合后进行问卷调查,问卷当场收回并对每份调查问卷逐项核实,发现问题立即解决,专人编码、录入并检查核对。
1.3 统计学方法
2 结果
2.1 一般资料
158例门诊2型糖尿病合并高血压患者中,男性92例(58.23%),女性66例(41.77%);年龄34~78岁,平均(60.76±9.18)岁;BMI(19.99~38.04)kg/m2,平均(25.29±3.51)kg/m2。按照一般资料特征不同将患者分类,并比较不同特征患者WHOQOL-BREF得分,见表1。
2.2 WHOQOL-BREF量表得分情况
158例2型糖尿病合并高血压患者WHOQOL-BREF量表生理领域得分14.48~15.26分,平均(14.87±2.50)分;心理领域得分13.89~14.68分,平均(14.28±2.51)分;社会关系得分13.88~15.51分,均分(14.69±5.19)分;环境领域得分13.89~14.67分,平均(14.27±2.47)分。主观感受方面,生存质量得分3.29~3.56分,平均(3.42±0.87)分;健康状况得分2.69~2.97分,平均(2.83±0.88)分。
2.3 门诊2型糖尿病合并高血压患者生存质量的单因素分析
单因素分析显示,WHOQOL-BREF量表中健康状况这一独立项目与是否发生低血糖呈负相关(r=-0.175,P<0.05);生理领域与年龄(r=-0.175,P<0.05)、婚姻状况(r=-0.178,P<0.05)呈负相关,与BMI(r=0.182,P<0.05)和低密度脂蛋白(LDL)(r=0.163,P<0.05)呈正相关;心理领域与是否发生过低血糖(r=-0.217,P<0.01)及是否知道如何处理(r=-0.258,P<0.01)呈负相关,与是否吸烟(r=0.181,P<0.05)、BMI(r=0.224,P<0.01)呈正相关;社会关系与年龄(r=-0.343,P<0.01)、婚姻(r=-0.157,P<0.05)、病程(r=-0.211,P<0.01)、糖尿病治疗方式(r=-0.241,P<0.01)呈负相关,与BMI(r=0.243,P<0.01)正相关;环境领域与是否发生过低血糖(r=-0.196,P<0.05)呈负相关,与BMI(r=0.223,P<0.01)正相关。见表2。
表1 不同特征门诊2型糖尿病合并高血压患者WHOQOL-BREF得分比较 分
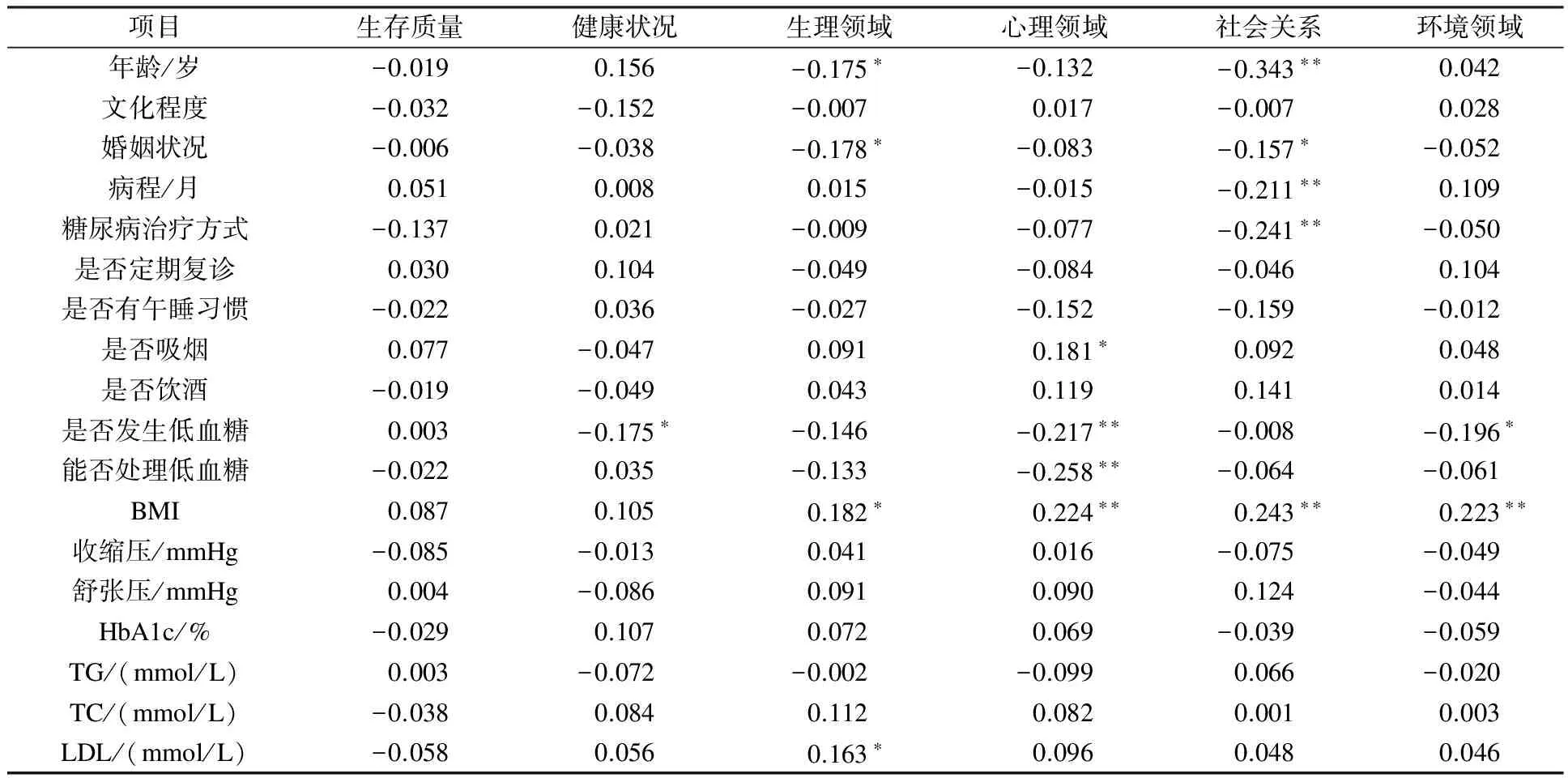
表2 各因素与门诊2型糖尿病合并高血压患者生存质量得分相关性分析
注:*P<0.05; **P<0.01。
2.4 门诊2型糖尿病合并高血压患者生存质量各领域的影响因素
分别以两个独立条目(总的生存质量和健康状况)、生理、心理、社会关系和环境领域得分为因变量,以文化程度、婚姻状况、病程、糖尿病治疗方式、是否合并其他疾病、是否定期检查、是否发生低血糖、是否知道如何处理低血糖、是否失眠、吸烟、饮酒、BMI为自变量,进行多元逐步回归分析。自变量赋值方式分别为文化程度(0=文盲,1=小学,2=初中,3=高中及中专,4=大学及以上)、婚姻状况(1=已婚,2=未婚、离婚、丧偶)、糖尿病治疗方式(0=不用药,1=仅口服药,2=仅胰岛素,3=口服药联合胰岛素)、是否合并其他疾病(0=否,1=是)、是否定期检查(0=否,1=是)、是否发生过低血糖(0=否,1=是)、是否知道低血糖如何处理(0=否,1=是)、是否失眠(0=否,1=入睡困难,2=早醒,3=入睡困难+早醒)、吸烟(0=否,1=是,2=已戒)、饮酒(0=否,1=是,2=已戒),其他变量均为实际值。变量进入水平α=0.05,剔除标准α=0.01。
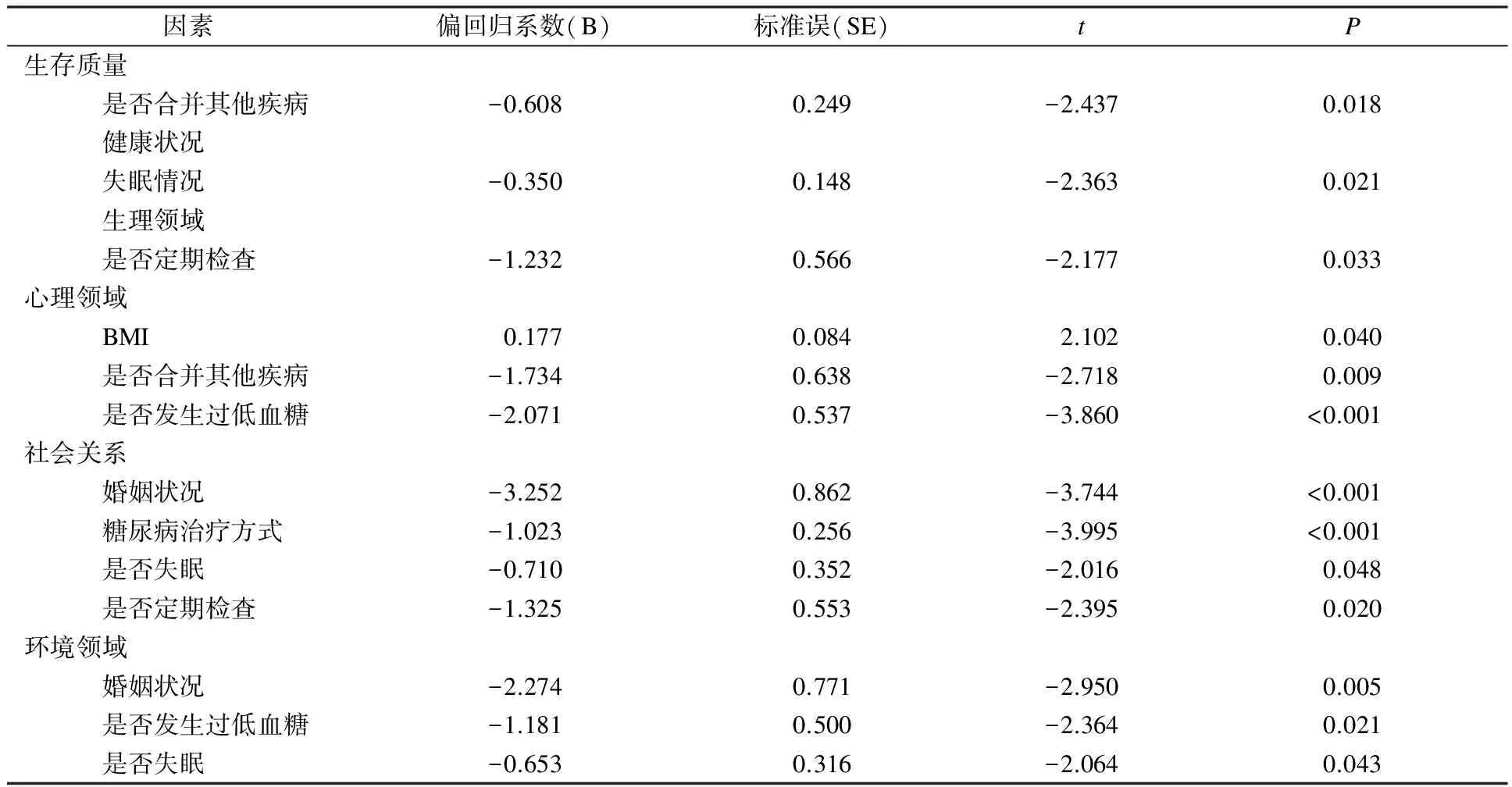
表3 门诊2型糖尿病合并高血压患者WHOQOL-BREF各领域影响因素多元逐步回归分析
独立条目中生存质量的影响因素为是否合并其他疾病,健康状况的影响因素为是否失眠;生理领域的影响因素为是否定期检查;心理领域的影响因素有BMI、是否合并其他疾病、是否发生过低血糖;社会关系的影响因素有糖尿病治疗方式、婚姻、是否定期检查及是否失眠;环境领域的影响因素有婚姻、是否发生过低血糖、是否失眠。见表3。
3 讨论
3.1 门诊2型糖尿病合并高血压患者生存质量分析
对158名门诊2型糖尿病合并高血压患者调查发现,患者生理、心理、社会关系、环境领域得分分别为(14.87±2.50)、(14.28±2.51)、(14.69±5.19)和(14.27±2.47)分;独立条目生存质量得分为(3.42±0.87)分,健康状况得分为(2.83±0.88)分。各领域得分高于国内某社区慢性病患者生存质量[5],可能与地域文化、生活方式、经济发展的差异及社会保障体系的日益完善有关。各领域得分低于对2型糖尿病患者进行的生存质量调查及某社区健康正常人的生存质量[6-7],这可能与合并疾病数及种类有关,合并疾病越多,患者的生存质量相对越低。生理领域、心理领域及社会关系的得分方面,老年患者得分最低,中年患者相较青年患者得分低,这与国内研究结果相似[8]。除了糖尿病及高血压,同时还合并其他疾病的患者,其心理领域及环境领域得分越低,这与国内调查结果一致[5]。失眠患者的环境领域得分低于无失眠患者。已戒烟者心理领域得分最高,这可能与戒烟患者首先要具备较强的意志力及心理才可以成功有关[9]。
3.2 门诊2型糖尿病合并高血压患者生存质量各领域影响因素分析
多元逐步回归结果显示,两个独立项目中,合并其他疾病的患者对自身生存质量的主观感受越差;失眠患者健康状况的主观感受差于无失眠患者。与国内文献报道一致[5,10-12]。罹患疾病越多,患者的精神及经济压力相对越大,生活中需要注意的事项相对越多,从而影响其生存质量主观感受[13]。长期睡眠障碍会促进下丘脑-垂体-肾上腺素皮质系统释放较多糖皮质激素,导致葡萄糖产生增加,利用减少,最终影响血糖控制[14-15],亦可使大脑皮质兴奋,血管中枢调节功能失调,并可引起很多激素或体液因子原有节律改变,这些变化都与高血压形成有关[16]。血糖、血压的波动可能会导致患者出现焦虑、抑郁等精神异常,反过来进一步加重高血压及高血糖,且药物治疗也不能将血糖及血压将至理想范围[17]。因而对睡眠障碍的患者要帮助其找到失眠的原因,进行适当的干预,改善睡眠质量。
影响患者生理领域得分的因素为是否定期检查,这可能与患者不适感越严重,对药物及医疗手段的依赖性越强,而频繁的就诊、检查在某些程度上影响到患者的工作及日常生活,从而导致患者生存质量的生理领域得分越低。患者若既往发生过低血糖、伴有其他疾病,其心理领域得分越低。低血糖的发生,会导致患者极度不适,甚至有濒死感,加重患者的消极感受,而频繁的低血糖发作会导致患者的记忆力下降,影响其日常工作及学习[18]。BMI越高,患者心理领域的得分越高,这与国内外研究[19-20]结果一致。患者往往认为BMI越低,其机体营养不足,导致身体疾病抵抗力下降,影响疾病控制,从而产生消极感受。
本研究结果显示,不良的婚姻状况、糖尿病治疗方式越复杂、失眠、定期检查均使患者社会关系领域得分下降,这与国内研究结果一致[8]。治疗方式越复杂,患者越认为疾病严重,所需的社会支持越多,当不能得到满足时,患者所需社会支持满足程度越差。不良的婚姻状况,失眠则可能会导致患者情绪的改变,产生抑郁等症状,减少与外界的交流,导致患者社会关系得分降低。有不良的婚姻状况、低血糖、失眠的患者,其环境领域得分均较低,这与患者希望能更好地改变生活、及时获得医药资讯及服务、改善睡眠环境等有关,患者对这方面的需求有所提高,现有的环境往往不能满足他们的要求。生存质量作为健康干预手段的最终目标,有助于对患者进行综合评价。本研究结果提示在对2型糖尿病合并高血压患者进行干预时,对合并多种疾病的患者需要加强关注,在以后的工作中探索符合患者个体化需求的方案来改善其生存质量[21-22]。此外,本研究结果发现睡眠质量对患者的健康状况有着明显的影响,以后需加强患者睡眠状况的了解,并采取中西医结合的方法帮助患者改善睡眠质量。
[1]中华医学会糖尿病学分会. 中国2型糖尿病防治指南(2013版)[M]. 北京: 北京大学医学出版社, 2014.
[2]ORLEY J. Quality of Life Assessment: International Perspectives[R]. Springer Verlag Berlin Heidelberg, 1994.
[3]中国高血压防治指南修订委员会. 中国高血压防治指南2010[J]. 中华心血管病杂志, 2011, 39(7): 579-616.
[4]方积乾. 生存质量测定方法及应用[M]. 北京: 北京医科大学出版社, 2000: 113-143.
[5]冯羯羢, 余菁, 黄榕钦, 等. 社区163名慢性病患者生存质量及其影响因素的研究[J]. 健康教育与健康促进, 2015, 10(1): 24-27.
[6]杨圣楠, 朱元媛, 楼青青. 2型糖尿病患者生存质量及其与糖尿病心理痛苦的关系[J]. 护理管理杂志, 2015, 15(10): 689-691.
[7]杨兴华, 陈洪琳, 于石成, 等. 北京市某社区高血压患者生存质量评价及影响因素分析[J]. 中华全科医学, 2001, 4(3): 216-218.
[8]蔡忠元, 石晓炎, 陈婷, 等. 上海市宝山区社区居民生命质量评价及影响因素分析[J]. 健康教育与健康促进, 2007, 2(4): 1-5.
[9]李文扬, 康健. 235例戒烟志愿者戒烟成功及失败因素分析[J]. 贵阳医学院学报, 2015, 40(5): 479-481.
[10]赵晶, 娄培安, 陈培培, 等. 睡眠质量对2型糖尿病生存质量的影响[J]. 实用医学杂志, 2014, 30(7): 1161-1163.
[11] 李海聪, 李渊, 马明, 等. 失眠对高血压患者血压的影响[J]. 中华老年心脑血管病杂志, 2008, 10(11): 820-823.
[12] 赵艳芳, 王睿, 阎小妍, 等. 上海居民慢性病与生命质量关系的研究[J]. 中国卫生统计, 2010, 27(1): 28-31.
[13] 田建丽, 郭桂芳, 洪查理,等. 高龄老年人生活质量影响因素的研究进展[J]. 护理学杂志, 2013, 28(9): 92-94.
[14] BALBO M, LEPROULT R, CAUTER E V. Impact of sleep and its disturbances on hypothalamo-pituitary-adrenal axis activity[J]. Int J Endocrinol, 2010: 759234.
[15] SPIEGEL K, TASALI E, LEPROULT R, et al. Effects of poor and short sleep on glucose metabolism and obesity risk[J]. Nat Rev Endocrinol, 2009, 5(5): 253-261.
[16] 杨甫德, 陈彦方, 丁荣晶, 等. 中国失眠防治指南[M ]. 北京: 人民卫生出版社, 2012: 152-153.
[17] 张运涛, 宋丽梅. 中老年2型糖尿病患者抑郁及焦虑状况及相关因素分析[J]. 中国老年保健医学, 2016, 14(6): 71-72.
[18] 胡艳飞, 胡桂芬, 张亚当,等. 低血糖对糖尿病患者生活质量的影响及护理干预[J]. 解放军护理杂志, 2010, 27(8): 569-571.
[19] 林琳, 朱燕波. 高血压患者体质量指数与生存质量的关联性[J]. 中国康复医学杂志, 2015, 30(7): 672-678.
[20] UL-HAQ Z, MACKAY D F, FENWICK E, et al. Impact of metabolic comorbidity on the association between body mass index and health-related quality of life: a Scotland-wide cross-sectional study of 5,608 participants[J]. BMC Public Health. 2012, 12: 143.
[21] WAN E Y F, YU E Y T, FUNG C S C, ET AL. Do We Need a Patient-Centered Target for Systolic Blood Pressure in Hypertensive Patients With Type 2 Diabetes Mellitus?[J]. Hypertension, 2017, 70(6): 1273-1282.
[22] 刘钰琪, 邓丽莎, 童南伟. ADA关于糖尿病合并高血压的最新立场声明的解读[J]. 中国循证医学杂志, 2017, 17(10): 1117-1120.
 Journal of Clinical Nursing in Practice2018年2期
Journal of Clinical Nursing in Practice2018年2期
- Journal of Clinical Nursing in Practice的其它文章
- 以岗位义务为核心的分层培训模式在骨科低年资护士培训中的应用
- 社区护士情绪智力及影响因素的调查研究
- 一次性头皮针软管在小儿保留灌肠中的应用
- 康复护理临床路径在脑卒中后睡眠障碍患者中的应用研究
- 导尿管伴随性尿路感染的预防及护理进展
- “一病一优”护理模式在老年抑郁症住院患者中的应用
