小儿支气管肺泡灌洗术后两种不同给氧方式的效果观察
朱玲凤,龚清宇
支气管镜是将气管镜经鼻、口腔咽喉部插入气管、支气管直接观察其中病变,直接获取病变组织及刷片、肺泡灌洗液[1],为呼吸系统疾病的诊断和治疗提供一项重要的手段。然而,对于儿童这一特殊群体,如何针对其解剖生理特点,更好应用这一技术,还需要不断摸索。根据国外儿科支气管镜术指南[2-4],我科采用静脉全身麻醉。基于小儿的解剖结构,气管管腔小,自主神经调节水平低,对缺氧比成人更敏感,故对进行支气管镜治疗的患儿常规给予氧气疗法。通过提高动脉血氧分压,增加动脉血氧含量,改善在进行纤支镜操作中出现的缺氧状态[5]。术中给予鼻导管高流量给氧,术后常规给予短期的常规吸氧。本研究对支气管肺泡灌洗术后患儿采用不同的低流量给氧方式进行探讨。现报道如下。
1资料和方法
1.1一般资料 2016年1月-2016年6月期间,在静脉全麻下行电子支气管镜肺泡灌洗术的60位患儿,随机分组对照组(n=30)和实验组(n=30),患儿平均年龄在5.15±2.49岁,男孩42人,女孩18人,年龄1-8岁,两组的患儿一般资料(性别、年龄、病情等)进行比较差异均不具有统计学意义(P>0.05),具有可比性。
1.2方法 由熟练掌握纤支镜检查术的主任医师和麻醉医师,内窥镜护士在门诊内窥镜室完成,术前6小时严格禁食禁饮,做好手术检查前需要的各项检查,及对患儿及家属进行评估做好宣教及心理护理。术中患儿在静脉全麻下行电子支气管镜检查进行支气管镜肺泡灌洗术,此方法患儿无痛苦回忆,既安全也易行,也便于医师顺利插入气管镜,避免反复插入增加并发症的发生,术后患儿在麻醉苏醒室观察30分钟,待麻醉清醒且生命体征较平稳后,由医护人员带氧包护送返回病房,回病房途中注意观察患儿的面色呼吸及唇周颜色;病房均使用中心供氧装置,病室的温湿度适宜,按规范的给氧操作步骤对患儿进行低流量给氧,给氧氧流量均调节至1-2L/min,试验组进行鼻前庭给氧,对照组进行鼻导管给氧,鼻导管插入深度为鼻尖到耳垂的2/3。
1.3观察指标 (1)监测两组患儿的血氧饱和度,记录返回病房低流量给氧前、给氧10min、给氧60min时的血氧饱和度;(2)观察抓脱氧管、刺激性咳嗽及眼周皮下气肿的情况,并进行组间比较。
1.4 统计学处理 应用SPSS18.0统计软件对所收集的数据进行处理,计量资料采用t检验、计数资料采用χ2检验,P<0.05为差异有统计学意义。
2结 果
2.1比较两组患儿术后给氧血氧饱和度值,鼻前庭给氧组患儿与单侧鼻导管给氧组患儿在血氧饱和度上无明显差异(均P>0.5)。见表1。
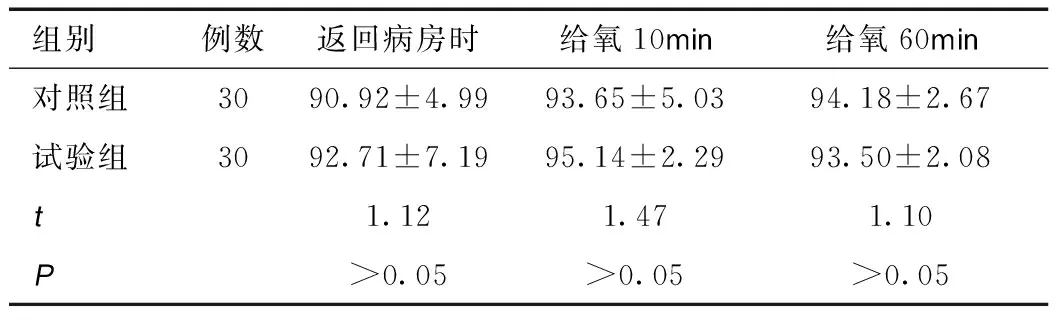
表1 两组患儿返回病房时、术后给氧10min及60min血氧饱和度值比较 (%,x±s)
2.2比较两组患儿术后并发眼周皮下气肿、刺激性咳嗽及抓脱氧管的次数,组间差异明显(均P<0.5)。见表2。

表2 两组患儿抓脱鼻氧管及眼周皮下气肿,刺激性咳嗽发生率比较
3讨 论
3.1术后病房护理 病房准备好供氧装置、吸引装置,并调节好病房的温湿度,减少病房的陪护人员,营造良好、安静的环境。检查术后在内窥镜室观察30min,生命体征平稳后由医护人员携氧陪护返回病房,遵医嘱给予吸氧及血氧饱和度监测。告知家长患儿禁食禁饮2小时;去枕平卧2小时,以免唾液和呕吐物误吸入呼吸道。术后两小时后如无呛咳,可进温凉的流食,密切观察患儿的面色、呼吸频率、节律、深度、血氧饱和度,注意唇周颜色变化,如果有异常,遵医嘱给予对症处理。
3.2通过血氧饱和度观察了解术后患儿的供氧状态,并选择最佳给氧方式是本研究的目的。两组给氧方式均采用低流量给氧,血氧饱和度无明显差异(P>0.5),说明两种方式均能满足患儿供氧需求。但对比并发症发现,鼻导管给氧组的刺激咳嗽、抓脱氧管、及眼周皮下气肿明显多于鼻前庭(P>0.5),原因主要为导管插入时,局部刺激大,使患儿咳嗽增加;导管容易堵塞,患儿不耐受,导致反复抓脱氧管。更严重的是气管镜时有损伤鼻及咽部粘膜,鼻导管插入下鼻时,其开口正对鼻泪管,由于鼻泪管上部为盲端,由鼻导管进入的氧气通过鼻泪管进入眼睑下疏松组织并蔓延到颜面[7],氧气顺损伤部位下的粘膜下组织向周围扩散,形成皮下气肿等并发症[8]。张雅真等[6]的研究建议临床上使用单鼻孔吸氧时硅胶鼻导管法插入深度以2cm为宜,鼻前庭吸氧方式简单,操作方便,患儿容易接受。
3.3术后鼻前庭给氧可降低支气管镜肺泡灌洗术后并发症的发生率 电子支气管镜是一种侵入性的诊疗方法,护理不当可导致并发症,全麻术后给氧不合理易造成如低氧血症、刺激性咳嗽、眼周皮下气肿,因此预防和减少并发症的发生,减轻患儿因缺氧所致的不良反应是非常重要的。有研究表明鼻导管及面罩双重吸氧治疗可有效提高患者肺部感染的治疗效果[9]。王丽丽[10]等研究认为加温湿化氧疗,能有效降低患儿呼吸道感染的并发症。徐景霞[11]在对小儿鼻导管固定方法进行改良也取得了良好的临床效果。这些研究为我们临床护理工作提供了新的思路与指导方向。本研究的对象是麻醉清醒后生命体征平稳的患儿返回病房进行常规给氧观察,从表二可以看出,鼻导管给氧出现的并发症明显高于鼻前庭给氧。鼻导管给氧对患儿的鼻腔刺激大,患儿容易哭闹,心率加快,耗氧量更大,这样会加重患儿的缺氧程度,鼻前庭给氧患儿容易接受,刺激性小,故临床上常运用鼻前庭给氧。
综上所述,对支气管肺泡灌洗术后生命体征较平稳患儿可实行常规的鼻前庭给氧,这样不仅可以达到改善缺氧,也可降低术后并发症的发生率,患儿亦容易接受,可在儿童医院的临床护理工作中借鉴、推广。
[1]李春燕,刘秋云.实用呼吸内科护理及技术[M].北京:科学出版社,2008:92.
[2]JAGGARSI,HAXBYE.Sedation,anaesthesiaandmonitoringforbronchoscopy[J].PaediatrRespirRev,2002,3(4):321-327.
[3]MASTERSIB,COOPERP.PositionPaper:Paediatricflexiblebronchoscopy[J].JPaediatrChildHealth,2002,38(6):555-559.
[4]MIDULLAF,BLICJD,BARBATOA,etal.Flexibleendoscopyofpaediatricairways[J].EuropeanRespiratoryJournal, 2003, 22(4):698-708.
[5]姜安丽.新编护理学基础[M].北京:人民卫生出版社,2006:339-340.
[6]张雅真,陈彩荣,徐彩霞.硅胶鼻导管法吸氧法导管插入深度的探讨[J].现代中西医结合杂志,2007.16(7):949.
[7]宋炜.吸氧不当引起颜面皮下气肿1例[J].护理研究,1992,(3).
[8]王翠凤,李向芹,刘金荣.鼻导管法吸氧致颌面部皮下气肿[J].临床误诊误治,2002.15(2):145.
[9]郭惠玲,桑海燕,庞玲,等. 两种氧疗方式在开胸术后患者并发肺部感染中的应用效果及护理[J]. 中华现代护理杂志,2016 ,22(4):578-581.
[10]王丽丽,徐鹏,王洋,等.不同湿化氧疗对先天性心脏病术后婴幼儿下呼吸道感染的影响[J]. 中华医院感染学杂志 2017,27 (1): 182-184,189.
[11]徐景霞,张丽,杨丽平,等. 小儿改良鼻导管固定法在儿科临床中的应用[J].浙江临床医学2016,18(11):2166.

