护士参与的应用SBT撤机方案对MV患者撤机结局的影响
蒋 媛,陈翠萍
(1.同济大学附属第十人民医院,上海 200072;2.苏州大学,江苏 苏州 215006)
如何尽早准确地撤离机械通气是目前呼吸治疗的一个重要环节,撤机时间延长可导致患者的预后不良,带来较多的并发症,如呼吸相关性肺炎(ventilatorassociated pneumonia,VAP)[1-2]、消化道出血、菌血症和气压伤等[3-4]。传统撤机主要依靠医师独立设定并完成,往往主观随意性较大,经常导致通气时间延长、并发症发生增多和住院费用增加。而护士在床边观察具有一定优势,且容易掌握患者呼吸功能的变化,更易掌握撤机方案的条件。本研究采用护士参与应用自主呼吸实验(spontaneous breathing trial,SBT)对患者实施计划性撤机方案,取得较好的效果,现报道如下。
1 对象与方法
1.1 对象 选取2015年1月—2016年8月在同济大学附属第十人民医院ICU行有创机械通气(mechanical ventilation,MV)治疗的患者104例。纳入标准:年龄>18岁;机械通气时间≥48 h;引起呼吸衰竭的病因已改善或去除;吸氧浓度(FiO2)≤40%;血氧饱和度(SaO2)≥90%;呼气末正压(PEEP)≤5 cmH2O(1 cmH2O=9.807 kPa);氧 合 指 数 (PO2/FiO2)≥150 mmHg(1 mmHg=0.1337 kPa);pH>7.25和氧分压(PO2)≥60 mmHg;不使用血管升压药;吸痰时咳嗽有力;体温<38℃。排除标准:机械通气时间<48 h;外院转入前已行MV;入院前或入ICU 48h内进行气管造口术;入选前依赖MV至少两周;年龄<18岁。将2015年1—10月的50例患者设为对照组,男性32例,女性16例;年龄22~85岁,平均(65.0±6.5)岁;慢性阻塞性肺炎7例,药、食物中毒4例,急性胰腺炎5例,急性颅内血管病7例,骨外伤6例,胸外伤8例,颅脑外伤9例,腹部感染4例;急性生理与慢性健康评分(acute physiology and chronic health evaluation,APACHEII)平均(10.88±1.25)分。2015年 11月 -2016年8月的54例患者设为观察组,男性35例,女性19例;年龄22~85岁,平均(65.0±6.5)岁;慢性阻塞性肺炎7例,药、食物中毒4例,急性胰腺炎5例,急性颅内血管病8例,骨外伤7例,胸外伤9例,颅脑外伤10例,腹部感染 4例;APACHEII平均(10.90±1.23)分。两组在性别、年龄、APACHEII评分等方面比较差异无统计学意义(P>0.05)。
1.2 方法
1.2.1 对照组 采取传统撤机方法,由高年资医师根据患者的呼吸功能各项指标判断患者的撤机时间及具体撤机方法。
1.2.2 观察组 采取护士参与应用SBT实施计划性撤机。具体实施步骤如下,①筛查试验:护士通过每日筛查及时帮助医师迅速筛选出已从呼吸衰竭中恢复的患者,即护士每天对于行MV 24 h的患者进行一次筛选试验,如果符合下列标准可以考虑通过筛选试验,说明导致MV的病因好转或者已经去除,包括PO2>60 mmHg,FiO2≤0.40,PO2/FiO2>150 mmHg,PEEP≤5 cm H2O,pH≥7.30;血液动力学稳定,无明显心肌缺血的动态变化和低血压等表现;神志清楚;咳嗽反射良好;自主呼吸良好。②通过筛查的患者由护士进行60 min T管撤机试验[5-6]。撤机失败的患者由医师重新选择适当的通气模式给予通气,护士进一步做好每日筛 查 试 验。撤 机 试 验 的 成 功 标 准[7]:PO2≥50 mmHg,SpO2≥85%,PCO2增加 <10 mmHg,pH>7.32;动脉收缩压在90~200 mmHg或变化 <20%;心率<120次/min或变化 <20次/min;呼吸频率 <35次/min或改变<50%;神志清楚,自主感觉良好,无胸闷气急等症状;在无辅助呼吸的条件下自主呼吸超过24 h。撤机试验失败的评判标准[7]:呼吸窘迫,呼吸频率 >30次/min;心率 >120次/min;出现精神状态的改变如烦躁、出汗等;SaO2<90%;动脉血二氧化碳分压明显增加出现低氧血症,pH<7.25。③拔管:患者通过试验,医师批准中止SBT,予以撤离机械通气并拔管。
1.3 评价指标 ①两组撤机前的 FiO2、pH、PO2、PCO2、浅 快 呼 吸 指 数 (rapid shallow brathing index,RSBI)和呼气末 CO2分压(EtCO2),撤机后的 pH、PO2、PCO2水平的变化;②MV时间;③脱机成功率:指成功脱机的患者占机械通气患者的比例;④ICU住院时间;⑤VAP发生率:VAP是指机械通气48 h后至拔管后48 h内出现的肺炎,属医院获得性肺炎(hospitalacquired pneumonia,HAP)的重要类型,属难治性肺炎;⑥气管切开48 h内再插管率。凡是出现下列情况需再次行气管插管:危及生命的低氧血症如 PO2<50 mmHg或 PO2/FiO2<200 mmHg;进行性的 PCO2升高,并出现酸中毒pH≤7.20;出现严重精神症状伴意识障碍如昏迷、昏睡或者谵妄;出现严重的呼吸窘迫症状如呼吸频率>40次/min或者严重的呼吸抑制如呼吸频率<8次/min;血流动力学出现不稳定和呼吸道分泌物过多,气道保护功能丧失[8]。
1.4 统计学方法 采用SPSS 11.5软件进行统计分析。符合正态分布的计量资料以±s来描述,组间比较采用t检验;非正态分布的计量资料以中位数来描述,计数资料用频数来表示,组间比较采用χ2检验或Fisher’确切检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者撤机前血气指标及呼吸参数的比较见表1。
2.2 两组患者在撤机后血气指标的比较 见表2。
2.3 两组患者MV时间、撤机成功率、ICU住院时间、并发症及死亡率的比较 见表3。
表2 两组患者在撤机后血气指标的比较(±s)
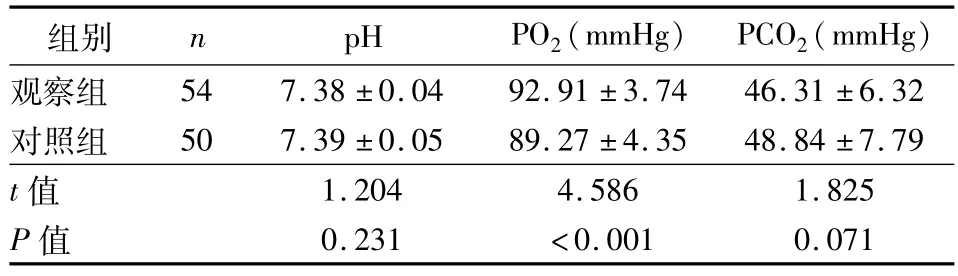
表2 两组患者在撤机后血气指标的比较(±s)
组别 n pH PO2(mmHg) PCO2(mmHg )观察组54 7.38±0.04 92.91±3.74 46.31±6.32对照组 50 7.39±0.05 89.27±4.35 48.84±7.79 t值1.204 4.586 1.825 P值0.231 <0.001 0.071
表1 两组患者撤机前血气指标及呼吸参数的比较(±s)

表1 两组患者撤机前血气指标及呼吸参数的比较(±s)
组别 n FiO2(%) pH PO2(mmHg) PCO2(mmHg) RSBI EtCO2(mmHg )观察组 54 34.62±3.71 7.27±0.05 94.71±2.76 42.71±7.0.574 1.041 0.742 0.353 0.255 0.431 P值21 76.26±19.21 42.72±5.36对照组 50 34.18±4.11 7.28±0.05 94.34±2.28 43.18±6.27 75.32±18.32 42.27±5.28 t值0.567 0.301 0.460 0.724 0.799 0.667
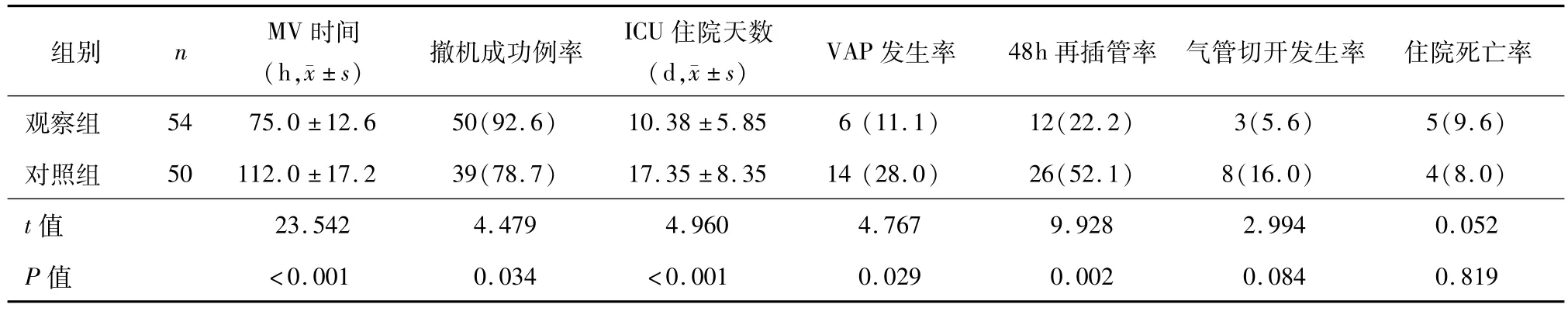
表3 两组患者MV时间、撤机成功率、ICU住院时间、并发症及死亡率的比较 n(%)
3 讨论
3.1 运用SBT行计划性撤机方案是成功脱机的关键 呼吸机撤离是指逐渐降低MV支持条件并用自主呼吸代替机械通过的过程。有文献报道,撤机阶段占整体通气时间的40%[9]。目前对撤机的方法及撤机的过程还没有形成统一的规范,故撤机的过程往往带有盲目性和危险性[10]。机械通气时间越长,VAP和气道损伤发生率就越高,死亡率也随之增高。因此,选择最佳的撤机方式是MV治疗成功的关键。SBT是在有创通气过程中,对患者实行低压力支持模式的自主呼吸模式,通过短时间的动态观察,评估患者完全耐受自主呼吸的能力,以此来预测成功撤机的可能性。目前SBT的试验方法主要有三种,即T管试验、低水平持续气道正压通气和低水平压力支持通气,本研究采用T管试验。SBT行计划性脱机既可作为检测是否拔管的方法,也可以作为一种脱机技术在临床应用[11]。有研究表明,在严密监护SBT状态下所做的撤机评价对指导撤机具有重要价值[12]。
3.2 护士参与应用SBT行计划性撤机能够降低脱机延迟发生率 在ICU开展的呼吸机使用调查显示,医师对撤机方案的执行只有40%,且脱机过程往往不被优先考虑[13]。程序化撤机也可能使医师忽视患者实际情况而出现脱机失败。国外有研究表明,由护士启动并共同参与的呼吸机脱机的成功率更高,并可缩短患者机械通气时间[14]。本组研究的计划性撤机方案每一步都有监测指标和判断标准,客观性强、目的明确,可以敏感地筛选患者,及时进行下一步的SBT,撤机安全得到保障,撤机步骤周而复始,能够提高医师的脱机意识,缩短MV时间及ICU住院时间(P<0.05),提高医疗资源的利用率。
3.3 护士参与应用SBT行计划性撤机能够减少MV的并发症发生率 在韩国和其他一些亚洲国家护士已经取代了呼吸治疗师,而在一些发达国家,患者的撤机计划是由护士和医师共同决定的[15]。有研究显示,我国专职呼吸管理护士对患者实施系统化的呼吸道管理,降低了MV并发症的发生[16]。本研究护士参与SBT撤机的成功率为92.6%,高于对照组(P<0.05),提高了撤机的成功率;而48 h再插管率为22.2%,低于对照组(P<0.05),降低了撤机后的再插管率;护士参与SBT撤机进程的住院死亡率为9.6%,与对照组相比差异无统计学意义(P>0.05),表明护士参与SBT撤机进程并不会增加患者的病死率。
4 小结
护士参与应用SBT实施计划性撤机安全、可靠,适合ICU病房行有创机械通气的患者,加强了护士和医师的交流和协作,发挥了护士的工作能动性,提高了护士的综合素质和专业技能。在患者的撤机管理上具有科学性和安全性,提高医疗资源的利用率,可在各级医院进一步研究并推广使用。
[1]王辰,詹庆元.机械通气撤离的时机与方法[J].中华医学杂志,2001,81(16):1022-1024.
[2]Marini JJ.Breathing patterns as integrative weaning predictors:Variations on a theme[J].Crit Care Med,2006,34(8):2241-2243.
[3]田庆,赵徽,王巧云,等.程序化撤机策略在COPD患者中的应用[J].解放军医学杂志,2007,32(5):449-450.
[4]王蔚,童朝晖.呼吸机撤离技术的研究进展 [J].中华结核与呼吸杂志,2010,33(5):379-381.
[5]Nemer SN,Barbas CS.Predictive parameters for weaning from mechanical ventilation[J].J Bras Pneumol,2011,37(5):669-679.
[6]Delisle S,Francoeur M,Albert M,et al.Preliminary evaluation of a new index to predict the outcome of a spontaneous breathing trial[J].Respir Care,2011,56(10):1500-1505.
[7]陆志华,方强,王国彬.浅快呼吸指数对COPD机械通气病人撤机的意义[J].中国急救医学,2005,25(3):165-166.
[8]张英.呼吸机撤离指标和撤离方式分析[J].中国航天医药杂志,2003,5(2):15-17.
[9]Tobin MJ.Mechanical ventilation[J].N Engl J Med,1994,330(15):1056-1061.
[10]Afessa B,Hogans L,Murphy R.Predicting 3-day and 7-day outcomes of weaning from mechanical ventilation[J].Chest,1999,116(2):456-461.
[11]薛芳.护士在ICU机械通气患者撤机过程中的地位[J].当代护士(专科版),2014,(8):111-112,113.
[12]田庆,赵徽,王巧云,等.程序化撤机策略在COPD患者中的应用[J].解放军医学杂志,2007,32(5):449-500.
[13]Plost G,Nelson DP.Empowering critical care nurses to improve compliance with protocols in the intensive care unit[J].Am JCrit Care,2007,16(2):153-156.
[14]Chlan L.Nurse-managed ventilator weaning protocol results in positive clinical outcomes[J].Critical Care Alert,2013.21(1):7-8.
[15]GF Baigorri.Implementation of a nurse-led extubation protocol increases the probability of success[J].Enfermeria Clinica,2009,19(1):54-56.
[16]江方正,叶向红,彭南海,等.呼吸道专职护士在人工气道患者系统化管理中的作用[J].解放军护理杂志,2011,28(9A):56-58.

