以神经系统症状为首发表现的血栓性血小板减少性紫癜1例报告并文献复习62例临床分析
姜文娟, 李晓曦, 刘文静, 何志义
血栓性血小板减少性紫癜(thrombotic thrombocytopenic purpura,TTP)是一种罕见的危及生命的血栓性微血管病,主要表现为发热、血小板减少、微血管病性溶血性贫血、神经系统症状、肾功能异常。60%的患者以神经系统症状为首发表现就诊于神经内科,如能早期诊断并给予血浆置换可将死亡率从90%降至15%[1]。本文对我科以神经系统症状为首发表现的TTP患者的临床资料及国内文献报道的病例进行分析总结,以提高临床医生尤其是神经科医生对此病的认识。
1 资料与方法
1.1 病例资料来源 回顾性收集中国医科大学附属第一医院老年神经内科(我科)住院的以神经系统症状为首发表现的TTP患者1例,及在2017年9月1日以前发表在万方、CNKI、维普数据库中以神经系统症状为首发或主要表现的TTP患者62例,共计63例患者的临床资料。
1.1.1 我科病例资料 男性,59岁,以“发热、头痛、头晕5 d,加重2 d”为主诉入院。患者5 d前中午“受凉”后出现头痛,表现为双额部持续性胀痛跳痛,头晕伴视物模糊,伴恶心未吐,无视物旋转、视物成双,当晚自觉发热,自测体温37.8 ℃,伴有一过性言语不清,持续约20 min后恢复正常,就诊于当地医院行颅脑MRI+DWI:左侧额叶近期梗死?给予止痛等对症治疗(具体不详),近2 d自觉头痛头晕症状加重。病来自觉周身乏力,无意识障碍及抽搐发作,精神状态差,饮食睡眠差,二便如常,近期体重无明显变化。既往史:发现血压升高5 d,最高达150/100 mmHg,未系统诊治。30 y前十二指肠球部溃疡伴出血,否认冠心病、糖尿病。吸烟20 y,平均20 支/d。入院查体:体温38 ℃,脉搏74次/min,呼吸18次/min,血压120/80 mmHg,贫血貌、巩膜轻度黄染,无瘀点瘀斑,神志清楚,反应略迟钝,颅神经(-),颈无抵抗,Kernig征、Brudzinski征阴性,四肢肌力及肌张力正常,病理征阴性。住院期间患者出现高热(最高39 ℃)、不认识家人、不言语、右侧肢体肌力差、谵妄、昏迷、抽搐。入院时Hb 79 g/L,住院期间最低60 g/L;PLT 35×109/L,住院期间最低12×109/L,尿常规可见潜血3+,红细胞每高倍视野38.62,肾功能正常,骨穿及血涂片破碎红细胞占3.3%,行颅脑DWI示左侧额叶近期梗死灶。我科诊断为急性脑梗死,但因左侧额叶小病灶不能够完全解释患者的症状,因血小板及血红蛋白减少请血液科教授会诊,完善骨穿等相关化验检查后考虑为血栓性血小板减少性紫癜,转至血液内科后给予血浆置换、丙种球蛋白、静脉滴注甲强龙后病情无好转要求出院,出院后病情恶化死亡。
1.1.2 文献病例资料 在万方、CNKI及维普数据库中检索发表于2017年9月1日前以神经系统症状为首发或主要表现的TTP,排除对于患者临床资料如性别、年龄、主诉、现病史、诊治经过等没有详细描述的文章后,共有33篇文章[2~34]的62例患者纳入本研究(见表1)。
1.2 方法
1.2.1 临床资料分析 对63例患者的病历资料进行临床特点分析,包括一般资料、临床症状、辅助检查、早期诊断疾病及预后。
1.2.2 分组及统计学方法 将63例患者根据是否行血浆置换分为血浆置换组和非血浆置换组,对两组患者预后(好转或死亡)进行统计学分析,统计学方法采用卡方检验,检验水准α=0.05。
2 结 果
2.1 一般资料 63例患者中男性25例,女性38例,男∶女=1∶1.52,发病年龄19~89岁,平均发病年龄(45.68±15.79)岁。
2.2 临床症状 首发症状如表1所示主要为意识障碍、发热、头痛、头晕、言语不清及肢体无力。56%(35/63)表现为三联征(血小板减少、微血管病性溶血性贫血、神经症状),44%(28/63)表现为五联征(三联征+发热、肾功能异常),具体临床表现详见表2。
2.3 辅助检查 19例患者行腰穿检查,其中完全正常9例,脑脊液压力升高2例,细胞数略升高6例,蛋白升高6例,氯化物略降低5例。19例患者完善颅脑MRI检查,其中急性脑梗死3例,脑水肿1例,静脉窦血栓1例,余正常。36例患者完善颅脑CT检测,其中出血2例,脑肿胀2例,余正常。12例患者完善脑电图检查可见轻度异常3例,中度异常5例,余正常。入院时血小板计数2×109/L~162×109/L,中位血小板计数30×109/L;血红蛋白(8~144) g/L,平均血红蛋白计数(79.79±23.23) g/L。
2.4 早期诊断疾病 36例病例中提及早期诊断疾病,其中颅内感染性疾病21例(颅内感染4例,脑炎4例,病毒性脑炎12例,脑膜脑炎1例);脑卒中11例(脑梗死5例,短暂性脑缺血发作6例),Evans综合征3例,多发性肌炎1例。
2.5 预后 40例患者行血浆置换,其中好转22例,死亡12例,退院预后不详6例。23例未行血浆置换,其中好转6例,死亡15例,退院预后不详2例。血浆置换组的死亡率为35.3%,非血浆置换组的死亡率为71.4%,进行卡方检验,α2=6.782,P=0.009<0.05,有统计学意义,表示血浆置换可显著降低患者死亡率。
3 讨 论
1924年TTP由Moschcowitz首次描述,目前该病的年患病率为10例/100万,年发病率为1例/100万,90%的患者为成年期起病,10%为儿童及青春期起病,女性患者是男性患者的2倍,中位发病年龄为45岁,有复发倾向[1,35]。本组63例患者均为成年期起病,女性患者是男性患者的1.52倍,其中有2例患者(分别为19及23岁男患)出现了疾病复发,平均发病年龄(45.68±15.79)岁(19~89岁),与文献报道基本一致。
TTP的主要发病机制[36,37]涉及血管性血友病因子(VWF)裂解蛋白酶(ADAMTS13)的活性缺乏、血管内皮细胞VWF异常释放、血小板异常活化等方面。TTP分为遗传性和获得性两种,获得性TTP根据有无原发病分为继发性和特发性。遗传性TTP是由ADAMTS13基因突变导致酶的活性减低甚至缺乏所致。特发性TTP是由免疫因素导致患者体内存在抗ADAMTS13的自身抗体,从而降低或抑制了ADAMTS13的活性,是主要的临床类型。继发性TTP常由感染、药物、肿瘤、妊娠、自身免疫性疾病、造血干细胞移植等因素引发,预后不佳。

表1 文献病例资料
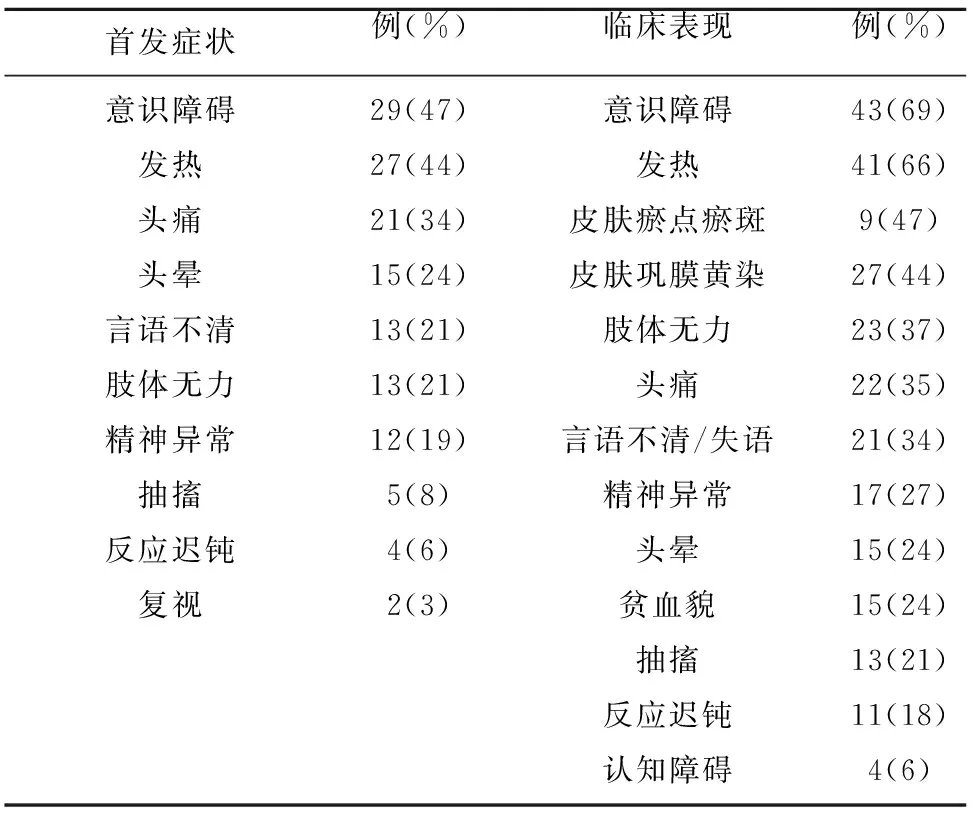
表2 首发症状及临床表现
TTP的临床表现缺乏特异性,常见症状体征包括[1,38~40]:(1)血小板减少,可表现为皮肤瘀点、瘀斑,鼻出血、牙龈出血;(2)微血管病性溶血性贫血,可表现为面色苍白、无力、疲乏、黄疸等。(3)器官缺血/坏死的表现:60%的TTP以神经系统症状为首发表现,随着疾病进展约90%的患者都会出现神经系统症状,并以形式多种多样、短时间内症状多变为特点,可表现为头痛、谵妄、意识模糊、昏迷、脑病、抽搐发作、失语、构音障碍、视力异常、人格改变、四肢瘫痪等。神经精神症状的基本病理生理改变[3]为中枢神经系统内广泛性微小血管损伤,即血管壁增厚,透明样血栓形成,导致脑组织尤其是海马、颞叶、额叶、顶叶大脑皮层血流灌注障碍,导致脑组织不同程度缺血缺氧反应。颅脑MRI早期可以正常,随着病情的进展可表现为脑水肿及双侧大脑半球后部白质病变,但症状的严重程度与影像学的异常程度不成正比;脑电图可正常,也可呈双侧皮质弥漫性异常或局灶性节律;腰穿检查颅内压、脑脊液细胞数正常或轻度增加,蛋白轻度升高,糖和氯化物无异常[18]。25%的TTP表现为心肌缺血,胸痛、低血压、心衰。35%的TTP表现为肠系膜缺血的症状如腹痛、恶心、呕吐、腹泻等。(4)肾功能异常多表现为孤立的蛋白尿或血尿,急性肾功能衰竭并不常见。(5)发热,体温>37.5 ℃。
实验室检查可见血小板计数明显减少(发病时中位血小板计数10~30×109/L[39])、血红蛋白降低(发病时中位血红蛋白80~100 g/L[39])、网织红细胞升高、乳酸脱氢酶升高、间接胆红素升高,血涂片可见破碎红细胞,其值>1%被认为是形态学上的诊断标准。60%的患者可见肌钙蛋白升高(>0.1 μg/L),但绝大多数患者并没有心脏的相关表现。ADAMTS13活性<10%。当不能检测ADAMTS13活性时,目前有两个评分系统可以用来评估是否存在ADAMTS13的严重缺乏:Coppo’s 评分系统[41]即至少满足肌酐≤200 μmol/L、血小板<30×109/L及抗核抗体阳性中的一项,即可认为存在ADAMTS13的严重缺乏,该评分系统阳性预测值、阴性预测值、敏感性和特异性分别为85%、93.3%、98.8%及48.1%。PLASMIC评分系统[42],其七个评分项分别为血小板<30×109/L、溶血(网织红细胞>2.5%或检测不到结合珠蛋白或间接胆红素>2 mg/dl)、无肿瘤、无移植病史、MCV<90 fL、INR<1.5、肌酐<2 mg/dl,每项1分,0~4分、5分及>5分分别代表存在ADAMTS13缺乏的风险为低危、中危及高危,该评分系统与Coppo’s评分系统有着相似的阳性预测值,但在评价低危患者方面会更好一些。
诊断与鉴别诊断:以往将五联征即“发热、血小板减少、微血管病性溶血性贫血、神经系统症状、肾功能异常”作为诊断TTP的临床标准,但是文献报道仅有20%~40%的TTP患者出现五联征,且其特异性和敏感性都不高[36]。考虑到TTP是十分凶险的疾病,故除外其他疾病可能后,即使仅存在微血管病性溶血性贫血(血涂片上可见破碎红细胞)及血小板减少,TTP也应该被怀疑并给予经验治疗[43],血浆ADAMTS13活性减低到10%以下是与其他血栓性微血管病如溶血尿毒症综合征(HUS)的鉴别诊断指标,此外还应排除弥散性血管内凝血 (DIC)、HELLP综合征[溶血(H)、肝酶升高(EL)、低血小板(LP)]、Evans综合征、子痫等疾病。
治疗[44]:对于遗传性TTP,血浆输注是主要的治疗方式。对于获得性TTP,血浆置换是主要的治疗方式,大于60%的获得性TTP患者对于血浆置换有反应。其他的免疫抑制治疗包括皮质醇激素、长春新碱、环磷酰胺、环孢菌素、利妥昔单抗以及硼替佐米,其作用在于清除抗体以及维持长期不复发。Swisher等认为应尽量避免血小板输注,但对于存在明显出血及严重血小板减少的患者进行侵入性操作时可考虑使用。
预后因素:高龄、乳酸脱氢酶水平升高(为上限10倍)、多器官损害、肌钙蛋白升高(>0.25 ng/ml),这些因素与死亡及复发相关[1]。年龄越高(尤其是大于60岁),起病时有严重的神经系统症状以及2次血浆置换后乳酸脱氢酶水平仍旧升高可提示预后不佳[45]。
综上所述,TTP是一种罕见的、致命的、没有明确诊断金标准的疾病,一部分患者以神经系统症状为首发或主要表现而就诊于神经内科,常常被诊断为脑卒中、颅内感染等疾病,但因患者症状复杂多变,用脑卒中或颅内感染并不能解释患者的所有症状,且血常规可见患者有不同程度的贫血及血小板减少,此时应想到TTP的可能,进一步完善破碎红细胞、乳酸脱氢酶、肝功能、肾功能、ADAMTS13活性检测等辅助检查,给予及时的血浆置换治疗往往可降低死亡率。
[1]Joly BS,Coppo P,Veyradier A. Thrombotic thrombocytopenic purpura[J]. Blood,2017,129(21):2836-2846.
[2]彭爱华,洪文德,庞国元. 以神经系统症状为主要表现的血栓性血小板减少性紫癜1例[J]. 中国神经精神疾病杂志,1994,20(5):309-310.
[3]朱明伟,王鲁宁,钟定荣. 血栓性血小板减少性紫癜的临床神经精神表现和病理改变[J]. 解放军医学杂志,2002,27(11):1031-1033.
[4]钱传忠,强丽娟,王友良. 以神经系统症状首发的血栓性血小板减少性紫癜[J]. 中国航天医药杂志,2003,5(5):41-42.
[5]林菊香,恽文伟. 以神经系统病变为首发表现的血栓性血小板减少性紫癜2例报告[J]. 临床神经病学杂志,2003,16(5):310.
[6]徐霁华,胡文立,焦俊杰. 以神经系统症状为首发的血栓性血小板减少性紫癜1例报告[J]. 医学研究杂志,2006,35(7):96-97.
[7]于改革. 血栓性血小板减少性紫癜误诊为脑梗死1例分析[J]. 中国误诊学杂志,2006,6(17):3373-3374.
[8]唐震宇,张永利,周 琳,等. 表现为意识障碍的血栓性血小板减少性紫癜1例(附文献复习)[J]. 卒中与神经疾病,2007,14(2):115.
[9]施卫荣,周建英. 以神经系统症状首发的血栓性血小板减少性紫癜误诊一例[J]. 临床误诊误治,2008,21(10):40-41.
[10]宋海燕,贺 雯,闫俊芝. 以短暂性脑缺血发展为首发表现的血栓性血小板减少性紫癜1例报告[J]. 中国医药导报,2008,5(23):136.
[11]徐 杰,薛寿儒. 血栓性血小板减少性紫癜误诊为脑炎1例报告[J]. 中风与神经疾病杂志,2008,125(4):512.
[12]朴明玉,潘龙云. 以神经系统症状首发的血栓性血小板减少性紫癜3例分析[J]. 中西医结合心脑血管病杂志,2009,7(1):122-123.
[13]胡凯明. 神经系统症状首发的血栓性血小板减少性紫癜1例报告[J]. 吉林医学,2009,30(23):3074.
[14]郭秋娥,高瑞利,陈立峰. 以神经系统症状为首发表现的血栓性血小板减少性紫癜误1例[J]. 临床荟萃,2009,24(18):1640.
[15]祝 红,于 娜. 以反复发作性昏迷为首发症状的血栓性血小板减少性紫癜1例[J]. 广东医学,2009,30(1):19.
[16]张津华,蔡姝萍,赵 燕,等. 血栓性血小板减少性紫癜的神经系统特点及治疗[J]. 中国实用神经疾病杂志,2010,13(1):49-51.
[17]张开宇. 血栓性血小板减少性紫癜的神经系统损害一例报告[J]. 现代实用医学,2010,22(11):1311-1312.
[18]任 丽,张 楠,周广喜. 以神经系统症状首发的血栓性血小板减少性紫癜一例报道并文献复习[J]. 中华神经医学杂志,2010,9(10):1067-1068.
[19]樊春秋,赵 弘,黄小钦,等. 以神经系统症状为首发的血栓性血小板减少性紫癜26例分析[J]. 中国神经精神疾病杂志,2011,37(2):88-91.
[20]杜香洲. 以神经精神异常就诊的血栓性血小板减少性紫癜2例分析[J]. 中国现代药物应用,2011,5(2):190-191.
[21]罗 曼. 以神经系统症状为首发的血栓性血小板减少性紫癜1例诊治体会[J]. 岭南急诊医学杂志,2011,16(2):160-161.
[22]张 静,韩锁成,李洪文. 以短暂性脑缺血发作为首发表现的血栓性血小板减少性紫癜一例[J]. 中华临床医师杂志(电子版),2011,5(1):297-298.
[23]李俐娟. 以神经系统症状为首发的血栓性血小板减少性紫癜2例[J]. 湖北中医杂志,2012,34(10):58-59.
[24]丁 静,姜能永,李艳杰. 以精神异常为首发症状的血栓性血小板减少性紫癜1例[J]. 中国临床新医学,2012,5(1):60-61.
[25]何 涛,李黔宁. 以肌无力为首发表现的血栓性血小板减少性紫癜误诊1例[J]. 中国医药指南,2012,10(25):617-618.
[26]李永贤,鲁文娟,刘昌盛. 以神经症状为首发的血栓性血小板减少性紫癜1例并文献复习[J]. 临床荟萃,2013,28(1):101-102.
[27]王 荔,季 兴,张 涛,等. 卒中样起病的不典型血栓性血小板减少性紫癜1例报告[J]. 中风与神经疾病杂志,2013,30(4):374-375.
[28]刘 铮,张海英. 神经系统症状为突出表现的13例血栓性血小板减少性紫癜早期诊断分析[J]. 中国医科大学学报,2014,43(8):756-759.
[29]何莹超,陈兴泳,陈名峰,等. 以神经系统症状首发的血栓性血小板减少性紫癜3例报道并文献复习[J]. 内科,2014,9(2):152-154.
[30]高 欣,尤 红. 以神经系统症状为首发表现的血栓性血小板减少性紫癜1例[J]. 宁夏医科大学学报,2015,37(5):599-601.
[31]巴晓红. 以神经系统症状首发的血栓性血小板减少性紫癜1例报告[J]. 北京医学,2015,37(10):948、951.
[32]孙亚蒙,张 瑛,管阳太. 神经系统症状为主诉的血栓性血小板减少性紫癜:1例报道及文献复习[J]. 神经病学与神经康复学杂志,2016,12(2):112-116.
[33]刘泽法,汤 华,周 亮,等. 以神经系统为首发症状的血栓性血小板减少性紫癜及文献复习[J]. 临床医学,2016,36(5):125-126.
[34]魏垂江,魏 恒,李娟娟. 血栓性血小板减少性紫癜2例临床分析并文献复习[J]. 中国现代医生,2017,55(10):137-140.
[35]张彩虹,杜锋蔚,张 仪. 以神经系统症状为突出表现的血栓性血小板减少性紫癜临床分析[J]. 中华急诊医学杂志,2017,26(7):822-823.
[36]徐焕铭,樊 华. 血栓性血小板减少性紫癜诊治现状及展望[J]. 中国实用内科杂志,2017,37(2):99-103.
[37]阮长耿,余自强. 血栓性血小板减少性紫癜诊断与治疗中国专家共识(2012年版)[J]. 中华血液学杂志,2012,33(11):983-984.
[38]Sayani FA,Abrams CS. How I treat refractory thrombotic thrombocytopenic purpura[J]. Blood,2015,125(25):3860-3867.
[39]Scully M,Hunt BJ,Benjamin S,et al. Guidelines on the diagnosis and management of thrombotic thrombocytopenic purpura and other thrombotic microangiopathies [J]. Br J Haematol,2012,158(3):323-335.
[40]Matsumoto M,Fujimura Y,Wada H,et al. Diagnostic and treatment guidelines for thrombotic thrombocytopenic purpura (TTP) 2017 in Japan[J]. Int J Hematology,2017,106(1):3-15.
[41]Coppo P,Schwarzinger M,Buffet M,et al. Predictive features of severe acquired ADAMTS13 deficiency in idiopathic thrombotic microangiopathies:The french TMA reference center experience[J]. PloS One,2010,5(4):1-9.
[42]Bendapudi PK,Hurwitz S,Fry A,et al. Derivation and external validation of the PLASMIC score for rapid assessment of adults with thrombotic microangiopathies:a cohort study[J]. Lancet Haematol,2017,4(4):157-164.
[43]Blombery P,Scully M. Management of thrombotic thrombocytopenic purpura:current perspectives[J]. J Blood Med,2014,5(5):15-23.
[44]Saha M,Mcdaniel JK,Zheng XL. Thrombotic thrombocytopenic purpura:pathogenesis,diagnosis and potential novel therapeutics[J]. J Thromb Haemost,2017,15:1-12.
[45]Chaturvedi S,Carcioppolo D,Zhang L,et al. Management and outcomes for patients with TTP:analysis of 100 cases at a single institution[J]. Am J Hematol,2013,88(7):560-565.

