合并高血压脑白质病变相关影响因素分析
王博 窦志杰 申抗抗 李静 卜一 马征
随着人口老龄化进程加快以及神经系统疾病影像学诊断技术的发展以及应用,脑白质病变(white matter lesions,WML)的检出率逐年升高。WML是脑小血管病的主要类型[1],在脑小血管病中占很大比例。中国第三次全国死因调查报告表明,脑血管疾病己成为我国首位死亡原因,缺血性脑血管病年增长速度为8.7%。60~70岁的人群中,存在深部脑白质改变和脑室旁白质改变分别占87%、68%;而在80~90岁的人群中,其发生率均达95%以上[2]。WML临床表现差异性大,可出现头晕、情绪改变、运动障碍、认知障碍、二便障碍等表现,最终可造成生活不能自理,因此WML越来越引起学者的重视。研究表明[3],高同型半胱氨酸(homocysteine,Hcy)水平是WML发病的独立危险因素;高血压亦为WML的危险因素[4-5]。高血压合并Hcy血症(Hcy水平≥10 μmol/L)者称为H型高血压。中国脑卒中一级预防研究基线数据表明[6],我国H型高血压患者大约占高血压患者总数的80.3%。近年来H型高血压的相关研究成为热点,但关于H型高血压与WML的相关研究却很少。有关H型高血压、尿酸、肌酐、β2微球蛋白等如何共同影响WML的发生发展,尚未见报道。本文就此展开研究,旨在探究WML的发病机制。
1 对象和方法
1.1研究对象回顾性研究2015-09—2017-06承德医学院附属医院就诊的合并高血压WML患者384例,其中男178例、女206例,年龄63~87岁,平均(75.23±5.31)岁。纳入患者均无神经功能缺失症状。纳入标准:(1)符合《中国高血压防治指南2010》高血压病诊断标准;(2)患者完善头颅MRI、DWI检查,符合WML影像学诊断标准:脑白质异常信号,边界不清的双侧基本对称大小可不等的斑点状、斑片状甚至发生融合的病变,头颅磁共振T1加权成像(T1 weight imaging,T1WI)见脑室旁或深部脑白质等信号或者低信号病灶,T2加权成像(T2 weight imaging,T2WI)见脑室旁或深部脑白质高信号病灶,T2 FLAIR序列可见脑室旁或深部脑白质高信号病灶,且DWI无明显高信号;(3)临床资料完整。排除标准:(1)继发性高血压患者;(2)急性或非急性脑梗死、脑出血、蛛网膜下腔出血、混合性脑卒中等疾病患者;(3)中毒性脑病、缺氧性脑病、多发性硬化、肾上腺白质营养不良以及免疫性疾病、代谢性疾病、遗传性疾病等明确病因所致WML;(4)有严重的肾脏疾病、肾功能衰竭等患者。
1.2方法
1.2.1临床资料收集:采集患者年龄、性别、吸烟史、饮酒史、高血压病、糖尿病等一般临床资料以及头颅MRI、DWI等检查结果。
1.2.2生化指标测定:患者入院24 h内采集清晨空腹静脉血标本,检测Hcy、尿酸、肌酐、β2微球蛋白水平。依据Hcy水平将患者分为H型高血压组(Hcy≥10 μmol/L)和单纯高血压组(Hcy<10 μmol/L)。
1.2.3WML分级标准:按照Fazekas评分和Scheltens改良量表将WML分为轻、中、重度。轻度:侧脑室角帽状、铅笔样薄层病变和(或)深部脑白质点、小片状病变;中度:侧脑室角呈光滑晕圈和(或)早期深部白质融合呈片状;重度:侧脑室旁白质不规则病变延伸到深部白质和(或)深部大面积融合的脑白质病变。
1.3统计学处理应用SPSS22.0统计软件进行分析,符合正态分布的计量资料以均数±标准差表示,两均数间比较采用t检验,多组均数比较采用单因素方差分析;非正态分布的计量资料以中位数(四分位数间距)表示,组间比较采用Kruskal-Wallis检验;计数资料用率表示,采用χ2检验。采用有序多因素Logistic逐步回归分析WML的影响因素。以P<0.05为差异有统计学意义。
2 结果
2.1两组临床特征比较H型高血压组患者肌酐、尿酸水平明显高于单纯高血压组(P<0.05),而两组间年龄、性别构成、吸烟、饮酒、糖尿病、β2微球蛋白比较差异均无统计学意义(P>0.05)。结果见表1。
2.2不同WML分级患者生化指标比较(1)单纯高血压组WML不同程度亚组患者β2微球蛋白水平比较差异无统计学意义(P>0.05),而肌酐、尿酸比较差异均具有统计学意义(均P<0.05),其中,重度WML组患者肌酐水平高于无病变组和轻度WML组,轻、中、重度WML组患者尿酸水平高于无病变组(均P<0.05)。(2)H型高血压组WML不同程度亚组患者β2微球蛋白水平比较差异无统计学意义(P>0.05),而肌酐、尿酸水平比较差异具有统计学意义(均P<0.05),其中,中、重度WML组患者肌酐水平高于无病变组和轻度WML组,轻、中、重度WML组患者尿酸水平高于无病变组(均P<0.05)。具体结果见表2、3。
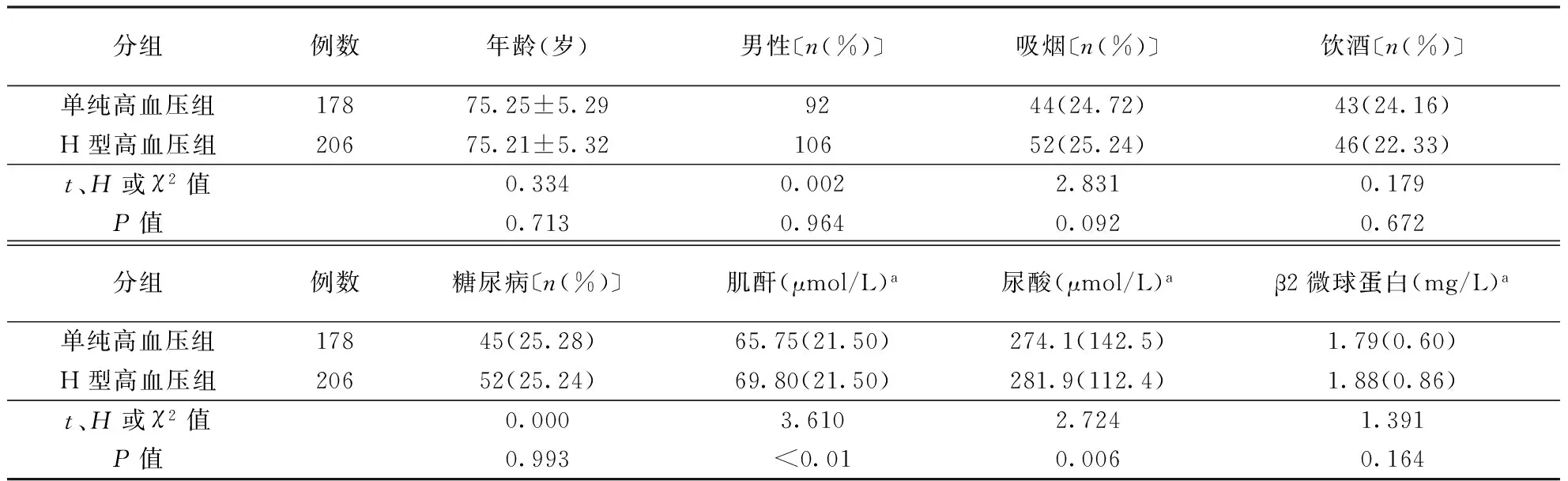
表1 两组患者临床特征比较
注:a数据以中位数(四分位数间距)表示
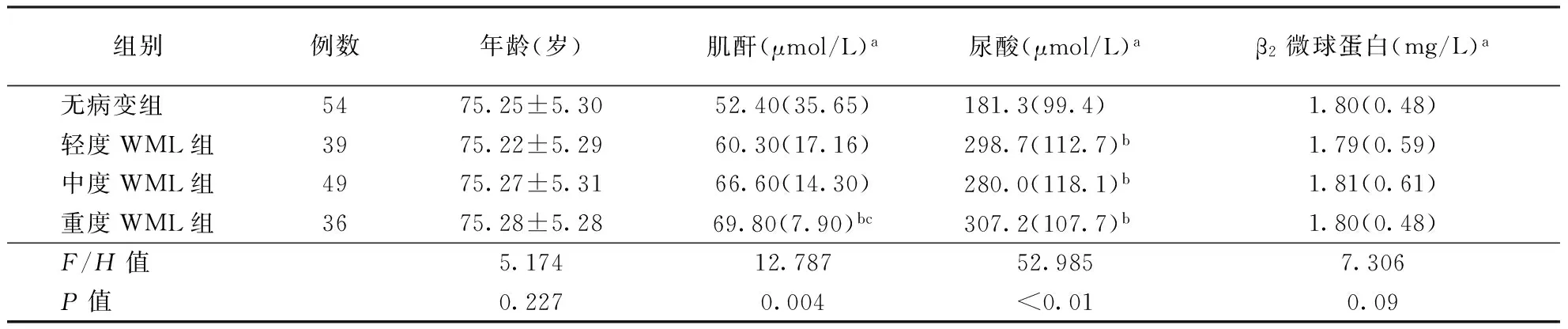
表2 单纯高血压组不同严重程度WML患者生化指标比较
注:WML:脑白质病变;a数据以中位数(四分位数间距)表示;与无病变组比较,bP<0.05;与轻度组比较,cP<0.05。表3同
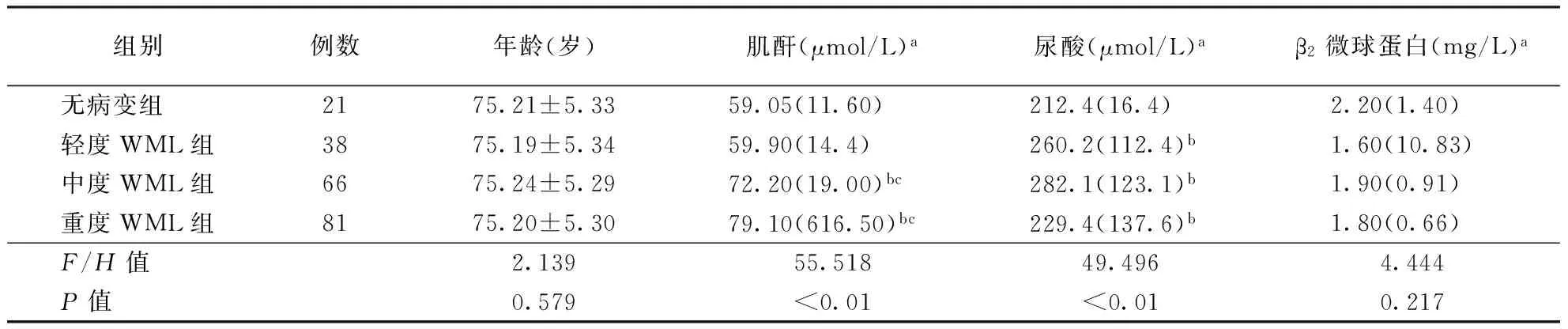
表3 H型组中不同严重程度WML患者肌酐、尿酸、β2微球蛋白水平
2.3Logistic回归分析以WML严重程度为因变量,以年龄、性别、吸烟史、饮酒史、糖尿病、H型高血压、肌酐、尿酸和β2微球蛋白为自变量进行多因素有序Logistic逐步回归分析,结果显示H型高血压、Hcy、肌酐和尿酸是影响WML严重程度的独立危险因素(表4)。
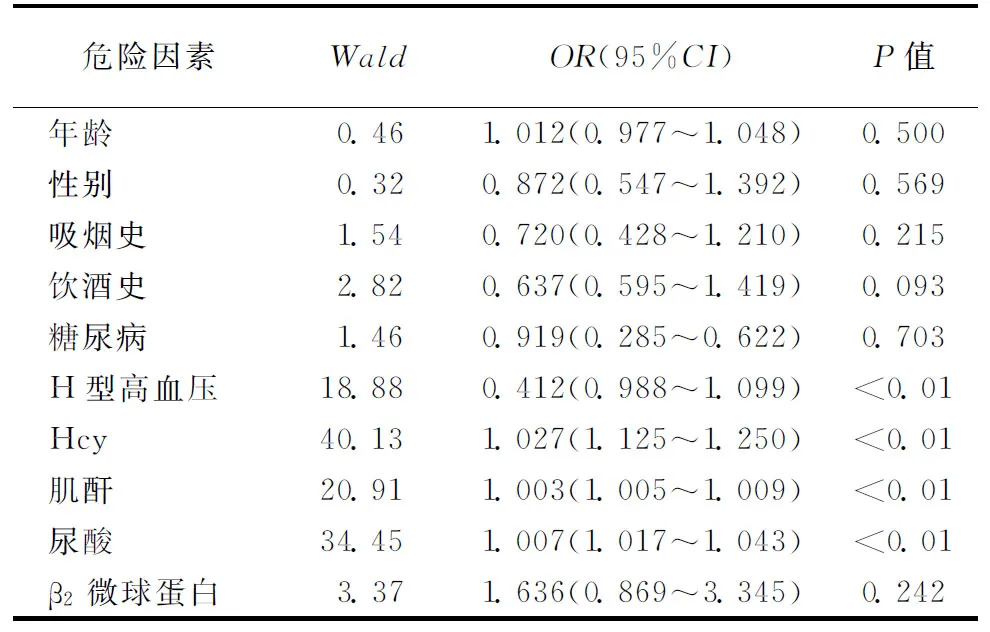
表4 影响WML严重程度危险因素的有序Logistic 回归分析结果
注:Hcy:同型半胱氨酸
3 讨论
Hachinski等首先提出了WML的概念,开始为人们所知并引起国内外学者的重视。随着对其研究的逐渐深入,人们对其临床和病理了解越来越多,但多集中在神经内科学领域,而多学科交叉研究方面有待发展。
Vannorsdall等[7]研究指出高血尿酸水平可使脑缺血所导致的WML增加。脑动脉是由脑大动脉以及脑小动脉组成,它们在结构上具有连续性,可共同受到危险因素的影响,因此从理论上脑大、小动脉病变程度相匹配[8]。由此推测由穿支动脉等小动脉供血的脑白质区与其他脑组织共同受到高血压、Hcy、尿酸等危险因素的影响。本研究结果显示,H型高血压组患者尿酸水平高于单纯高血压组,且Logistic回归分析显示尿酸是影响WML严重程度的独立危险因素,这与文献[7]的研究结果相一致。尿酸水平与WML的确切关系需要进一步研究。
有研究发现,Hcy每升高5 μmol/L,则发生WML的风险增加59%[9]。本研究亦发现Hcy是影响WML严重程度的危险因素,Hcy水平升高导致严重WML的增加,这与文献报道结果[10]一致。
高血压、Hcy、尿酸引起WML发生的可能机制为:(1)高血压为脑血管病公认的危险因素,长期血压增高,脑动脉内皮细胞以及基底膜受损,从而使内膜暴露,血小板活化聚集于内膜,尿酸在血小板黏附、聚集中发挥重要作用,促使血小板血栓形成,增加动脉栓塞(包括脑小动脉)的可能,进而引起脑小动脉灌注障碍导致WML。(2)高尿酸血症常伴有血脂异常,可能与某些遗传缺陷有关[11];两者之间相互关联,尿酸升高可促进低密度脂蛋白胆固醇的氧化和脂质的过氧化[12],反之三酰甘油水平升高可引起尿酸升高[13];二者相互协同加快并且加重脑动脉粥样硬化的进程[14];动脉粥样硬化亦可升高尿酸水平并影响其转归;多种危险因素的总致病率效果要远远超过各个组分致病作用的单纯累加,呈恶性循环[15],促进脑动脉粥样硬化进而导致WML[16]。(3)尿酸升高可导致机体微炎症状态及产生氧化应激,引起微血管病变、小动脉玻璃样变及大血管硬化;Hcy也可能通过氧自由基介导的氧化应激反应损伤血管内皮,血管内皮细胞损伤还可影响参与Hcy代谢的酶,使其分泌量减少,导致Hcy含量升高,该过程周而复始,同样高血压、Hcy与尿酸三者间存在协同作用、相互影响,脑血管内皮细胞损伤引起血管平滑肌细胞增殖,增加泡沫细胞形成等机制促进脑动脉粥样硬化斑块形成,使脑白质区缺血缺氧而引起WML。
本研究Logistic回归提示肌酐为WML的危险因素。肌酐水平与肾脏功能密切相关,肌酐升高提示肾功能减退,尿酸以及其他物质在体内蓄积产生相应的病理生理变化;肾脏也是内分泌器官,肾功能减退可导致血压调节障碍,高血压为WML的独立危险因素已被证实,WML亦称为高血压性小血管病[3]。大脑血管内皮功能受损可表现为血-脑脊液屏障的缺损、脑白质改变[17]。目前尚未检索到有关肌酐与WML的其他相关报道,两者间确切的关系需进一步明确。
综上所述,该研究结果显示尿酸、肌酐、Hcy、H型高血压是影响WML严重程度的危险因素,临床上应该引起足够重视。
[1]Grinberg LT,Thal DR.Vascular pathology in the aged human brain[J].Acta Neuropathologica,2010,119(3):277-290.
[2]中华医学会神经病学分会 中华医学会神经病学分会脑血管病学组.中国脑小血管病诊治共识[J].中华神经科杂志,2015,48(10):838-844.
[3] 陶雯,柯开富.脑小血管病研究进展[J].中国卒中杂志,2017,12(2):147-151.
[4]Yamaguchi Y,Wada M,Sato H,et al. Impact of nocturnal heart rate variability on cerebral small-vessel disease progression:a longitudinal study in community-dwelling elderly Japanese[J]. Hyperten Res,2015,38(8):564-569.
[5]Muscari A,Faccioli L,Ghinelli M,et al.Hypertension and other determinants of white matter lesions in stroke patients[J]. J Clin Hypertens (Greenwich),2016,18,(9):907-912.
[6]Huo Y,Li J,Qin X,et a1.Efficacy of folic acid therapy in primary prevention of stroke among adults with hypertension in China:the CSPPT randomized clinical trial[J].JAMA,2015,313(13):1325-1335.
[7]Vannorsdall TD,Jinnah HA,Gordon B,et al. Cerebral ischemia mediates the effect of serum uric acid on cognitive function[J].Stroke,2008,39(12):3418-3420.
[8]翟菲菲,朱以诚.脑大动脉病变与脑白质高信号的相关性研究进展[J].中国卒中杂志,2015,10(12):1019-1025.
[9]Kidd PM.Integrated brain restoration after ischemic stroke-medical management,risk factors,nutrients,and other interventions for managing inflammation and enhancing brain plasticity[J]. Altern Med Rev,2009,14(1):14-35.
[10]王博,沈滔,毛蕾,等.同型半胱氨酸与脑小血管病的相关性研究[J]. 脑与神经疾病杂志,2014,22(3):196-199.
[11]Shcherbakova MIu,Sinitsin PA,Poriadina GI,et al. Correlation of metabolic syndrome clinical signs and genetic determinants at children with obese[J]. Eksp Klin Gastroenterol,2010,(7):6-11.
[12]Xiong Z,Zhu C,Qian x,et al. Predictors of clinical SYNTAX score in coronary artery disease:serum uric acid,smoking,and Framingham risk stratification[J].J Invasive Cardiol,2011,23(12):501-504.
[13]李葵花,王喜福,李璐,等.高尿酸血症与动脉粥样硬化的关系研究进展[J]. 中国动脉硬化杂志,2014,22(1):85-89.
[14]Amaro S,Urra X,Gómez-Choco M,et al. Uric acid levels are relevant in patients with stroke treated with thrombolysis[J].Stroke,2011,42(1 Suppl1):S28-S32.
[15]侯蕾蕾,贺圣文,张东方.高尿酸血症与动脉粥样硬化关系的Meta 分析[J].预防医学论坛,2012,18(2):81-83,86.
[16]霍颖超,王敏,彭泽艳,等. 60岁以上老年人颈动脉粥样硬化与脑白质病变的相关性研究[J].中华解剖与临床杂志,2016,10,21(5):397-401.
[17]Murray AM,Barzilay JI,Lovato JF,et al. Biomarkers of renal function and cognitive impairment in patients with diabetes[J].Diabetes Care,2011,34(8):1827-1832.

