血清骨碱性磷酸酶和25羟维生素D水平与婴幼儿维生素D营养状态的相关性
杨静霞,迟繁繁,杨涛
(南京医科大学附属苏州医院苏州市立医院东区儿科1、核医学科2,江苏苏州215000)
婴幼儿维生素D营养状况一直是我国儿科研究的热点。维生素D具有调节钙磷代谢、促进钙吸收及钙盐沉积等重要作用,维生素D缺乏将致儿童患佝偻病,并且也对机体免疫功能减低、自身免疫性疾病、心血管疾病、代谢性疾病等的发生有重要影响[1]。因此,早期积极监测儿童维生素D的营养状况尤为重要。25-(OH)D是维生素D代谢的主要中间产物,其半衰期长,稳定性好,目前基本将血清25-(OH)D作为反映机体维生素D营养状况的客观指标[2],但检测时需采集静脉血,不易被小儿接受。骨碱性磷酸酶(BALP)是主要由成骨细胞合成,当维生素D缺乏,骨钙化降低,成骨细胞代偿性增生时,其活性及在血中的浓度升高,且早于影像变化[3]。与检测25-(OH)D相比,检测BALP用末梢血即可,大大简化了操作,所以常被用来间接评价机体维生素D的营养状况,但国外在维生素D缺乏性佝偻病的早期诊断中并未见将定性检测血清BALP这一结果作为依据[4]。故BALP是否能作为机体维生素D营养状况的评价指标值得质疑。本研究探讨了0~3岁婴幼儿血清25-(OH)D水平与血清BALP的相关性及其对婴幼儿维生素D营养状态的评估价值。
1 资料与方法
1.1 一般资料以2013年4月至2016年6月期间苏州市立医院东区儿科收治的符合佝偻病诊断标准[5]的0~3岁患儿186例作为病例组,排除合并贫血、呼吸性疾病、肌炎、外科疾病、精神异常等其他可能引起佝偻病相关症状的疾病。其中男性107例,女性79例;0~1个月64例,2~12个月43例,13~36个月79例。随机选取同期体检正常的婴幼儿300例作为健康对照组,其中男性194例,女性106例;0~1个月109例,2~12个月91例,13~36个月100例,两组受检者的性别、年龄分布比较差异均无统计学意义(P>0.05),具有可比性。
1.2 检测方法所有婴幼儿均采集晨空腹静脉血2 mL,使用电化学发光法检测血清25-(OH)D水平(试剂盒由罗氏公司提供),半定量法检测血清BALP水平(试剂盒由北京中生金域诊断技术股份有限公司提供),严格按试剂盒说明术进行操作。按Holick报道的标准:25-(OH)D>30 ng/mL为维生素D适当,20~30 ng/mL为维生素D不足,<20 ng/mL为维生素D缺乏[6]。BALP≤200 U/L为正常,200 U/L<BALP≤250 U/L为可疑,>250 U/L为异常。
1.3 统计学方法应用SPSS13.0统计软件进行数据分析,计量资料以均值±标准差(x-±s)表示,组间两两比较采用t检验,多组比较采用单因素方差分析,计数资料用百分比(%)表示,采用χ2检验;血清BALP与25-(OH)D的相关性采用pearson线性相关分析。以P<0.05为差异具有统计学意义。
2 结果
2.1 两组受检者的血清25-(OH)D和BALP水平比较病例组患儿的血清25-(OH)D水平明显低于健康对照组,维生素D不足或缺乏的比例、BALP>250 u/L的比例明显高于健康对照组,差异均有统计学意义(P<0.05),见表1。
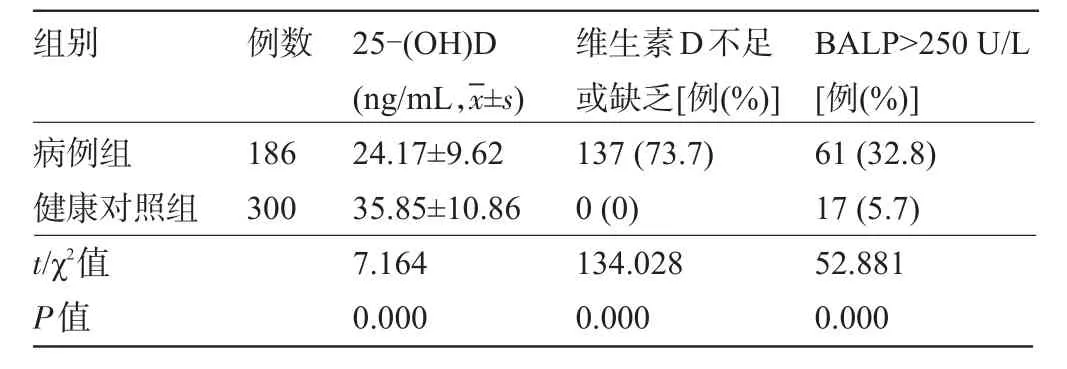
表1 病例组与健康对照组血清25-(OH)D、BALP检测结果比较
2.2 病例组患儿的血清25-(OH)D与BALP水平的相关性病例组BALP≤250 U/L患儿与BALP>250 U/L患儿的25-(OH)D水平比较差异无统计学意义(P>0.05),见表2。25-(OH)D与BALP水平无相关性(r=-0.084,P=0.902)。
表2 病例组不同BALP水平患儿血清25-(OH)D水平比较(±s)

表2 病例组不同BALP水平患儿血清25-(OH)D水平比较(±s)
BALP水平BALP≤250 U/L BALP>250 U/L t值P值例数125 61 25-(OH)D(ng/mL)25.74±9.18 23.07±8.62 1.899 0.059
2.3 病例组不同性别患儿血清25-(OH)D和BALP水平比较不同性别患儿血清25-(OH)D不足或缺乏的比例、BALP>250 U/L的比例比较差异无统计学意义(P>0.05),见表3。
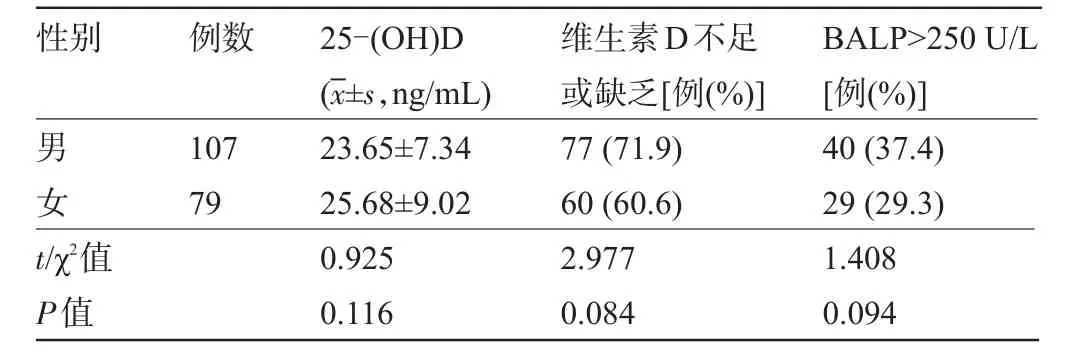
表3 病例组不同性别患儿血清25-(OH)D和BALP水平比较
2.4 病例组不同年龄患儿血清25-(OH)D和BALP水平比较不同年龄患儿血清25-(OH)D不足或缺乏的比例比较差异有统计学意义(P<0.05),年龄越小,25-(OH)D水平越低,维生素D不足或缺乏的比例越高,而不同年龄患儿BALP>250 U/L的比例比较差异无统计学意义(P>0.05),见表4。
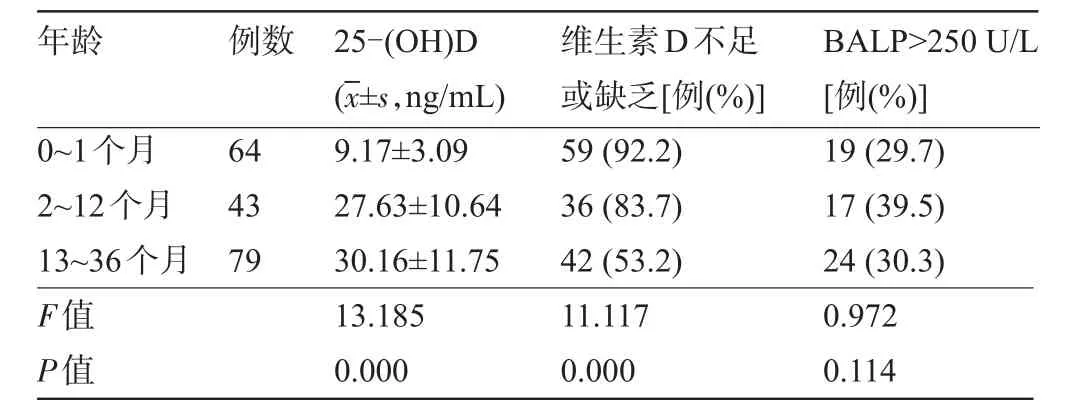
表4 病例组不同年龄患儿血清25-(OH)D和BALP水平比较
3 讨论
婴幼儿是维生素D缺乏的易感人群,主要与孕妇孕期钙及维生素D不足或晒太阳过少有关[7]。国外研究发现,维生素D营养状况良好的孕妇和新生儿仅占一小部分[8],在英国、新西兰等国家,孕妇因维生素不足和晒太阳少而导致低血清25-(OH)D水平的比例在18%~61%[9]。目前,国内反映婴幼儿青少年总体维生素D、钙营养状况的流行病学资料尚缺乏,各地报道24.8%~60.5%不等[10-12]。
维生素D无生物活性,其活性形式有25-(OH)2-D3与1,25-(OH)2D3两种,其中后者的活性更高,但半衰期短,检测难度大,所以有必要寻找更多的方便检测的指标。25-羟维生素D[25-(OH)D]是1,25-(OH)2D3的前体,半衰期相对长,在血中浓度最高最稳定。本结果显示,健康婴幼儿的血清25-(OH)D水平均>30 ng/mL,而病例组患儿的血清25-(OH)D水平明显降低,73.7%的患儿25-(OH)D水平均<30 ng/mL,提示血清25-(OH)D对判断机体维生素D不足或缺乏比较敏感,了解机体维生素D的营养状况可通过检测血25-(OH)D水平来判断。其他研究也表示25-(OH)D是评价儿童维生素D营养状态的最佳指标[2,13]。本研究还发现,婴幼儿维生素D营养状况与性别无关,但与年龄有关,维生素D不足或缺乏在新生儿中最常见,分析原因为:通常新生儿42 d体检才提示家长要补充维生素D,所以这之前一些新生儿存在维生素D不足,而随着后期适量维生素D的补充及阳光照射的增加,维生素D不足的状况逐渐改善。
有研究发现,BALP在佝偻病的亚临床状态时即可呈高表达,升高的程度与佝偻病的活动程度有关[14]。张颖[15]研究显示,佝偻病患儿的基线血清BALP明显高于正常婴幼儿,经治疗后下降到临界值水平,提示血中BALP的含量与佝偻病有一定的关系。不过从本研究看,健康婴幼儿中也有5.7%的BALP>250 U/L,分析其原因为,影响BALP活性的因素很多,除了维生素D,还有年龄、感染、营养疾病、骨病等,本组健康婴幼儿能够排除心、肝、肾疾病、急性感染及其他骨代谢疾病的影响,但由于婴幼儿正值生长发育高峰期,成骨细胞活跃,所以BALP可能升高。因此,通过血清BALP来判断婴幼儿的维生素D营养状况可能出现假阳性。本结果中不同性别、年龄的患儿BALP>250 U/L的比例比较差异无统计学意义(P>0.05)。
本研究以血清25-(OH)D为评价维生素D营养状态的有效指标,分析了血清BALP与25-(OH)D的相关性,结果证明二者无相关性,进一步证明了用血清BALP水平变化反映机体维生素D营养状态的效能差,不适宜作为婴幼儿维生素D营养状态的的评判依据。
综上所述,25-(OH)D是反映婴幼儿维生素D营养状态的灵敏指标,但BALP的影响因素多,不能准确反映维生素D营养状态,尚不能作为评价婴幼儿维生素D营养状态的可靠指标。
[1] Holick MF.Vitamin D:extraskeletal health[J].Rheum Dis Clin NorthAm,2012,38(1):141-160.
[2] 杨萍,李堂.维生素D营养状况与儿童疾病[J].中国儿童保健杂志,2013,21(11):1164-1165.
[3] 张枫,陆雪倩,王洁,等.0~6岁婴幼儿骨密度改变与骨碱性磷酸酶变化相关性分析[J].现代预防医学,2008,35(4):693-694.
[4] 陈银花,毛春婷,李风景,等.25羟维生素D及骨碱性磷酸酶在评估婴幼儿维生素D营养状态中的意义[J].中华实用儿科临床杂志,2010,25(19):1477-1478.
[5] 胡亚美,江载芳.诸福棠实用儿科学[M].8版.北京:人民卫生出版社,2007:536-542.
[6] Holick MF.Vitamin D deficiency[J].N Engl J Med,2007,357(3):266-281.
[7] 中华医学会儿科学分会儿童保健学组.儿童微量营养素缺乏防治建议[J].中华儿科杂志,2010,48(7):502-509.
[8] Sachan A,Gupta R,Das V,et al.High prevalence of vitamin D deficiency among pregnant women and their newborns in northern India[J].American Journal of Clinical Nutrition,2017,81(5):1060.
[9] Park H,Brannon PM,West AA,et al.Maternal vitamin D biomarkers are associated with maternal and fetal bone turnover among pregnant women consuming controlled amounts of vitamin D,calcium,and phosphorus[J].Bone,2017,95:183-191.
[10] 王慧燕,温怀凯,王玲莉,等.6651例0岁~16岁儿童维生素D营养状况调查分析[J].中国卫生检验杂志,2016,25(9):1325-1327.
[11] 王学梅,郭素梅,杨薇,等.北京市亚北地区0~6岁儿童维生素D营养状况调查分析[J].中国妇幼保健,2011,26(21):3284-3286.
[12] 盛晓阳.中国儿童维生素D、钙营养的流行病学资料[J].中国实用儿科杂志,2012,24(3):180-182.
[13] 孙慧,郭俊霞,留佩宁,等.儿童维生素D营养状况与骨密度关系的研究[J].浙江预防医学,2015(7):682-685.
[14] 李娜,黄文卿,刘韬,等.北京地区0~6月龄母乳喂养儿维生素D营养状况及相关骨代谢指标评估[J].中国婴幼儿保健杂志,2017,25(4):398-400.
[15] 张颖.儿童血清25羟维生素D水平及血钙、血磷和总碱性磷酸酶与跟骨超声传导速度关系的研究[D].河北医科大学,2015.

