右心室心尖部与高位间隔部起搏对心功能长期影响
谢上才,王 迎,江力勤,史浩颖,金 炜
·临床研究·
右心室心尖部与高位间隔部起搏对心功能长期影响
谢上才1,王 迎1,江力勤1,史浩颖2,金 炜2
目的比较右心室心尖部(RVA)起搏与右室高位间隔部(RHIVS)起搏对心功能的长期影响。方法选取因Ⅲ度房室传导阻滞植入双腔起搏器且无器质性心脏病患者,根据右室电极部位分为右心室心尖部(RVA组)和高位间隔部(RHIVS组),同时选取同期因病态窦房结综合征植入双腔起搏器的患者作为对照组。比较三组患者术后4年氨基末端脑钠肽前体(NT_proBNP),左心室射血分数(LVEF),舒张期早期二尖瓣血流速度与二尖瓣瓣环运动速度比值(E/E'),Tei指数,左心房容积及指数(LAV、LAVI)等超声心动图指标。结果共入选48例患者,其中RVA起搏组16例,RHIVS起搏组16例,对照组16例。三组患者术前年龄、纽约心功能分级、合并症、伴随用药、LVEF、LAD、E/E'、Tei指数等无统计学意义。随访4年时,RVA起搏组的NT_proBNP、E/E'、LAV和LAVI高于对照组(P<0.05),RHIVS起搏组的上述指标与对照组比较,差异无统计学意义(P>0.05),三组的LVEF无统计学意义。结论长期RVA起搏导致左心室舒张功能下降,但对LVEF的影响不显著;与RVA起搏相比,RHIVS起搏对左心室舒张功能有保护作用。
右心室;心脏起搏;心室功能
右心室心尖部(right ventricular apex,RVA)因电极导线易放置、不易脱落,而一直作为心室电极常规植入部位,而有研究显示,即使保持正常的房室顺序,RVA起搏引起的心室失同步仍然会增加心力衰竭住院和新发心房颤动的风险[1]。随着主动螺旋电极的使用,使得右心室高位间隔部(right ventricular high septum RHIVS)起搏成为右心室起搏的另一种选择,而且被证明是安全可行的[2]。右室流出道间隔部临近正常传导系统,该部位起搏时,理论上可使心脏激动传导和收缩更趋同步,并保护心功能。然而,RHIVS与RVA起搏对比研究的结果并不一致,这可能与研究样本的大小、右室电极导线的具体位置、疗效评价方法、随访时间不同等因素有关。本研究采用氨基末端脑钠肽前体(NT_proBNP)水平及超声心动图等指标来评价RVA及RHIVS起搏对无结构性心脏性疾病患者收缩及舒张功能的长期影响。
1 资料与方法
1.1 一般资料:入选2006年6月至2007年1月因缓慢性心律失常在上海市第一人民医院行永久性双腔起搏器治疗的患者。入选标准:48例年龄40~80岁;术前行超声心动图、体表心电图等检查,且数据完整;Ⅲ度房室传导阻滞(AVB)患者随访程控显示心室起搏,累计心室起搏比例>90%,且患者术中X线影像及术后体表心电图显示为右室心尖部或右室高位间隔部起搏;并入选同期因病态窦房结综合征(SSS)行双腔起搏患者作为对照组,其累计心室起搏比例<5%。排除标准:起搏器植入时合并器质性心脏病(冠心病、严重瓣膜病变,心肌病等)、NYHA心功能分级Ⅲ级或以上、LVEF<50%;起搏器植入前存在室内传导阻滞,心电图上QRS时限≥120ms;存在持续性心房颤动等快速性心律失常。
1.2 方法:记录患者术前一般资料、病史、合并症、用药情况,NYHA心功能分级,12导联体表心电图,超声心动图数据。患者术中的正位、左前斜及右前斜位X线影像确定电极导线(美敦力5076型)头端位于右室心尖部或右室高位间隔部,对于RVA起搏患者,体表心电图Ⅱ、Ⅲ、AVF导联QRS波主波向下,RHIVS起搏患者,Ⅰ导联主波向下或为低振幅的负正双向波,Ⅱ、Ⅲ、AVF导联主波向上;心房电极导线固定在右心耳。
1.3 NT_proBNP检测:术后4年时使用肝素锂抗凝管采集患者静脉血3m1,应用电化学发光法检测NT_proBNP。试剂盒采用罗氏NT_proBNP免疫检测试剂盒(The electrochemiluminescence immunoassay“ECLIA”),仪器采用美国罗氏Elecsys2010自动检测仪。
1.4 超声心动图检查:采用GE Vivid 7型多功能彩色多普勒超声诊断仪,由1位技术熟练的心脏彩超医师完成图像采集工作。所有图像均刻录成光盘,统一采用软件EchoPAC PC Software Only(Version 108.1.2)进行下线分析。超声测量左房前后径(LAD);超声血流频谱联合体表同步心电图测量左右心室射血前时间,并计算出室间机械延迟时间(IVMD);三维超声测量左室射血分数(LVEF);Simpson法测量左房容积(LAV),计算出左房容积指数(LAVI);测量二尖瓣血流E峰速度、A峰速度、二尖瓣环舒张早期速度(E'),并计算E/A、E/E’以及Tei指数。每组数据测量3次,取其平均值。

2 结果
共有48例患者入选(男22例、女26例);Ⅲ度AVB患者32例,其中RVA与RHIVS起搏组各16例,余16例为SSS的患者,作为对照组。三组患者术前年龄、性别、NYHA分级、合并疾病、伴随用药以及LVEF、LAD、E/A、E/E'等超声心动图指标无统计学意义(P>0.05),见表1、2。

表1 三组患者一般资料对比
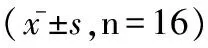
表2 三组患者术前超声心动图参数
平均随访时间为4年,所有患者均未发生电极脱落、阈值升高及起搏器综合征、囊袋感染等并发症。术后4年时RVA起搏组QRS时限及IVMD较RHIVS起搏组的明显延长;三组之间的LVEF差异无统计学意义;RVA起搏组NT_proBNP水平最高、Tei指数最大、舒张期早期二尖瓣血流速度与二尖瓣瓣环运动速度比值(E/E')最大,与对照组比,差异有统计学意义。RVA起搏组的LAV和LAVI最大,与对照组相比,差异有统计学意义;而RHIVS起搏组的舒张功能参数及左房容积大小介于前两组之间,与对照组相比差异无统计学意义,见表3。
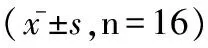
表3 术后4年时三组患者数据比较
注:与对照组比较*P<0.05;与RVOTS组比较ΔP<0.05
3 讨论
既往有关RVA及RHIVS起搏对心功能影响的研究结果存在争议。有的研究认为RVA起搏易导致心室激动顺序的改变,引起心功能和组织的某些变化,如不对称性肥厚、心肌灌注受损,交感神经激活和心室失同步,心房颤动及死亡率增高等,RHIVS起搏能够保持良好心室同步性,避免长期RVA起搏引起的心肌灌注及心功能受损;与RVA起搏相比,除极时间较短、心室收缩不同步性较轻、机械收缩功能更好,心肌收缩变时性反应仍然保持[2];RHIVS起搏时的血流动力学优于RVA起搏[3],长期RVA起搏患者术后LVEF下降,三尖瓣反流加重,NT_proBNP升高,而RHIVS组的指标无明显变化。对左室重构、左室功能及左房重构的影响都小于RVA起搏[4],甚至长期RVA起搏的患者升级为RHIVS起搏后,心脏的收缩功能、舒张功能以及运动能力都能得到改善[5]。但近年来也有多项研究显RHIVS起搏对心功能及临床事件的影响并无明显优势,二种部位起搏对同步性上的影响有差异,而对防止心室重构心功能恶化[6],BNP、LVEF、运动能力、临床事件率[7],生命质量评分、NYHA心功能分级、6分钟步行试验、二尖瓣反流方面的影响并无统计学意义。
既往研究显示右室起搏对心脏收缩功能和舒张功能影响程度上也有所不同,有的研究认为右室起搏对心脏的舒张功能影响比收缩功能的大。Wang等[8]研究显示右室起搏时,左室的舒张功能即刻下降,而收缩功能不受影响。Chiladakis等[9]研究显示对于收缩功能正常或轻度降低的患者,长期(平均26个月)右室心尖部起搏对左室舒张功能有影响,而对收缩功能的影响不显著。
本研究中RVA及RHIVS起搏对LVEF的影响无显著差异,这与Wang等[2]随访一年时研究的结果相同,其原因可能是由于左室收缩功能在一定范围内存在代偿有关。
本研究中RVA起搏组E/E'、LAV和LAVI最大,与对照组相比有统计学意义,RHIVS起搏组的指标与对照组相比无统计学意义,反映术后随访4年时RVA起搏使左心室舒张功能受损,并导致左房容积扩大。三组患者的E/A、LAD差异无统计学意义,这可能与指标之间敏感性不同有关,E/E'是反映左室舒张功能的指标,其值与左室充盈压呈正相关,比E/A更加敏感。LAV和LAVI较LAD更精确地反映左房的重构,EI等[10]研究显示,LAV的大小和与舒张功能不全呈正相关,特别是LAVI与左室舒张功能不全高度相关,独立于LVEF、年龄等因素的影响。左心房增大是舒张功能不全患者的左室充盈压增高长期累积的结果。本研究显示右室心尖部起搏较对照组的左房容积指数增大,可能的解释是左室舒张功能受损与室壁运动失同步有关。右室心尖部起搏引起心室激动顺序异常,心室各节段运动不同步,一部分心肌处于舒张状态时,另一部分心肌仍处于收缩状态,心室舒张活动在时间和空间的不均一性增加,左室舒张末压力增加,引起左房压力增加、左房增大及左室舒张功能受损。
本研究中三组患者术前的超声心动图参数无明显差异,术后随访4年时RVA起搏组的Tei指数、NT_proBNP水平最高,与对照组相比有统计学意义,RHIVS起搏组的数值介于前二组之间,与对照组相比无统计学意义,提示长期RVA起搏对左室功能的不利影响,不仅体现在超声心动图参数上,而且血心力衰竭标志物亦有显著改变。NT_proBNP是BNP的前体,其半衰期较长、体外稳定性强,在心力衰竭患者血液中的水平较BNP水平高,与BNP水平变化相比更有利于心力衰竭的诊断。本研究中RVA起搏组患者的NT_proBNP水平升高,反映出RVA起搏患者左室舒张功能有所下降。
本研究提示术后4年时,RHIVS起搏对心功能无显著影响,而RVA起搏引起左室舒张功能的下降、而对LVEF无显著影响。RVA与RHIVS起搏的对比研究结果仍然存在争议,本研究是临床观察性研究,局限性在于样本量偏小,而解决RVA及RHIVS起搏对心功能长期影响等问题需要前瞻性、大样本的临床及基础研究。
[1]Dominique AMD, Ulas HMD, Nina AMMD, et al. Effect of Induced LV Dyssynchrony by Right Ventricular Apical Pacing on All_Cause Mortality and Heart Failure Hospitalization Rates at Long_Term Follow_Up[J]. Journal of Cardiovascular Electrophysiology,2014,25(6):631-637.
[2]Wang F, Shi H, Sun Y, et al. Right ventricular outflow pacing induces less regional wall motion abnormalities in the left ventricle compared with apical pacing[J]. Europace,2012,14(3):351-357.
[3]Taborsky M, Fedorco M, Skala T, et al. Acute effects of right ventricular pacing on cardiac haemodynamics and transvalvular impedance[J]. Biomed Pap Med Fac Univ Palacky Olomouc Czech Repub,2014,158(4).569-576.
[4]Leong DP, Mitchell A, Salna I, et al. Long_term mechanical consequences of permanent right ventricular pacing: effect of pacing site[J]. J Cardiovasc Electrophysiol,2010,21(10)1120-1126.
[5]Tse HF, Wong KK, Siu CW, et al. Upgrading pacemaker patients with right ventricular apical pacing to right ventricular septal pacing improves left ventricular performance and functional capacity[J]. J Cardiovasc Electrophysiol,2009,20(8):901-905.
[6]Zhang HX, Qian J, Hou FQ, et al. Comparison of right ventricular apex and right ventricular outflow tract septum pacing in the elderly with normal left ventricular ejection fraction: long_term follow_up[J]. Kardiologia Polska,2012,70(11):1130.
[7]Kypta A, Steinwender C, Kammler J, et al. Long_term outcomes in patients with atrioventricular block undergoing septal ventricular lead implantation compared with standard apical pacing[J]. Europace,2008,10(5):574-579.
[8]Wang YC, Lin YH, Liu YB, et al. The immediate effects of pacemaker_related electric remodelling on left ventricular function in patients with sick sinus syndrome[J]. Europace,2009,11(12):1660-1665.
[9]Chiladakis JA, Koutsogiannis N, Kalogeropoulos A, et al. Permanent and atrial_synchronized ventricular stimulation for clinically stable patients with normal or impaired left ventricular systolic function[J]. Pacing Clin Electrophysiol,2007,30(2):182-187.
[10]EI Aouar LM, Meyerfreud D, Magalhes P, et al. Relationship between left atrial volume and diastolic dysfunction in 500 Brazilian patients[J]. Arquivos Brasileiros De Cardiologia,2013,101(1):52-58.
1.314000 浙江嘉兴学院附属第二医院心内科;2.200080 上海交通大学附属第一人民医院心内科
谢上才(1982_),硕士,主治医师
金炜,主任医师,硕士生导师,E_mail:JW_8585@hotmail.com
R318.11
A
1009_816X(2017)04_0288_03
10.3969/j.issn.1009_816x.2017.04.14
2016_12_20)

