3种量表用于新生儿足跟采血疼痛评估的信效度分析
贺 芳 ,张 喆 ,黄小知 ,王晓杰 ,李 漓
(1.南方医科大学珠江医院,广东 广州 510282;2.广州市妇女儿童医疗中心,广东 广州 510120)
【研究生园地】
3种量表用于新生儿足跟采血疼痛评估的信效度分析
贺 芳1,张 喆2,黄小知1,王晓杰2,李 漓1
(1.南方医科大学珠江医院,广东 广州 510282;2.广州市妇女儿童医疗中心,广东 广州 510120)
目的评价新生儿面部编码系统、新生儿疼痛量表和新生儿急性疼痛评估量表用于新生儿足跟采血疼痛评估的信度和效度。方法入选102例胎龄为29~42周行足跟采血操作的新生儿。通过床边录像,3名护士用3种量表独立完成操作前1 min、操作中和操作后1 min共918次疼痛评估。结果新生儿面部编码系统、新生儿疼痛量表和新生儿急性疼痛评估量表操作中疼痛评分均值最高,且同一量表操作前、中、后的疼痛评分差异均有统计学意义(P均<0.001)。操作前、中、后3种量表疼痛评分的 Cronbach α 系数分别为 0.663、0.887、0.942;0.286、0.868、0.924;0.215、0.845、0.873。3 种量表评估者间疼痛评分的组内相关系数分别为0.841~0.938、0.674~0.948、0.740~0.948。结论以上3种量表用于评估新生儿足跟采血疼痛,具有良好的信度和效度。
新生儿;疼痛评估;新生儿面部编码系统;新生儿疼痛量表;新生儿急性疼痛评估量表
住院期间新生儿会遭受反复、长期的疼痛刺激,Chen等[1]对新生儿ICU疼痛经历的前瞻性研究发现,住院期间每名早产儿平均遭受 100次(11~544次)疼痛操作,足月儿平均遭受 56.5次(12~249次)疼痛操作。疼痛会对其造成一系列近期和远期的不良影响,而新生儿疼痛治疗却严重不足[2]。新生儿疼痛循证指南强烈推荐使用可靠的评估工具来评估和处理新生儿疼痛[3],使用有效量表监测疼痛有利于调整新生儿镇痛措施和减轻其疼痛[4]。
国外作者根据疼痛刺激下新生儿面部表情、肢体动作、生理指标等的变化设计了新生儿面部编码系统(Neonatal Facial Coding System,NFCS)[5]、新生儿疼痛量表(Neonatal Infant Pain Scale,NIPS)[6]和新生儿急性疼痛评估量表(Neonatal Infant Acute Pain Assessment Scale,NIAPAS)[7]等量表。国内有作者应用新生儿面部编码系统和新生儿疼痛量表对疼痛干预方法进行评价[8-9],但未见用于中国新生儿疼痛评估时信度和效度检验的报道。医务人员对疼痛评估工具不熟悉、疼痛工具有效性有待验证等已成为新生儿疼痛评估的障碍[10]。因此,有必要翻译引进国外新生儿疼痛评估量表,并进行信度和效度的评价[11]。本研究选择新生儿面部编码系统、新生儿疼痛量表和新生儿急性疼痛评估量表用于评估新生儿足跟采血疼痛,检验其信度和效度。
1 对象与方法
1.1 研究对象 选择2016年2—4月在某三级甲等医院出生并入住新生儿重症监护病房的新生儿作为研究对象。入选标准:出生≥72 h,母乳喂养或人工喂养,拟行新生儿遗传代谢病筛查。排除标准:脑室周围白质化、窒息、肺动脉高压活跃期、病情突变期(如突发呼吸或心跳骤停)、禁食、深昏迷、深度镇静、机械通气等。
样本量为量表条目数的5~10倍[12],本研究所用量表中,条目最多的新生儿面部编码系统有10个条目,因此计算所需样本量为100例。120例新生儿符合纳入标准,除13例家长拒绝参加、5例拍摄无效外,对102例新生儿完成了有效疼痛评估。其中男性 46例(45.1%),女性 56 例(54.9%),体质量1620~4 050(2744.6±75.5)g,日龄 3~13 d,胎龄≥37 周 58 例(56.9%)、32~36+6周 42 例(41.2%)、28~31+62 例(2.0%),危重患儿 13 例(12.7%),非危重患儿 89例(87.3%)。
1.2 研究方法
1.2.1 疼痛评估工具 新生儿面部编码系统于1998年由Grunau等设计,用于评估足月儿和早产儿的急性操作性疼痛[5]。包括皱眉、挤眼、鼻唇沟加深、张口、嘴垂直伸展、嘴水平伸展、舌绷紧(呈杯状)、下颌颤动、缩唇、伸舌(仅用于评估早产儿)等10项。如果患儿无以上表现为0分,有其中1项为1分。其总分最低0分,早产儿最高10分,足月儿最高9分(因“伸舌”仅用于评估早产儿)[5]。
新生儿疼痛量表于1993年由Lawrence等设计,用于评估足月儿和早产儿的操作性疼痛[6]。包括面部表情、哭闹、呼吸型态、活动(上肢、腿部)和觉醒状态。除“哭闹”评分0~2分外,其余条目评分0~1分,总分 0~7 分[6]。
新生儿急性疼痛评估量表于2014年由Pölkki设计,用于评估足月儿和早产儿的急性操作性疼痛[7]。包括5个行为指标(警觉性、面部表情、哭闹、肌张力和对操作的反应)、3个生理指标(心率、呼吸和血氧饱和度)和1个情境指标(胎龄),总分0~18分[7]。
以上量表英文版由1名护理学硕士研究生和1名疼痛护理领域主任护师独立翻译为中文,译文再经该主任护师和1名大学英文教师共同确认无明显差别后,对10例行足跟采血操作的新生儿进行疼痛评估预调查,再修改形成最终中文版。
1.2.2 病情危重程度评估 新生儿危重病例评分法由中华医学会设计,包括心率、收缩压、呼吸、红细胞压积和胃肠表现等,满分100分。分值>90为非危重、70~90 为危重、<70 为极危重[13]。
1.2.3 研究步骤 本研究征得医院伦理委员会批准,获得家长知情同意后进行。查阅病历后筛选符合入选条件的新生儿,并获取其人口统计学资料和临床信息,包括性别、出生体质量、胎龄、日龄等。对拟行遗传代谢病筛查新生儿足跟采血操作过程进行录像。3名护士(1名护理学研究生,在新生儿重症监护病房工作7年、13年的护士各1名)经过培训和考核后,独立用随机排序的新生儿面部编码系统、新生儿疼痛量表和新生儿急性疼痛评估量表,通过观察录像对足跟针刺操作前1 min、操作中和操作后1 min进行疼痛评估。为减少饥饿和大小便刺激对研究的干扰,所有患儿足跟采血前30 min给予喂奶及更换尿片。
1.2.4 统计方法 数据分析采用SPSS 18.0,计量资料用±S表示,计数资料用百分数表示。3种量表疼痛评分的内部一致性信度使用Cronbach α评价;不同评估者间评分的一致性信度用组内相关系数评价。量表效度使用多个相关样本的非参数检验比较不同操作时机评分的差异,量表间评分的相关性用Spearman相关系数评价。以应用较广泛的新生儿疼痛量表评分最接近均值的评估者得分为标准,对新生儿面部编码系统和新生儿急性疼痛评估量表进行敏感度和特异度分析。P<0.05表示差异有统计学意义。
2 结果
2.1 不同操作时机的疼痛评分比较 3名评估者共完成918次疼痛评估。3种量表操作中疼痛评分均值最高,见表1。且不同评估者使用同一量表在不同操作时机的疼痛评分差异有统计学意义,P<0.001,见表2。
表1 3种量表评估102例新生儿足跟采血不同操作时机疼痛评分比较(±S,分)
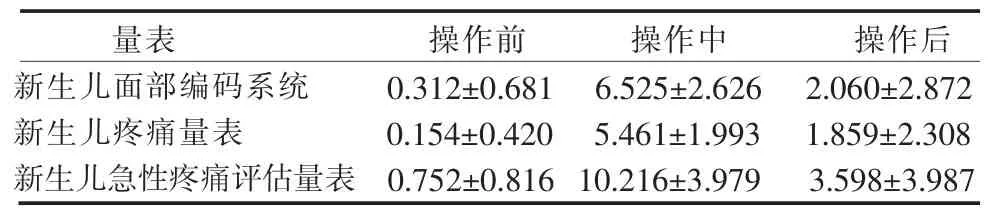
表1 3种量表评估102例新生儿足跟采血不同操作时机疼痛评分比较(±S,分)
量表 操作前 操作中 操作后新生儿面部编码系统 0.312±0.681 6.525±2.626 2.060±2.872新生儿疼痛量表 0.154±0.420 5.461±1.993 1.859±2.308新生儿急性疼痛评估量表 0.752±0.816 10.216±3.979 3.598±3.987
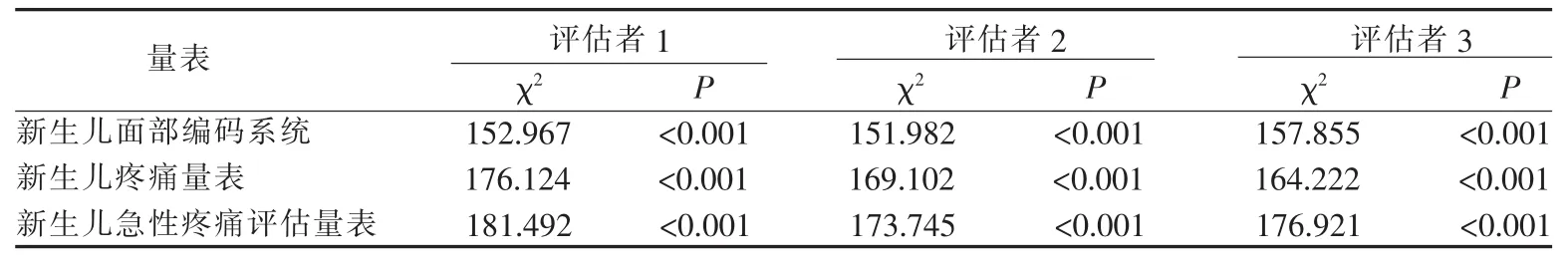
表2 3名评估者对102例新生儿足跟采血不同操作时机疼痛评分的差异性检验
2.2 信度 新生儿面部编码系统操作前、中、后疼痛评分内部一致性信度Cronbach α系数分别为0.663、0.887、0.942,新生儿疼痛量表操作前、中、后疼痛评分内部一致性信度Cronbach α系数分别为0.286、0.868、0.924,新生儿急性疼痛评估量表操作前、中、后疼痛评分内部一致性信度Cronbach α系数分别为 0.215、0.845、0.873。3种量表操作前、中、后评估者间疼痛评分的组内相关系数分别为0.841~0.938、0.674~0.948、0.740~0.948,P<0.001,见表3。
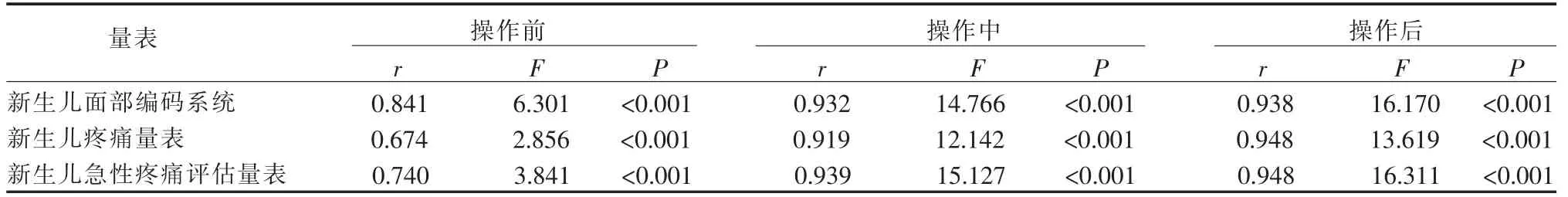
表3 3种量表评估102例新生儿足跟采血评估者间一致性信度比较
2.3 效度 新生儿面部编码系统与新生儿疼痛量表操作前、中、后疼痛评分Spearman相关系数分别为0.181、0.835、0.794。新生儿疼痛量表与新生儿急性疼痛评估量表操作前、中、后疼痛评分Spearman相关系数分别为0.259、0.856、0.805。新生儿面部编码系统与新生儿急性疼痛评估量表操作前、中、后疼痛评分Spearman相关系数分别为0.227、0.832、0.759。
分别以4分、6分作为新生儿面部编码系统和新生儿急性疼痛评估量表的疼痛临界值,即新生儿面部编码系统评分≥4分、新生儿急性疼痛评估量表≥6分认为患儿存在疼痛,测得新生儿面部编码系统和新生儿急性疼痛评估量表的Kappa系数分别为0.789和0.810,灵敏度分别为94.3%和95.4%,特异度分别为93.3%和86.7%。
3 讨论
3.1 3种量表的内部一致性信度良好 信度是评价量表最重要的指标之一。本研究中3种量表操作中和操作后疼痛评分的内部一致性信度Cronbach α系数均>0.8,表明3种量表可用于评估新生儿操作中和操作后急性疼痛。操作前疼痛评分的Cronbach α系数除新生儿面部编码系统的接近0.70外,新生儿疼痛量表和新生儿急性疼痛评估量表均<0.3,表明该2种量表在评估操作前疼痛时缺乏一致性,可能与操作前绝大部分新生儿处于静息状态有关。提示这2种量表适合在刺激后活动状态下使用,或者用于区别患儿在安静状态和疼痛刺激状态的疼痛强度。而新生儿面部编码系统可用于评估静息状态的疼痛。Grunau等[5]将新生儿面部编码系统用于评估操作性疼痛总体内部一致性信度系数为0.83,这可能与其是单维量表有关,面部表情量表不仅适合不同文化背景[14],也是测量婴幼儿疼痛刺激最敏感和可信的工具之一[15]。
Lawrence等[6]将新生儿疼痛量表用于评估疼痛性操作的Cronbach α系数为0.87~0.95。该行为评估工具使用简单方便,护士容易掌握,可行性强,信度和效度良好,无需借助额外评估技能或工具[16]。
Pölkki等[7]将新生儿急性疼痛评估量表用于评估34例足月儿和早产儿急性操作性疼痛(77%足跟采血,23%气管内吸痰),内部一致性信度Cronbach α系数0.723[7]。其内部一致性较高,可能与其条目中有心率、呼吸和血氧饱和度这3个客观指标有关。
本研究中的新生儿大部分为非危重患儿,无气管插管、胶布粘贴等影响评估者观察其面部表情和疼痛行为反应的因素,也可能是3种量表具有良好的内部一致性信度的原因之一。
3.2 3种量表疼痛评分的评估者间一致性高 组内相关系数是衡量和评价观察者间信度重要指标之一,一般认为信度系数低于0.4表示信度较差,>0.75表示信度良好。本研究中不同年资的3名评估者经过培训后,分别用新生儿面部编码系统、新生儿疼痛量表、新生儿急性疼痛评估量表对新生儿足跟采血操作进行疼痛评估,结果显示操作中和操作后疼痛评分的组内相关系数均>0.9,操作前疼痛评分的组内相关系数均>0.6,表明使用该3种量表评估新生儿操作中和操作后疼痛评分的评估者间一致性高,操作前疼痛评分的评估者间一致性较高;同时也表明经过统一培训后,不同年资护士使用3种量表评估新生儿操作性疼痛时评分有较高的一致性。Uyan等用土耳其版新生儿面部编码系统通过录像评估新生儿疼痛时评估者间信度系数r为0.95[17],与本研究结果类似,表明不同评估者使用新生儿面部编码系统通过录像评估新生儿疼痛也有较高的一致性。
泰语版新生儿疼痛量表用于评估22例胎龄(39.9±2.3)周新生儿术后疼痛(其中50%为术后机械通气患儿)的组内相关系数为0.98[16]。巴西语版新生儿疼痛量表评估60例健康足月新生儿疫苗接种的疼痛反应,通过Bland-Altman法测得评估者间信度为0.90[18]。本研究将新生儿疼痛量表用于评估新生儿(其中12.7%为危重患儿)的操作性疼痛,其组内相关系数也较高,操作中为0.919、操作后为0.948,表明该量表用于评估新生儿操作性疼痛时有较高的评估者间一致性,且适用于不同的文化背景。
Pölkki等[7]将新生儿急性疼痛评估量表用于新生儿足跟穿刺采血和气管内吸痰操作性疼痛的评估,评估者间信度为0.991~0.997,略高于本研究,可能与不同类型的操作对疼痛评分的影响有关。本研究的3名评估者经过培训和考核后,再独立用随机排序的3种量表评估新生儿足跟穿刺采血疼痛,这也可能是3种量表具有良好的评估者间一致性信度的原因之一。
3.3 3种量表间相关性较好 3种量表在疼痛性操作中和操作后疼痛评分的相关性较好,而操作前相关性欠佳,这可能与操作前绝大部分新生儿处于静息状态,较少有行为和生理指标的改变有关。3种量表在操作中与操作后具有较好的相关性,可能与量表均包含面部表情等类似条目有关。量表间高度相关也可能与同一评估者同时使用3种量表评估有关,本研究评估者使用随机排序的量表可把这种影响减少到最低。
疼痛量表的临界值是新生儿疼痛强度判定的关键,也会影响临床实践中疼痛干预决策。已有研究显示以4分为新生儿疼痛量表的临界值,其敏感度和特异度均>90%[16]。本研究分别以 4 分[16]、6 分[7]作为新生儿面部编码系统和新生儿急性疼痛评估量表的疼痛临界值时,均有良好的敏感度和特异度。
本研究有以下局限性。研究对象未纳入机械通气患儿,无<28周极低胎龄儿,疼痛操作仅为足跟采血,其它的疼痛操作有待进一步研究。由于疼痛评估可能会受疾病严重程度、镇静镇痛药物等因素影响,今后将对危重症患儿的疼痛评估进行研究。
4 结论
本研究证实了新生儿面部编码系统、新生儿疼痛量表和新生儿急性疼痛评估量表评估新生儿足跟采血操作中和操作后疼痛,具有良好的信度和效度。新生儿面部编码系统可用于新生儿操作前静息状态疼痛的评估。临床实践中评估新生儿疼痛时,应综合考虑新生儿胎龄及病情,选择合适的单维或多维疼痛评估量表。
[1]Chen M,Shi X,Chen Y,et al.A Prospective Study of Pain Experience in a Neonatal Intensive Care Unit of China[J].Clin J Pain,2012,28(8):700-704.DOI:10.1097/AJP.0b013e31 82400d54.
[2]Reyes S.Nursing Assessment of Infant Pain[J].J Perinat Neonatal Nurs,2003,17(4):291-303.DOI:10.1097/00005237-200310000-00008.
[3]American Academy of Pediatrics.Prevention and Management of Procedural Pain in the Neonate:An Update[J].Pediatrics,2016,137(2):1-13.DOI:10.1542/peds.2015-4271.
[4]Lago P,Garetti E,Merazzi D,et al.Guidelines for Procedural Pain in the Newborn[J].Acta Paediatr,2009,98(6):932-939.DOI:10.1111/j.1651-2227.2009.01291.x
[5]Grunau R E,Oberlander T,Holsti L,et al.Bedside Application of the Neonatal Facial Coding System in Pain Assessment of Premature Neonates[J].Pain,1998,76(3):277-286.DOI:10.1016/s0304-3959(98)00046-3.
[6]Lawrence J,Alcock D,Mcgrath P,et al.The Development of a Tool to Assess Neonatal Pain[J].Neonatal Netw,1993,12(6):59-66.DOI:10.1016/0885-3924(91)91127-u.
[7]Pölkki T,Korhonen A,Axelin A,et al.Development and Preliminary Validation of the Neonatal Infant Acute Pain Assessment Scale(NIAPAS)[J].Int J Nurs Stud,2014,51(12):1585-1594.DOI:10.1016/j.ijnurstu.2014.04.001.
[8]刘晓聪,林素芳,黄碟卿,等.安抚奶嘴加体位支持减轻新生儿静脉穿刺疼痛的效果观察[J].护理学报,2010,17(2B):54-55.DOI:10.3969/j.issn.1008-9969.2010.04.026.
[9]陈伟红,刘永琴.非营养性吸吮和吸吮8%葡萄糖水对缓解新生儿疼痛的效果观察[J].护理管理杂志,2010,10(5):355-356,358.DOI:10.3969/j.issn.1671-315X.2010.05.025.
[10]Cong X,Mcgrath J M,Cusson R M,et al.Pain Assessment and Measurement in Neonates:an Updated Review[J].Adv Neonatal Care,2013,13(6):379-395.DOI:10.1097/ANC.0b013e 3182a41452.
[11]贺 芳,李 漓.新生儿疼痛评估进展[J].护理学报,2014,21(20):30-33.
[12]方积乾,郝元涛.生存质量研究的设计与实施[J].中国肿瘤,2001,10(2):69-71.DOI:10.3969/j.issn.1004-0242.2001.02.004.
[13]中华医学会.新生儿危重病例评分法(草案)[J].中华儿科杂志,2001,39(1):42-43.DOI:10.3760/j.issn:0578-1310.2001.01.013.
[14]Booker S S,Herr K.The State-of-“cultural validity” of Self-report Pain Assessment Tools in Diverse Older Adults[J].Pain Med,2015,16(2):232-239.DOI:10.1111/pme.12496.
[15]Duhn L J,Medves J M.A Systematic Integrative Review of Infant Pain Assessment Tools[J].Adv Neonatal Care,2004,4(3):126-140.DOI:10.1016/j.adnc.2004.04.005.
[16]Suraseranivongse S,Kaosaard R,Intakong P,et al.A Comparison of Postoperative Pain Scales in Neonates[J].Br J Anaesth,2006,97(4):540-544.DOI:10.1093/bja/ael184.
[17]Uyan Z S,Bilgen H,Topuzoglu A,et al.Comparison of three Neonatal Pain Scales During Minor Painful Procedures[J].J Matern Fetal Neonatal Med,2008,21(5):305-308.DOI:10.1080/14767050802034107.
[18]Motta G C,Schardosim J M,Cunha M L.Neonatal Infant Pain Scale:Cross-Cultural Adaptation and Validation in Brazil[J].J Pain Symptom Manage,2015,50(3):394-401.DOI:10.1016/j.jpainsymman.2015.03.019.
[本文编辑:方玉桂]
Reliability and Validity of Three Scales for Assessment of Heel Lance Pain in Neonates
HE Fang1,ZHANG Zhe2,HUANG Xiao-zhi1,WANG Xiao-jie2,LI Li1
(1.Zhujiang Hospital,Southern Medical University,Guangzhou 510282,China;2.Guangzhou Women and Children’s Medical Center,Guangzhou 510120,China)
ObjectiveTo evaluate the reliability and validity of the Neonatal Facial Coding System,Neonatal Infant Pain Scale,and Neonatal Infant Acute Pain Assessment Scale for assessment of heel lance pain in neonates.MethodsA total of 102 neonates with 29~42 weeks of gestational age undergoing heel lances were enrolled.Three nurses completed 918 pain assessments independently using three scales viewing videotaped three phases of procedure:1 min before the procedure,during the procedure,and 1 min after the procedure.ResultsScores of the Neonatal Facial Coding System,Neonatal Infant Pain Scale,and Neonatal Infant Acute Pain Assessment Scale during the procedure were significant higher and scores by the same scales differed significantly before,during,and after the procedure(P<0.001).The Cronbach’s α of three scales at three phases were 0.663,0.887,0.942;0.286,0.868,0.924,and 0.215,0.845,0.873,respectively.The intraclass correlation coefficients of pain ratings of three scales between raters were 0.841~0.938,0.674~0.948,and 0.740~0.948,respectively.ConclusionThe three scales had good reliability and validity when used to assess heel lance pain in neonates.
neonate;pain assessment;Neonatal Facial Coding System;Neonatal Infant Pain Scale;Neonatal Infant Acute Pain Assessment Scale
R473.72
A
10.16460/j.issn1008-9969.2017.01.001
2016-09-01
广东省科技计划项目(2014A020212396)
贺 芳(1986-),女,江西上饶人,学士,硕士研究生在读,主管护师。
李 漓(1971-),女,湖南邵东人,博士,主任护师,硕士研究生导师,护理部主任。

