骶前引流方式对直肠癌低位前切除术后吻合口漏愈合的影响
吴川清 刘炜圳 陶凯雄 张维康
·论 著·(临床实践)
骶前引流方式对直肠癌低位前切除术后吻合口漏愈合的影响
吴川清 刘炜圳 陶凯雄 张维康
目的比较经会阴和经腹壁两种不同的骶前引流方式对直肠癌低位前切除术后吻合口漏愈合的影响。方法总结2010年1月至2015年12月间45例直肠癌低位前切除术后吻合口漏的临床资料。结果经会阴和经腹壁两种引流方式在病人年龄、性别、是否接受新辅助放化疗、平均手术时间、pTNM分期、术后发生漏的确定时间、初次手术后平均住院时间等方面差异均无统计学意义(P>0.05)。但经会阴引流组的保护性造口率(16.7%)、腹膜炎发生率(8.3%)及再次手术率(16.7%)均明显低于经腹壁引流组(分别为75.8%、39.4%、93.9%,P<0.05)。结论经会阴骶前引流可降低低位直肠吻合口漏的相关并发症,有助于吻合口漏的愈合。
低位前切除; 吻合口漏; 骶前引流; 直肠癌; 经会阴引流
由于双吻合技术的广泛运用,中低位直肠癌病人的保肛率明显提高,但低位前切除(low anterior resection,LAR)术后吻合口漏的发生率仍有3.6%~15.3%[1]。本文回顾性分析经会阴和经腹壁两种不同的骶前引流方式对低位直肠前切除术后吻合口漏愈合的影响。
资料与方法
一、一般资料
收集我院2010年1月至2015年12月pTMN Ⅲ期及以内行腹腔镜辅助或开腹LAR+低位双吻合术的1 225例直肠癌病人临床资料,所有病人直肠肿瘤下缘距肛缘5~12 cm。其中819例骶前引流管经腹壁引出,406例骶前引流管经会阴引出。术后出现吻合口漏45例(45/1 225,3.8%),其中男性28例,女性17例,年龄36~81岁, 平均年龄为61.0岁。21例术前接受新辅助放化疗。
二、治疗方法
所有手术均遵循全直肠系膜切除术(total mesorectal excision,TME)原则行LAR术,采用弧形切割缝合器或腔镜下直线切割缝合器切断、封闭远端直肠,28 cm或29 cm圆形吻合器行乙状结肠-直肠端端吻合,在充气试验阴性后放置骶前引流管。根据不同手术者的习惯,引流管分别自腹壁或会阴引出。经腹壁骶前引流组引流管自左侧或右侧腋前线脐水平以下引出。经会阴骶前引流组在左侧坐骨结节和肛门之间切开皮肤及皮下组织,使用长弯血管钳平行直肠方向戳穿坐骨直肠窝脂肪组织、髂尾肌和耻尾肌及盆筋膜壁层,将引流管自盆腔拉出(图1)。戳孔时需将左手食指置入直肠,感应血管钳位置,以免损伤肠管。45例病人中有27例附加同时性保护性末端回肠双腔造口术。
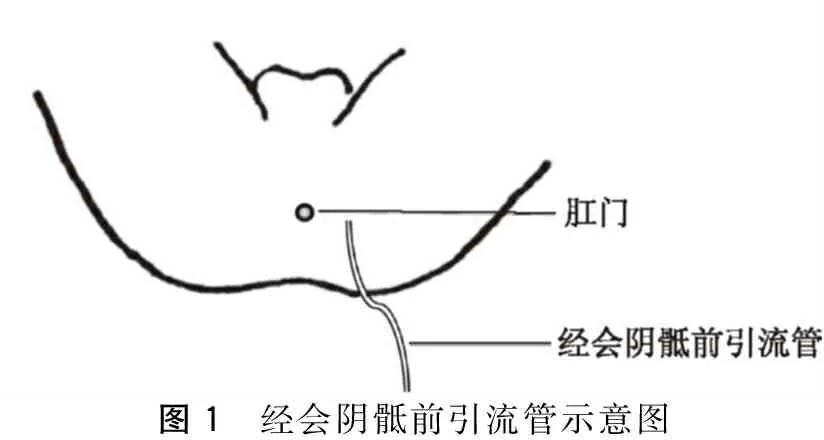
图1 经会阴骶前引流管示意图
三、统计学处理
采用SPSS(19.0版)软件进行数据分析,计数资料比较采用χ2检验。P<0.05表明差异有统计学意义。
结 果
一、术后住院病死率
研究病例住院期间死亡3例:1例术后第2天死于呼吸衰竭,1例术后第5天死于心肌梗死,1例术后第14天死于感染性休克。术后住院病死率为0.2%(3/1 225)。
二、不同类型骶前引流对直肠前切除低位吻合术后吻合口漏的影响
本组以骶前引流管出现粪性引流物作为吻合口漏的唯一诊断标准。在819例经腹壁骶前引流病人中33例发生吻合口漏(4.0%),而在406例经会阴骶前引流病人中12例发生吻合口漏(3.0%),两组比较差异无统计学意义(P>0.05)。
三、两种骶前引流方式发生吻合口漏病人的临床病理资料比较
45例吻合口漏的病人根据骶前引流戳孔位置的不同分为经会阴引流(12例)和经腹壁引流(33例)两组,两组在年龄、性别、是否接受新辅助放化疗、平均手术时间、pTNM分期、术后漏的确定时间、初次手术后平均住院时间等方面差异均无统计学意义(表1)。
经会阴引流组仅2例附加保护性造口(16.7%);1例发生腹膜炎(8.3%)且较为局限,经保持半卧位充分引流后缓解,没有因腹腔感染无法控制而再次手术者。其中2例保护性造口病人分别于术后4个月、6个月行二期造口还纳术,再次手术率16.7%(2/12)。
经会阴引流组的保护性造口率、腹膜炎发生率及再次手术率均明显低于经腹壁引流组(P<0.05),见表1。经腹壁引流组中,25例行保护性造口(75.8%);13例发生腹膜炎(39.4%),6例因腹腔感染无法再次手术引流或行乙状结肠单腔造口,1例因感染性休克死亡。所有保护性造口病人于术后3~6个月行二期造口还纳术,该组病人再次手术率93.9%(31/33)。

表1 45例直肠前切除术后低位吻合口漏病人临床病理资料(例)
讨 论
吻合口漏是直肠前切除+低位吻合术后最常见也是较为严重的并发症。术前营养状况差、肠道准备不足、吻合技术欠佳、游离肠管血运障碍、局部张力过大是公认的吻合口漏发生的高危因素[2-3]。随着医疗技术水平的发展,术前新辅助放化疗、TME、双吻合技术的推广运用,直肠癌病人的生活质量和长期生存率得以明显提高[4]。但吻合口漏的发生率似也随之上升[5]:如术前辅助治疗可能引起组织愈合能力下降从而增加吻合口漏的发生[6-7];TME术后吻合口漏发生率是直肠系膜部分切除术(partial mesorectal excision,PME)的6倍[8];双吻合技术使更低位保肛成为可能,但也增加了吻合口漏的发生率[9]。如处理不当,吻合口漏不仅影响病人生活质量,还可导致营养衰竭、弥漫性腹腔炎、感染性休克甚至死亡[10-11]。
吻合口漏的愈合有赖于局部感染因素的去除、通畅的引流,充足的营养支持[12],其中彻底、有效的引流措施最为关键[13]。直肠前切除低位吻合术后骶前引流管的放置方式并无统一标准,不同的医疗机构以及不同医疗组根据各自习惯多采用经腹壁引流或经会阴引流。两种引流管在盆腔内的位置并无差别,但戳孔分别经侧腹壁或经会阴肛门旁引出。经会阴骶前引流因引流管及戳孔留置于盆腔最低位,使病人在大多数体位时均符合低位引流原则,可达到充分引流目的;引流管在体内走行距离短,不易受腹盆腔内肠管粘连压迫而致引流不畅,符合捷径引流原则[14]。本研究资料显示,发生吻合口漏后,经会阴引流彻底,粪便污染较局限,不进入游离腹腔,出现腹膜炎比例明显降低;而经腹壁引流者由于引流管在腹腔内走行路径长致其易扭曲、折叠,引流管出口位置高且易被粘连的肠管压迫而导致引流不畅,局部感染不易控制,发生弥漫性腹膜炎比例高,多需再次手术引流或行大便转流术。
目前临床推荐保护性末端回肠双腔造口是否预防直肠吻合口漏存在争议,多数研究认为保护性造口并不能减少吻合口漏的发生[15-16],但也有相反结论[17]。得到广泛认同的是保护性造口可减少吻合口漏造成的腹腔感染、中毒症状,维持病人的营养状态,有助于漏口的愈合,是吻合口漏的保护因素[18]。本研究中27例行保护性造口病人均未因腹腔感染再次手术。但是,作为直肠癌低位前切除术的附加手术,实施大便转流的必然后果是二期再次入院手术以恢复肠道连续性,增加了再次手术率的同时还有一定比例的并发症发生[19-20]。本组经腹壁引流者25例进行二期造口还纳,加上初次手术后因腹腔感染无法控制行急诊引流或乙状结肠造口6例病人,再次手术率达到93.9%。而且还有2例病人因吻合口位置过低,行乙状结肠单腔造口后无法还纳而致保肛失败。而经会阴骶前引流病人在发生吻合口漏后,均通过体位引流、引流管冲洗、加强营养支持和抗感染等非手术治疗促进吻合口漏愈合,采用该引流方式的吻合口漏均于漏发生后5~15 d经保守治疗愈合而拔除引流管,仅有2例进行二期造口还纳,再次手术率显著下降(16.7%)。
放置经会阴骶前引流管时,需要避免直肠损伤,因此平均手术时间稍长于经腹壁引流组,但两组差异并无统计学意义。有文献报道经会阴骶前引流管可预防直肠吻合口漏[21],本组经腹壁引流组吻合口漏虽稍高于经会阴引流组(4.0%比3.0%),但差异无统计学意义,故我们认为经会阴骶前引流并不能预防吻合口漏的发生,但可明显减少腹膜炎的发生,有助于吻合口漏的愈合。同时,我们也将进一步探索采用经会阴骶前引流减少附加保护性造口术的可行性。
1 Kawada K, Sakai Y.Preoperative, intraoperative and postoperative risk factors for anastomotic leakage after laparoscopic low anterior resection with double stapling technique anastomosis.World J Gastroenterol,2016,22:5718-5727.DOI:10.3748/wjg.v22.i25.5718.
2 Thomas MS, Margolin DA.Management of colorectal anastomotic leak.Clin Colon Rectal Surg,2016,29:138-144. DOI: 10.1055/s-0036-1580630.
3 Boyce SA, Harris C, Stevenson A, et al. Management of low colorectal anastomotic leakage in the laparoscopic era: more than a decade of experience.Dis Colon Rectum, 2017, 60:807-814. DOI: 10.1097/DCR.0000000000000822.
4 Kokelaar RF, Evans MD, Davies M, et al. Locally advanced rectal cancer: management challenges. Onco Targets Ther, 2016, 9:6265-6272.
5 Hain E, Maggiori L, Manceau G, et al. Oncological impact of anastomotic leakage after laparoscopic mesorectal excision. Br J Surg, 2017, 104:288-295. DOI: 10.1002/bjs.10332.
6 Fujita F, Torashima Y, Kuroki T, et al.Risk factors and predictive factors for anastomotic leakage after resection for colorectal cancer: reappraisal of the literature.Surg Today, 2014,44:1595-1602. DOI:10.1007/s00595-013-0685-3.
7 Park JS, Huh JW, Park YA, et al. Risk factors of anastomotic leakage and long-term survival after colorectal surgery. Medicine (Baltimore), 2016, 95:e2890. DOI: 10.1097/MD.0000000000002890
8 Law WL, Chu KW.Outcomes of resection of stage IV rectal cancer with mesorectal excision.J Surg Oncol, 2006, 93:523-528.
9 Ikeda T, Kumashiro R, Taketani K, et al. Endoscopic evaluation of clinical colorectal anastomotic leakage.J Surg Res, 2015,193:126-134. DOI: 10.1016/j.jss.2014.07.009.
10van Eeghen EE, den Boer FC, Loffeld RJ.Thirty days post-operative mortality after surgery for colorectal cancer: a descriptive study.J Gastrointest Oncol, 2015, 6:613-617. DOI: 10.3978/j.issn.2078-6891.2015.079.
11Scarborough JE, Schumacher J, Kent KC, et al. Associations of specific postoperative complications with outcomes after elective colon resection: a procedure-targeted approach toward surgical quality improvement.JAMA Surg, 2017, 152:e164681. DOI: 10.1001/jamasurg.2016.4681.
12王纲,程小飞,刘凡隆.低位直肠癌术后吻合口瘘防治的研究进展.腹部外科,2015,28: 209-212.DOI:10.3969/j.issn.1003-5591.2015.03.020.
13Blumetti J, Abcarian H.Management of low colorectal anastomotic leak: Preserving the anastomosis. World J GastrointestSurg, 2015,7:378-383. DOI: 10.4240/wjgs.v7.i12.378.
14汪建平.如何合理使用引流管.腹部外科,2012,25: 323-324.
15Rutegård M, Boström P, Haapamäki M, et al. Current use of diverting stoma in anterior resection for cancer: population-based cohort study of total and partial mesorectal excision.Int J Colorectal Dis, 2016, 31:579-585. DOI: 10.1007/s00384-015-2465-6
16Snijders HS, van den Broek CB, Wouters MW, et al. An increasing use of defunctioning stomas after low anterior resection for rectal cancer. Is this the way to go?.Eur J Surg Oncol, 2013, 39:715-720.DOI: 10.1016/j.ejso.2013.03.025.
17Hanna MH, Vinci A, Pigazzi A.Diverting ileostomy in colorectal surgery: when is it necessary?. Langenbecks Arch Surg, 2015,400:145-152. DOI: 10.1007/s00423-015-1275-1.
18Nurkin S, Kakarla VR, Ruiz DE, et al.The role of faecal diversion in low rectal cancer: a review of 1791 patients having rectal resection with anastomosis for cancer, with and without a proximal stoma.Colorectal Dis, 2013,15:e309-e316. DOI: 10.1111/codi.12248.
19Åkesson O, Syk I, Lindmark G, et al.Morbidity related to defunctioning loop ileostomy in low anterior resection. Int J Colorectal Dis, 2012, 27:1619-1623. DOI: 10.1007/s00384-012-1490-y.
20Holmgren K, Kverneng Hultberg D, Haapamäki MM, et al. High stoma prevalence and stoma reversal complications following anterior resection for rectal cancer: a population-based multi-centre study.Colorectal Dis, 2017 Jun 14. DOI: 10.1111/codi.13771.[Epub ahead of print]
21张洪伟,王京华,王为忠,等.低位直肠癌保肛术后吻合口漏9例的原因及治疗.第四军医大学学报,2007,28:1139-1141.
Effectofpresacraldrainageonthecoalescenceofanastomoticleakageafterlowanteriorresectionofrectalcancer
WuChuanqing,LiuWeizhen,TaoKaixiong,ZhangWeikang.
DepartmentofGastrointestinalSurgery,UnionHospital,TongjiMedicalCollege,HuazhongUniversityofScienceandTechnology,Wuhan430022,China
ZhangWeikang,Email:weikangzhang11@163.com
ObjectiveTo compare the effect of two different presacral drainage methods through perineum or abdominal wall on the healing of anastomotic leakage after low anterior resection of rectal cancer.MethodsThe clinical data of 45 cases of anastomotic leakage after low anterior resection of rectal cancer were summarized.ResultsThere was no significant difference between the two types of drainage in age, sex, neoadjuvant chemoradiotherapy given or not, the average operative time, pTNM staging, the time of postoperative leakage, and the average length of hospital stay after the initial operation (P>0.05). However, the incidence of peritonitis (8.3%), the rate of defunctioning stoma (16.7%), and re-operation rate (16.7%) in the perineal drainage group were significantly lower than those in the abdominal wall drainage group (75.8%, 39.4% and 93.9% respectively,P<0.05 for all).ConclusionsThe transperineal presacral drainage could reduce the complications related to lower rectal anastomotic leakage, and it is helpful for the coalescence of anastomotic leakage.
Low anterior resection; Anastomotic leakage; Presacral drainage; Rectal cancer; Transperineal drainage
430022 武汉,华中科技大学同济医学院附属协和医院胃肠外科
张维康, Email:weikangzhang11@163.com
R657.1
A
10.3969/j.issn.1003-5591.2017.05.012
2017-07-02)

