T淋巴细胞亚群及血小板相关参数在儿童免疫性血小板减少症发病中的研究分析
高长俊,张 晴,韩 洁,韩 静
(唐山市妇幼保健院小儿血液科,唐山 063000)
T淋巴细胞亚群及血小板相关参数在儿童免疫性血小板减少症发病中的研究分析
高长俊,张 晴,韩 洁,韩 静
(唐山市妇幼保健院小儿血液科,唐山 063000)
目的:探讨T淋巴细胞亚群及血小板相关参数在儿童免疫性血小板减少症(ITP)发病中的表达及意义。方法:选取2013年6月~2015年6月唐山市妇幼保健院血液科病房收治的241例初诊ITP儿童作为观察组研究对象,另选取同期健康儿童252例作为对照组,分别检测并比较两组T淋巴细胞亚群及血小板相关参数水平,并对两组中大于4岁的儿童进行生活质量问卷调查,评估ITP患儿的生活质量。结果:观察组患儿CD3+、CD4+T淋巴细胞、CD4+/CD8+比值及PLT计数均明显低于对照组水平,而CD8+T淋巴细胞、MPV及PDW明显高于对照组水平;与治疗前水平比较,治疗5日后ITP患儿T淋巴细胞亚群及血小板相关参数水平均有明显改善;方差分析结果显示,ITP患儿血小板计数、CD4+/CD8+与骨髓巨核细胞数间差异无统计学意义;KIT生活质量问卷调查结果显示,ITP患儿治疗干预方面得分最高,为(1.89±1.06)分。结论:ITP患儿CD3+、CD4+T淋巴细胞、CD4+/CD8+比值及PLT计数均明显降低,CD8+T淋巴细胞、MPV及PDW明显升高,ITP患儿生活质量明显降低,T淋巴细胞亚群及血小板相关参数对ITP诊断具有一定的临床价值。
T淋巴细胞亚群;血小板;免疫性血小板减少症
免疫性血小板减少症(Immunethrombocytopenia,ITP)是一种临床常见的获得性的自身免疫性出血性疾病[1],是儿童时期最常见的出血性疾病之一,约占总数的30%,其临床主要表现为血小板减少、凝血功能障碍及皮肤黏膜出血[2]。近年来,越来越多的研究显示,免疫性血小板减少症的主要发病机制是体液和细胞免疫异常导致的血小板破坏增加和生成不足[3,4],而骨髓穿刺具有创伤性,是否需要常规骨穿仍存在争议[5]。本研究通过对初诊ITP患儿的T细胞亚群、血小板相关参数的对比以及对部分患儿生活质量的调查,较为深入的探讨ITP的免疫学发病机制,为临床治疗提供一定指导。
1 资料与方法
1.1 一般资料 选取2013年6月~2015年6月唐山市妇幼保健院血液科病房收治的初诊ITP儿童241例作为观察组,其中,男123例,女118例;年龄1个月至13岁,平均年龄(3.92±1.76)岁;所有患儿均符合《血液病诊断及疗效标准》中规定的ITP诊断标准,且近期未使用过免疫抑制剂和糖皮质激素。另选取同期健康儿童252例作为对照组,两组儿童在性别、年龄等一般资料方面比较差异无统计学意义(P>0.05)。
1.2 研究方法 于治疗前采集观察组患儿空腹静脉血3~5ml,分别检验T淋巴细胞亚群CD3+、CD4+、CD8+水平及血小板计数(PLT)、血小板平均容积(MPV)、血小板分布宽度(PDW)水平,同时进行肝肾功能、心电图,凝血系列等辅助检查。应用丙种球蛋白及激素治疗2日后立即复查患儿血常规,如血小板计数达到安全范围(≥50×109/L),询问患儿监护人是否同意行骨髓穿刺,如不同意,于治疗5日后再次复查血常规及T淋巴细胞亚群。对同意做骨髓穿刺的患儿,抽取骨髓液0.2~0.3ml涂片,制成1.5cm×3cm骨髓片,记录4.5cm2骨髓涂片中巨核细胞计数,根据ITP患儿血小板减少程度不同,将其分为三组,分析骨髓巨核细胞计数与血小板相关参数及T淋巴细胞亚群的关系。健康对照组仅检测血小板相关参数及T淋巴细胞亚群水平。比较观察组患儿治疗前及治疗5日后的血小板相关参数及T淋巴细胞亚群水平变化,并与健康对照组进行对比。采用KIT生活质量评估量表对年龄≥4岁的ITP患儿的生活质量进行评估,内容包括治疗副作用相关、干预相关、疾病相关、活动性相关及家庭相关等五方面内容。
1.3 统计学分析 采用SPSS16.0进行统计分析,符合正态分布的计量资料采用“± s”表示,计数资料组间差异采用χ2检验,计量资料采用t检验,采用方差分析,当P<0.05时为差异有统计学意义。
2 结果
2.1 ITP患儿与健康儿童T淋巴细胞亚群及血小板相关参数比较 观察组患儿CD3+、CD4+T淋巴细胞、CD4+/CD8+比值及PLT计数均明显低于对照组水平,而CD8+T淋巴细胞、MPV及PDW明显高于对照组水平,且差异均有统计学意义(P<0.05),见表1。
2.2 治疗前后ITP患儿T淋巴细胞亚群及血小板相关参数变化 与治疗前水平比较,治疗5日后ITP患儿T淋巴细胞亚群及血小板相关参数水平均有明显改善,且差异均有统计学意义(P<0.05),见表2。
2.3 ITP患儿血小板、T淋巴细胞亚群与骨髓巨核细胞计数分析 ITP患儿中,有41例患儿接受骨髓穿刺,根据血小板减少程度不同,将其分为三组,应用方差进行分析,结果提示,ITP患儿血小板计数、CD4+/CD8+与骨髓巨核细胞数间差异无统计学意义(P>0.05),见表3。
2.4 部分ITP患儿生活质量调查分析 观察组有123例患儿参与KIT生活质量问卷调查,最高分96分,最低分47分,平均(78.13±9.27)分。其中,治疗干预方面得分最高,活动性方面次之,见表4。
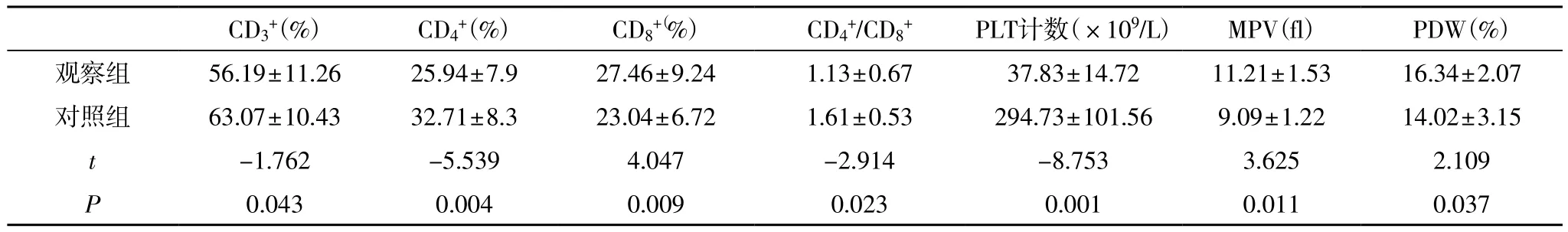
表1 ITP患儿与健康儿童T淋巴细胞亚群及血小板相关参数比较

表4 部分ITP患儿生活质量调查分析(分)
3 讨论
免疫性血小板减少症(ITP)是儿童常见的良性出血性疾病,其发病率大约为4/10万~5.3/10万[6],临床表现以血小板减少、凝血功能障碍和皮肤黏膜出血为主要特点,颅内出血是ITP死亡的主要原因[7]。免疫性血小板减少症的发病机制目前多认为是由于体内产生抗血小板抗体导致网状内皮系统吞噬破坏血小板,造成的血小板减少[8]。因此,一线治疗药物包括激素和丙种球蛋白均主要通过抑制自身抗体产生,封闭网状内皮系统受体FC受体等作用减少血小板的破坏,但部分患儿一线治疗无效,病程迁徙,预后不良,最终进展为慢性/难治性ITP,使得探讨其发病机制成为可能[9]。
近年来,越来越多的研究显示,免疫性血小板减少症的主要发病机制是集体的细胞免疫和体液免疫异常导致的血小板破坏增加和生成不足[10],而骨髓穿刺具有创伤性,是否需要常规骨穿仍存在争议,通过检测血小板参数对ITP的早期诊断,治疗过程中疗效判断及预后极其重要[11]。由于ITP大多预后良好,且有自发性缓解趋势,《儿童原发性免疫性血小板减少症诊疗建议》亦指出,骨髓检查的主要目的是排除其他造血系统疾病,故选择一种创伤小、经济的指标监测ITP的病情变化成为研究热点[12]。现代医疗模式更强调对于影响个体健康相关生活质量进行生理、心理、社会因素的综合评估,这对于儿童ITP这一特殊群体亦同样重要。针对儿童ITP的治疗选择应在基于临床表现的同时,重视家庭依从性对儿童ITP患儿生活质量及心理的重大影响。
本院通过对241例初诊ITP儿童研究发现,ITP患儿CD3+、CD4+T淋巴细胞、CD4+/CD8+比值及PLT计数均明显低于健康儿童,而CD8+T淋巴细胞、MPV及PDW明显高于健康儿童,这说明ITP患儿存在明显的免疫功能紊乱,这可能是导致ITP自身免疫耐受被破坏的机制之一。苏文芳等[13]学者研究发现,T淋巴细胞亚群在急性原发ITP患儿中比例异常,与健康儿童比较,ITP患儿 CD8+水平明显较高,CD3+、CD4+及 CD4+/CD8+水平明显较低,这与本研究结果一致。潘艳莎[14]学者研究报道,输注血小板可缩短ITP患儿的住院时间,这说明ITP患儿体内血小板相关参数存在异常,从外界补给血小板利于ITP患儿的临床治疗。此外,本研究发现,ITP患儿治疗5日后的T淋巴细胞亚群及血小板相关参数水平均较治疗前水平有明显改善。
本研究对参与调查的123例ITP患儿KIT生活质量问卷调查进行分析,结果显示,ITP患儿的生活质量明显降低,患儿在治疗干预方面(包括采血、输液、住院、吃药等)得分最高,这说明ITP患儿对临床是否进行治疗干预最为担忧;其次为活动性方面,即不能上学,不能与小伙伴玩耍,不能参与喜欢的活动等令ITP患儿烦恼。周敏等[15]学者对43例初诊为ITP儿童进行KIT问卷调查,发现ITP儿童生活质量明显降低,同时发现年龄越大的ITP儿童对疾病的关注程度约到,焦虑负担越重。
综上所述,ITP患儿CD3+、CD4+T淋巴细胞、CD4+/CD8+比值及PLT计数均明显降低,CD8+T淋巴细胞、MPV及PDW明显升高,ITP患儿生活质量明显降低,T淋巴细胞亚群及血小板相关参数对ITP诊断具有一定的临床价值。
[1] 盛光耀, 翟慢慢. 免疫性血小板减少症研究新进展[J]. 中国小儿血液与肿瘤杂志, 2013, 18(3): 97-99.
[2] 王钢强, 李长钢, 王国兵, 等. 免疫性血小板减少症患儿调节性T淋巴细胞白细胞相关免疫球蛋白样受体表达的意义[J]. 中华实用儿科临床杂志, 2015, 30(7): 521-524.
[3] 徐倩, 刘文君. 儿童原发性免疫性血小板减少症诊断与治疗[J]. 中国实用儿科杂志, 2013, 28(9): 646-652.
[4] 张春梅. 免疫性血小板减少症患者淋巴细胞亚群表达及其与血小板抗体、临床特征的相关性研究[J]. 中国煤炭工业医学杂志, 2012,15(10): 1524-1526.
[5] 程杰. 儿童急性免疫性血小板减少症骨髓巨核细胞数与临床疗效的关系研究[J]. 儿科药学杂志, 2013, 19(5): 23-25.
[6] 李振宇, 李德鹏, 闫志凌, 等. 不同治疗方案对原发免疫性血小板减少症患者外周血调节性T细胞水平的影响[J]. 中华血液学杂志,2013, 34(6): 478-481.
[7] 胡群, 刘爱国, 金润铭, 等. 儿童原发性免疫性血小板减少症颅内出血的多中心临床研究[J]. 临床血液学杂志, 2013, 11(2): 171-172.
[8] 杨敏, 刘文君. 免疫性血小板减少症发病机制研究最新进展[J]. 中国实验血液学杂志, 2016, 24(3): 958-962.
[9] 任瑞娟, 石太新, 赵东菊, 等. 儿童免疫性血小板减少症360例临床特征分析[J]. 中国小儿血液与肿瘤杂志, 2015, 20(1): 41-44.
[10] 汪俭, 许喆, 程邦宁. 急性原发免疫性血小板减少症患儿T淋巴细胞亚群NK细胞及B细胞变化的探讨[J]. 安徽医学, 2012, 33(3):280-281.
[11] 张恒, 潘歆, 陈志刚, 等. 原发免疫性血小板减少症患者血小板表面CD41、CD62P及T淋巴细胞亚群水平变化[J]. 山东医药, 2014,17(32): 60-62.
[12] 中华医学会儿科学分会血液学组. 儿童原发性免疫性血小板减少症诊疗建议[J]. 中华儿科杂志, 2013, 51(5): 382-384.
[13] 苏文芳, 陈梅英, 郑振光. T淋巴细胞亚群、NK细胞及B细胞在急性原发免疫性血小板减少症患儿外周血中的表达[J]. 海南医学,2016, 27(22): 107-109.
[14] 潘艳莎, 贾苍松, 陈婷婷. 不同年龄免疫性血小板减少症患儿临床特点的对比分析[J]. 中华实用儿科临床杂志, 2015, 30(3): 203-206.
[15] 周敏, 李晓静, 张庆, 等. 免疫性血小板减少性紫癜中国儿童及父母生活质量调查研究[J]. 血栓与止血学, 2014, 20(3): 107-110.
Analysis of T lymphocyte subsets and platelet parameters in children with immune thrombocytopenia
Gao Chang-jun, Zhang Qing, Han Jie, Han Jing
(The Children's Blood Department of Tangshan Maternal and Child Care Hospital, Tangshan 063000, China)
ObjectiveInvestigate to the expression and significance of T lymphocyte subsets and platelet parameters in children with immune thrombocytopenia .MethodsFrom June 2013 to June 2015, 241 cases of newly diagnosed ITP children in the Department of hematology ward of Tangshan City maternal and child health hospital were selected as the observation group. Another 252 healthy children were selected as control group, and the T lymphocyte subsets and platelet related parameters were detected and compared between the two groups. The quality of life of two groups of children over the age of four years were investigated to evaluate the quality of life of children with ITP.ResultsThe T lymphocyte of CD3+、CD4+, CD4+/CD8+ratio and PLT count in the observation group were significantly lower than those in the control group, The T lymphocytes of CD8+,MPV and PDW were significantly higher than those in the control group; With the level before treatment, five days after treatment with ITP T lymphocyte subsets and platelet parameter levels were significantly improved; The results of variance analysis showed that there was no significant difference in platelet count, CD4+/CD8+and the number of bone marrow megakaryocyte in children with ITP; The results of KIT quality of life questionnaire showed that ITP children had the highest score of treatment intervention, the score was (1.89±1.06).Conclusions The T lymphocyte of CD3+、CD4+, CD4+/CD8+ratio and PLT count in children with ITP were significantly lower, the T lymphocytes of CD8+, MPV and PDW were significantly higher, the quality of life of children with ITP was significantly lower. T lymphocyte subsets and platelet parameters have some clinical value in the diagnosis of ITP.
T lymphocyte subsets; blood cells; immune thrombocytopenia
R512.8
A
1673-016X(2017)06-0161-04
2017-09-21
高长俊,E-mail:287687659@qq.com

